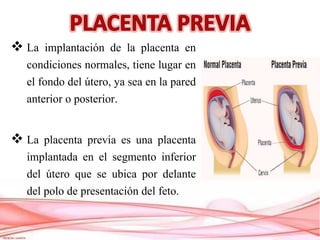
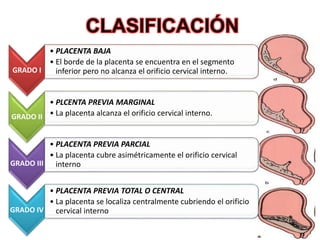
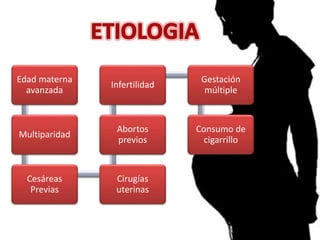
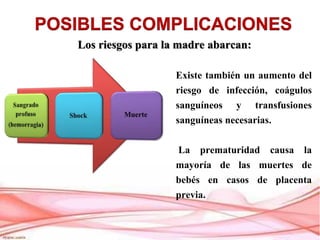
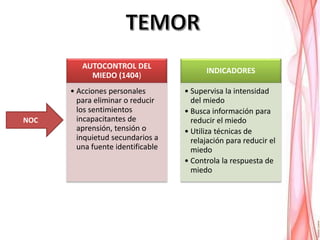
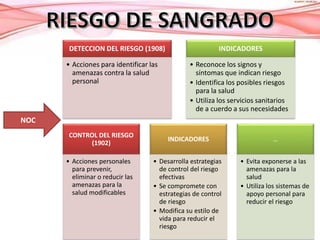
La placenta previa es una condición en la que la placenta se implanta en la parte baja del útero, cubriendo parcialmente o totalmente la apertura del cuello uterino. Puede causar sangrado vaginal durante el segundo y tercer trimestre del embarazo. El diagnóstico se realiza mediante ecografía y examen vaginal y el tratamiento depende del grado de placenta previa y otros factores. Generalmente involucra reposo en cama y una cesárea programada si es necesario para proteger la salud de la madre y el