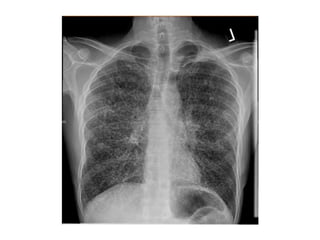
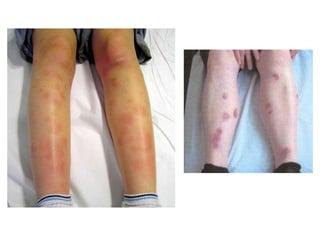
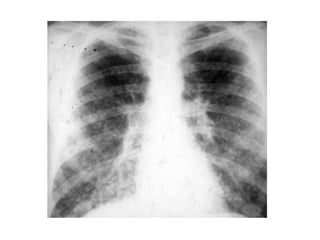
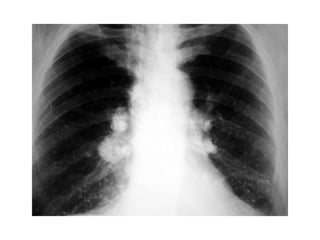
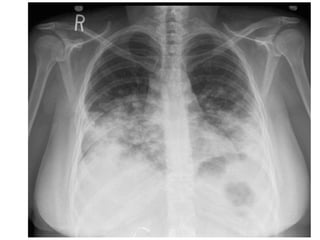
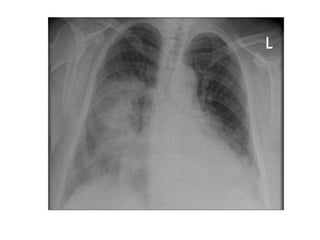
Este documento describe tres hongos dimórficos que causan micosis pulmonares endémicas en México: Histoplasma capsulatum, Coccidioides spp. y Blastomyces dermatitidis. Describe los agentes etiológicos, la epidemiología, las formas de presentación clínica, los hallazgos de rayos X, el diagnóstico, pronóstico y tratamiento de cada enfermedad. La histoplasmosis suele presentarse como una neumonitis aguda grave, mientras que la coccidioidomicosis y la blastomicosis a