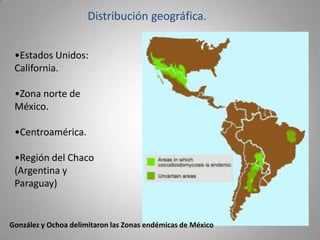
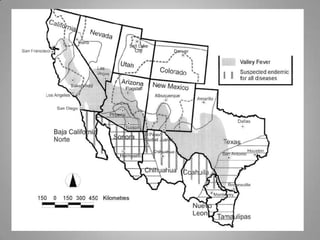
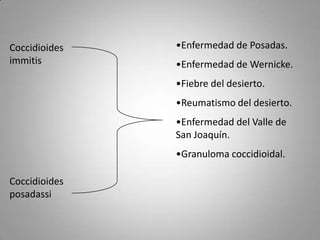
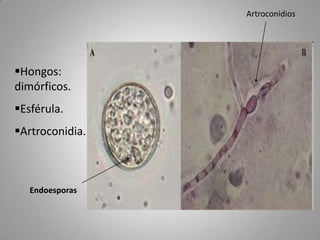
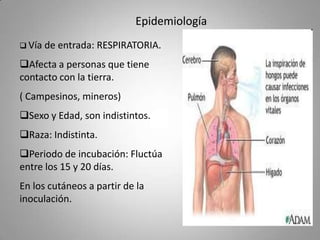
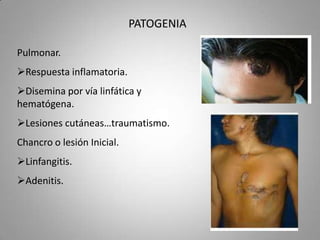
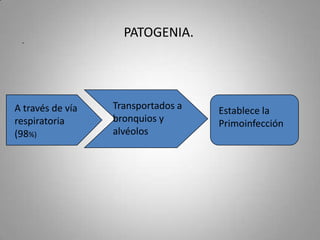
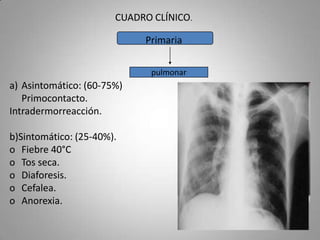
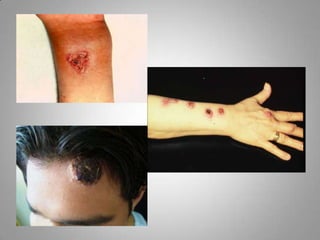
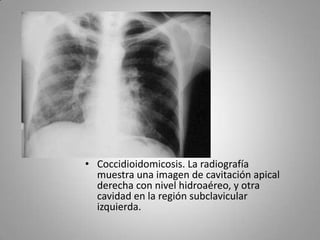
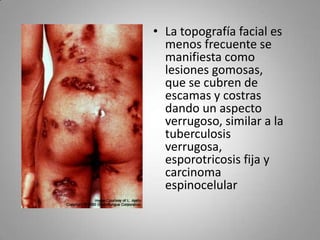
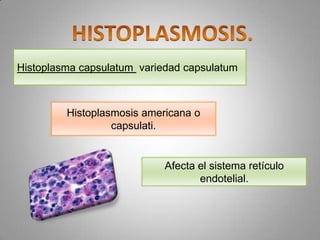
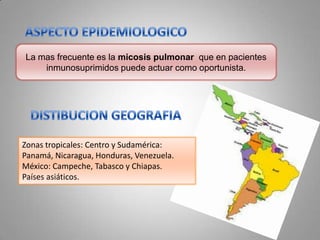
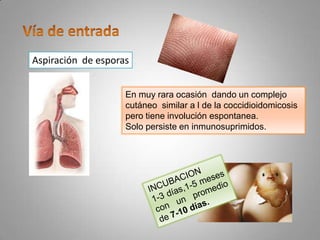
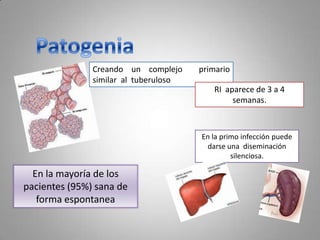
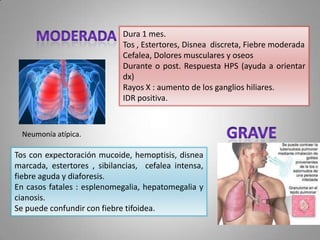
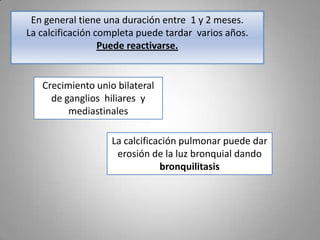
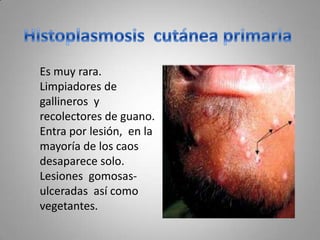
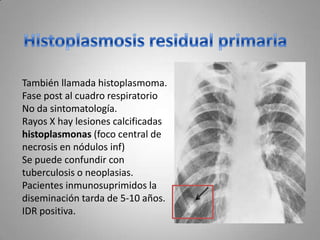
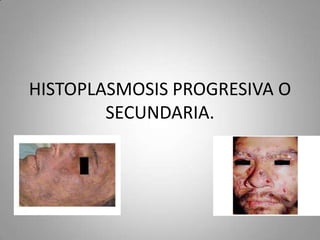
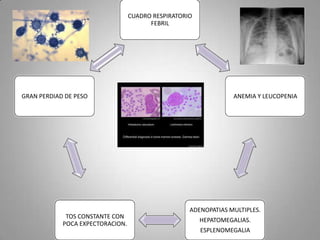
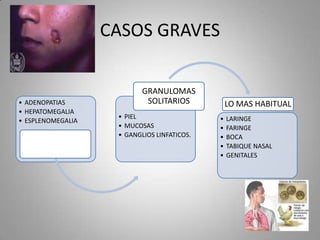
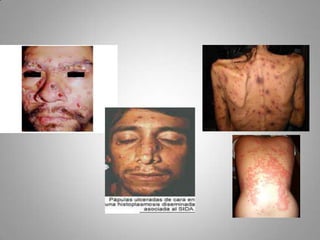
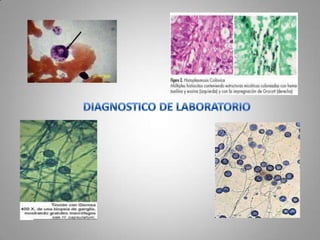
Este documento describe la coccidioidomicosis, una micosis profunda causada por el hongo Coccidioides. Se presentan los siguientes puntos: la distribución geográfica de la enfermedad, la epidemiología, patogenia, cuadros clínicos como la forma primaria pulmonar y cutánea, diagnóstico, tratamiento y profilaxis. También se mencionan otros hongos como Histoplasma capsulatum que causa la histoplasmosis.