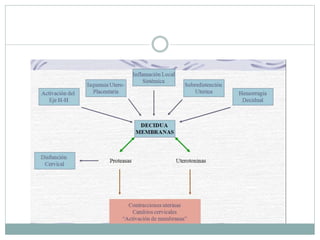
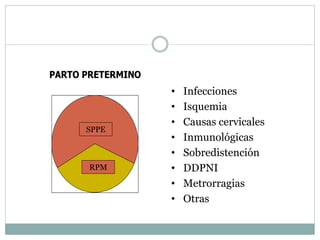
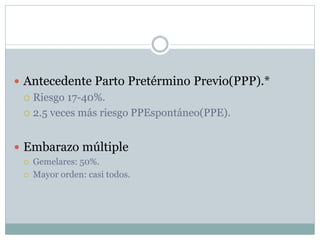
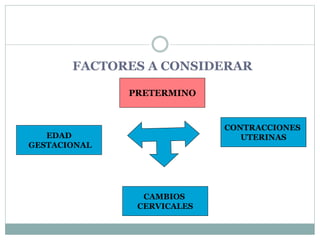
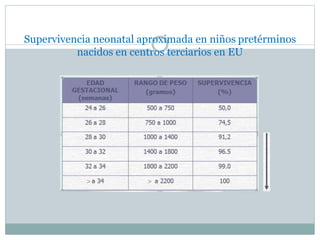
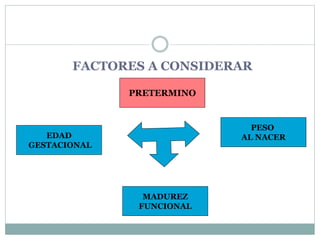
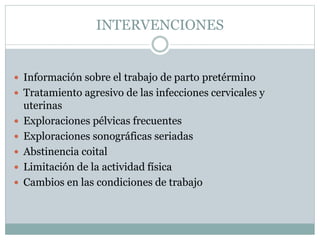
Este documento define el parto pretérmino y sus complicaciones. Ocurre entre las 28 y 36 semanas de gestación y su incidencia es del 10-15% de los nacimientos. Es la principal causa de morbilidad y mortalidad neonatal. A pesar de los avances médicos, su prevalencia no ha cambiado. Las complicaciones incluyen problemas respiratorios, hemorragias cerebrales y sepsis. El diagnóstico, prevención y tratamiento son complejos con altas tasas de falsos positivos.