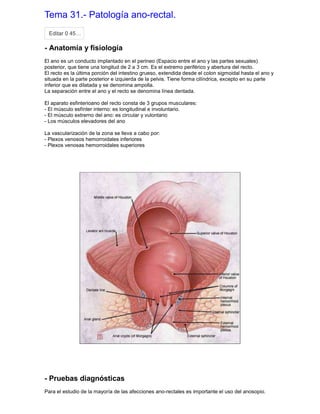
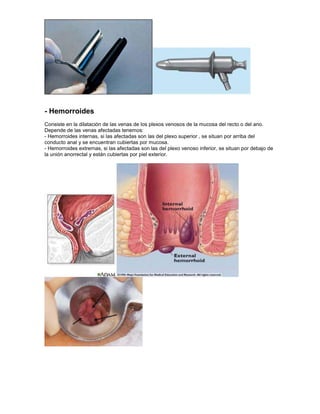
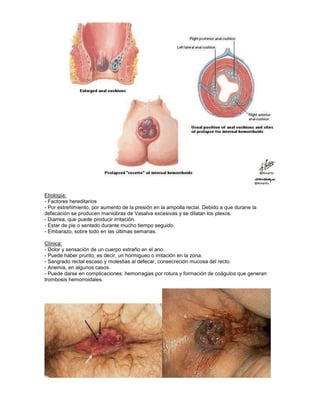
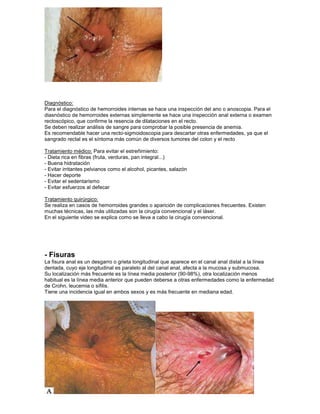
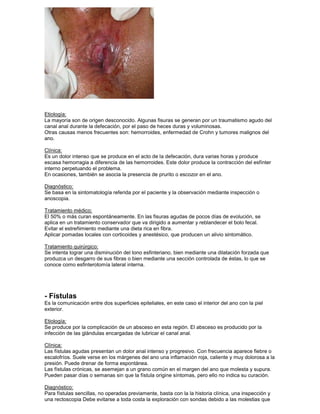
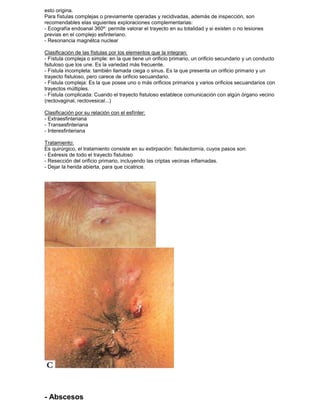
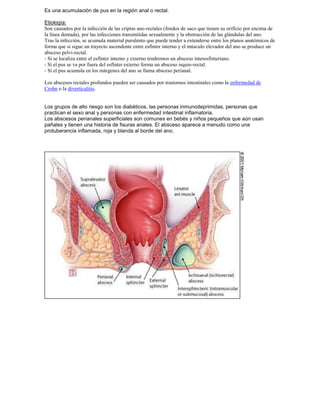
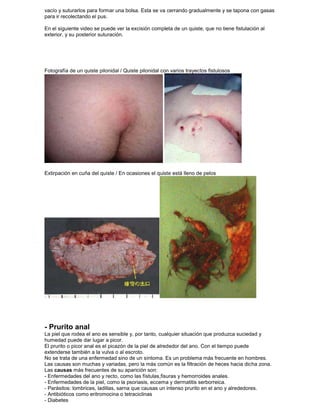
Este documento resume varias patologías ano-rectales, incluyendo: hemorroides, fisuras, fistulas, abscesos, quistes pilonidales y prurito anal. Describe la anatomía y fisiología del ano y recto, así como la etiología, síntomas, diagnóstico y tratamiento de cada condición médica. El documento proporciona información fundamental sobre las enfermedades más comunes que afectan esta región del cuerpo.