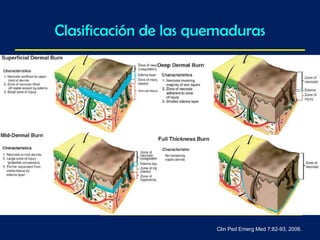
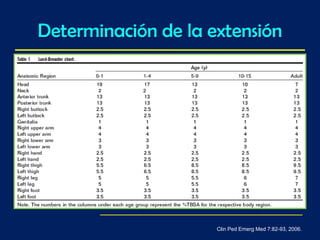
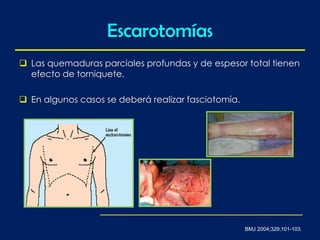
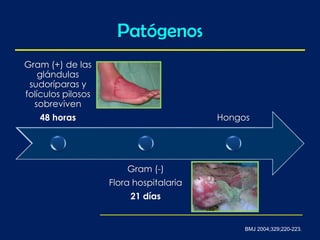
Este documento trata sobre el manejo de las quemaduras en pacientes pediátricos. Explica que las quemaduras son una de las principales causas de muerte en niños menores de 5 años, debido a su imprudencia e inexperiencia. Describe la etiología, fisiopatología y clasificación de las quemaduras, haciendo énfasis en la respuesta sistémica al estrés térmico. Finalmente, detalla las consideraciones para el manejo inicial como asegurar la vía aérea, la fluidoterapia y la determinación de








![Fisiopatología
RESPUESTA SISTÉMICA
El grado de inflamación, catabolismo
e hipermetabolismo es directamente
proporcional a la morbi-mortalidad.
En pacientes con quemaduras
severas, la proteólisis muscular puede
persistir + de 9 meses aunque las
heridas hayan sanado.
Rta inflamatoria
Hipermetabolismo
Gasto
energético
Catabolismo
proteico y lipólisis
Crit Care Med 2006; 34[Suppl.]:S239–S244 . Pediatr Crit Care Med 2008; 9:209 –216. J Clin Endocrinl Metab 93: 1270–1275,
2008.](https://image.slidesharecdn.com/quemaduras-140310225253-phpapp01/85/Quemaduras-en-pediatria-9-320.jpg)



![Fisiopatología
Crit Care Med 2007; 35[Suppl.]:S519–S523. Pediatr Crit Care Med 2008; 9:209 –216. J Clin Endocrinl Metab 93: 1270–1275, 2008.
J Clin Endocrinol Metab 94: 1656–1664, 2009 . Crit Care Med 2010; 38:202–208. Burns (2010), doi:10.1016/j.burns.2009.11.008
RESPUESTA NEUROENDOCRINA
GH Potente anabolito.
Modulador de las respuestas metabólicas
postraumáticas
Catecolaminas
Mediadores primarios del hipermetabolismo.
Fundamento del uso de βb.
Hipercortisolemia Se asocia a presencia, severidad y duración de
infecciones.
Insulinorresistencia
El metabolismo de la glucosa está significativamente
alterado
Glucosa/ Glucagón/Hiperinsulinismo/
Gluconeogénesis/ Glicogenólisis.
Estos cambios no se limitan a la fase aguda.](https://image.slidesharecdn.com/quemaduras-140310225253-phpapp01/85/Quemaduras-en-pediatria-13-320.jpg)