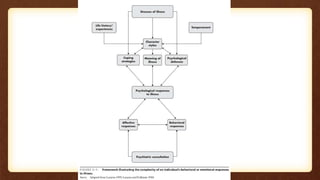
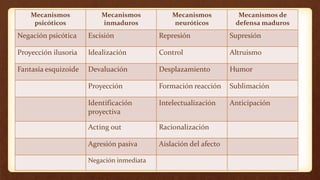
1) El documento describe las respuestas psicológicas al enfermar, incluyendo las emociones, conductas, mecanismos de defensa y tipos de personalidad que influyen en cómo las personas enfrentan una enfermedad.
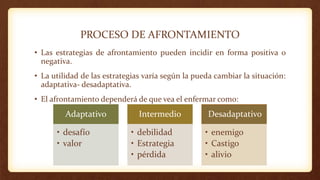
2) Factores como el concepto de enfermedad, estrategias de afrontamiento y tipos de personalidad determinan la experiencia subjetiva de enfermar.
3) La negación, ansiedad, culpa y vergüenza son respuestas emocionales comunes que deben ser manejadas para apoyar la adherencia al