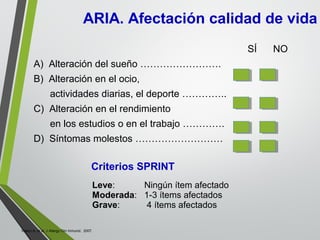
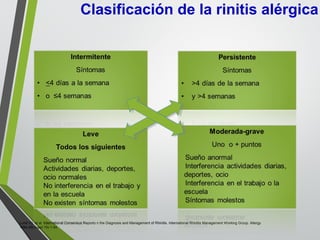
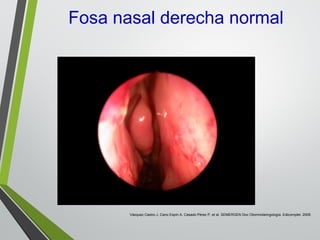
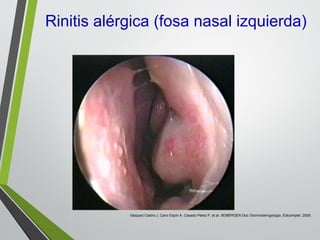
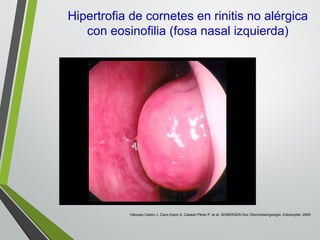
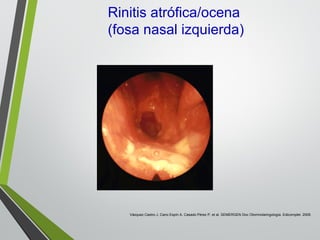
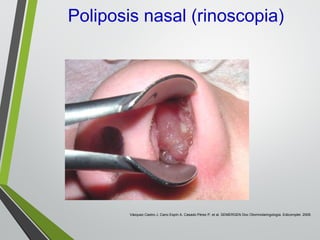
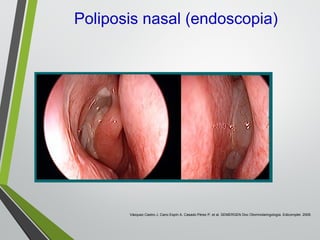
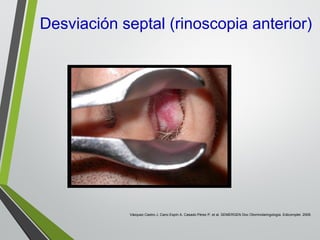
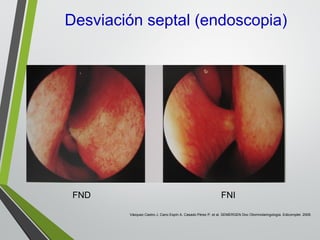
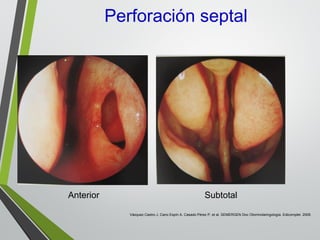
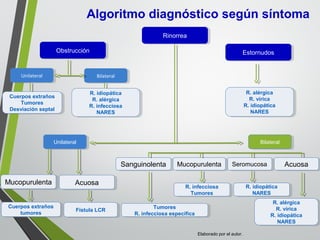
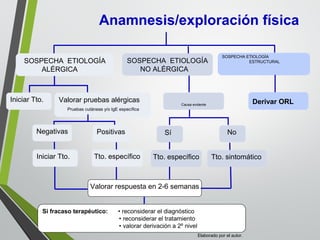
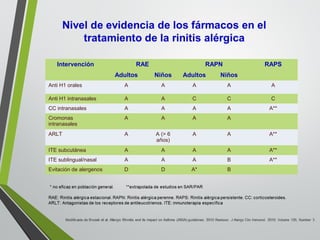
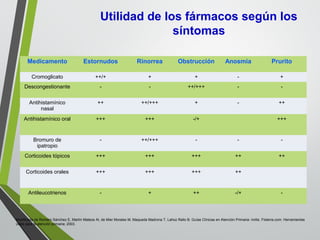
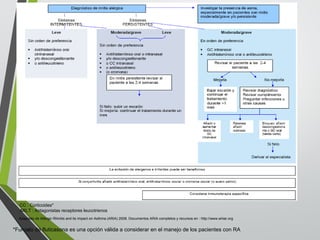
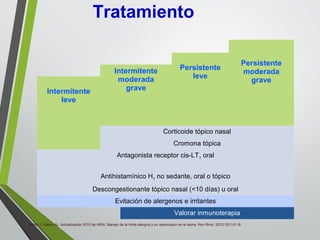
El documento describe la rinitis, su diagnóstico diferencial y controversias de tratamiento. La rinitis es un proceso inflamatorio multicausal de la mucosa nasal que causa síntomas como rinorrea, obstrucción nasal y estornudos. Existen varios tipos de rinitis como la alérgica, infecciosa y vasomotora. La guía ARIA recomienda un enfoque integral del tratamiento de la rinitis y el asma.