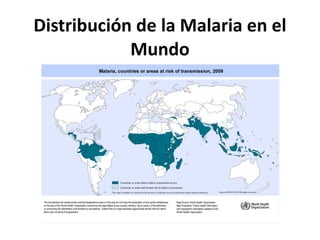
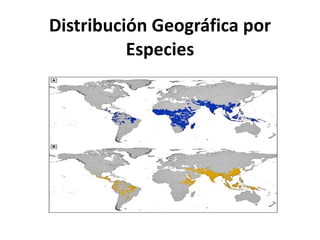
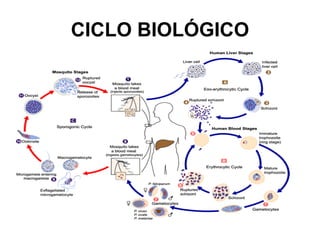
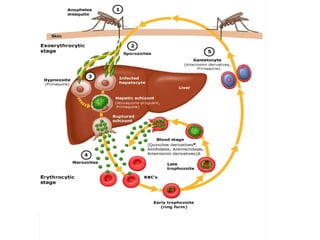
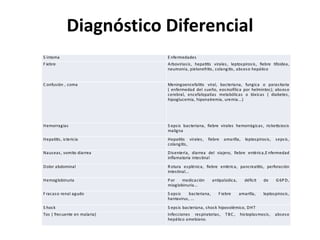
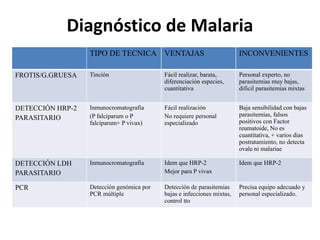
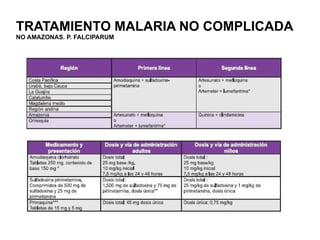
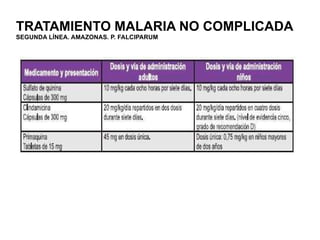
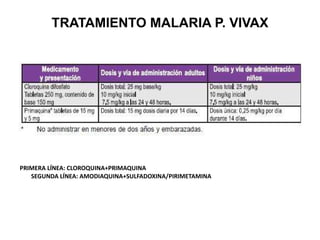
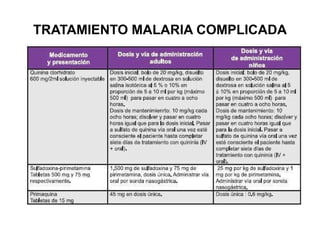
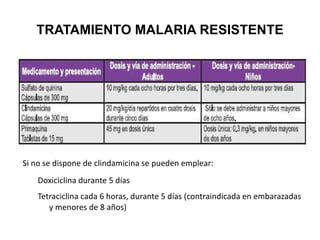
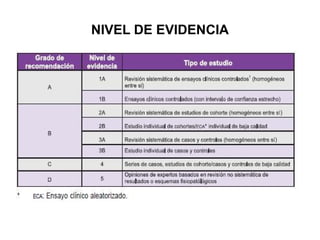
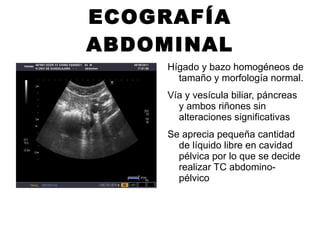
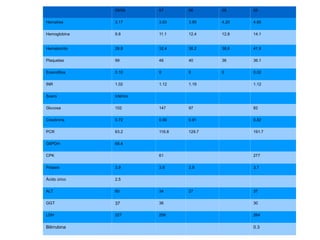
Este documento resume las directrices para el manejo de la malaria en urgencias. La malaria es causada por parásitos del género Plasmodium y se transmite a través de la picadura de mosquitos. Existen varias especies de Plasmodium que causan diferentes presentaciones clínicas. El diagnóstico se basa en la clínica y detección del parásito en sangre. El tratamiento depende de la gravedad, especie y zona geográfica, utilizando combinaciones de medicamentos.