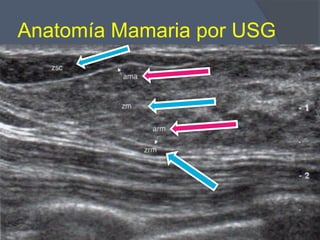
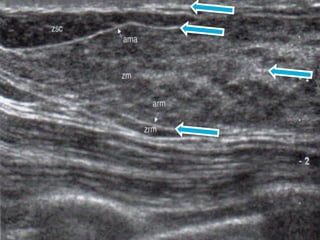
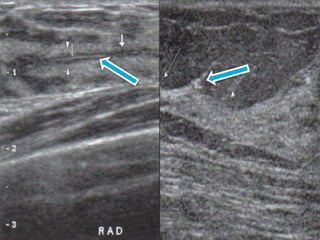
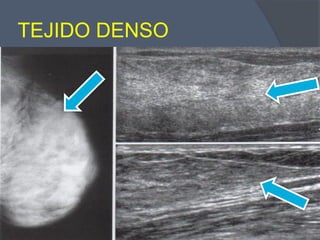
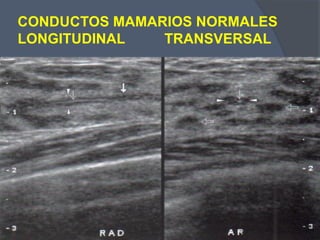
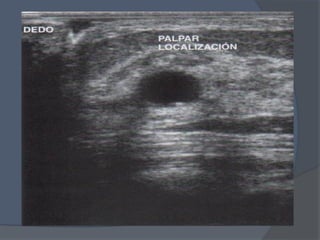
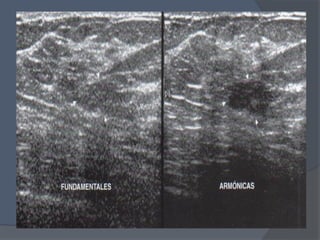
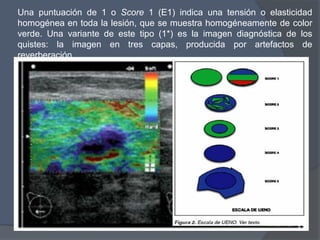
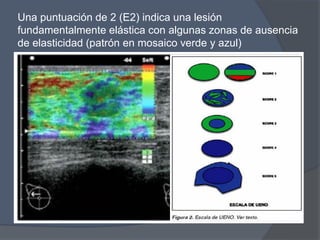
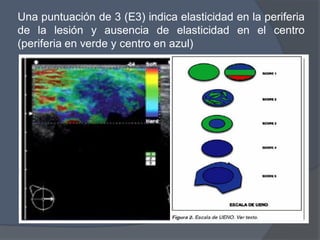
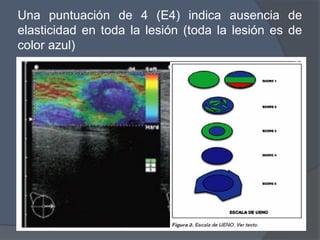
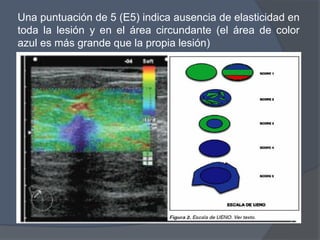
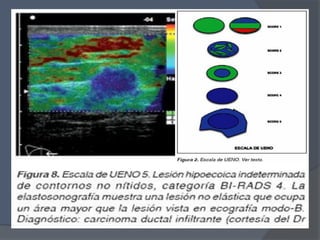
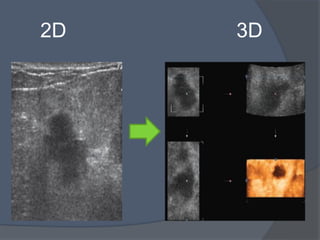
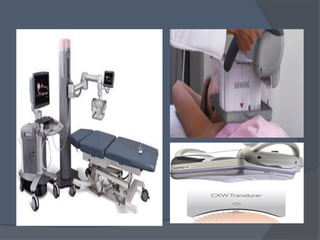
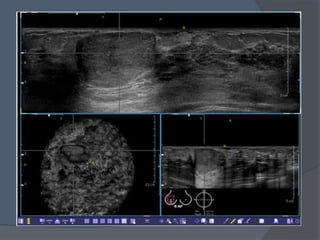
Este documento describe la técnica y aplicaciones del ultrasonido de mama. Explica la anatomía mamaria y cómo se ven sus estructuras en el ultrasonido. Detalla el protocolo para localizar lesiones y documentar hallazgos. Las principales indicaciones son masas palpables, densidades mamográficas y orientación de tejido denso. También resume nuevas tecnologías como el armónico, elastosonografía y ultrasonido automático 3D.