Celulitis infecciosa
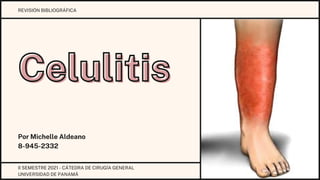
- 1. Celulitis Celulitis Por Michelle Aldeano 8-945-2332 REVISIÓN BIBLIOGRÁFICA II SEMESTRE 2021 - CÁTEDRA DE CIRUGÍA GENERAL UNIVERSIDAD DE PANAMÁ
- 2. 1 Definir el concepto de celulitis infecciosa y conocer su etiología y epidemiología. 2 Conocer la fisiopatología de la celulitis así como su asociación con las manifestaciones clínicas de esta. 3 Abordar los distintos métodos diagnósticos y de tratamiento en relación con la etiología de la enfermedad. 4 Exponer las posibles complicaciones de la celulitis de forma breve.
- 3. La celulitis es una infección aguda, localizada de partes blandas que ocurre como resultado de la entrada de bacterias a través de una barrera cutánea alterada. Es frecuente: 200 casos por cada 100.000 personas cada año. Comprometen las extremidades inferiores (EEII) en el 70-80% de los casos. Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130. D.R. McNamara, I.M. Tleyjeh, E.F. Berbari, B.D. Lahr, J.W. Martinez, S.A. Mirzoyev, et al. Incidence of lower-extremity cellulitis: A population-based study in Olmsted county, Minnesota. Mayo Clin Proc, 82 (2007), pp. 817 Es costosa: Representa hasta un 10% de los ingresos hospitalarios. 54-85 54-85 años años
- 4. Generalmente causada por bacterias de la flora normal de la piel, sin embargo, también puede ser causada por otros gérmenes dependiendo de las comorbilidades de paciente, y la exposición que se ha tenido a bacterias como en el caso de pacientes con mordeduras de animales De las causas no infecciosas que aparentan una celulitis, la tromboflebitis superficial debe ser destacada por su importancia en la atención primaria. En esta última condición es posible: Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130. Jiménez Rojas, L., 2017. CELULITIS. Revista Médica Sinergia, [online] 2(6), pp.6 - 9. Available at: <https://revistamedicasinergia.com/index.php/rms/article/view/81/119> [Accessed 12 December 2021] Palpar un trayecto venoso superficial inflamado Habitualmente no tiene fiebre alta Responde favorablemente al uso de AINES, sin antimicrobianos.
- 5. Representa el 10% de los casos Principalmente Streptococcus beta-hemolítico grupo G, seguido del grupo A Producen varias toxinas tales como estreptocinasa y ADNsa B Staphylococcus aureus Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130. Jiménez Rojas, L., 2017. CELULITIS. Revista Médica Sinergia, [online] 2(6), pp.6 - 9. Available at: <https://revistamedicasinergia.com/index.php/rms/article/view/81/119> [Accessed 12 December 2021] Pocos casos serían causados por infección simultánea de los anteriores, por gramnegativos o por Enterococcus.
- 6. Sospechar anaerobios y gramnegativos. Diabéticos con úlceras crónicas: Sospechar anaerobios (Clostridium perfringens, Bacteroides fragilis, Peptostreptococcus spp. y Prevotella spp.). Estos casos requieren debridamiento quirúrgico y antibióticos. Crépitos o secreción grisácea de mal olor: Sospechar Streptococcus agalactiae Post disección de ganglios linfáticos pélvicos: T. Bruun, O. Oppegaard, B.R. Kittang, H. Mylvaganam, N. Langeland, S. Skrede. Etiology of cellulitis and clinical prediction of streptococcal disease: A prospective study. Open Forum Infect Dis., 3 (2015), D.L. Stevens, R.K. Tweten, M.M. Awad, J.I. Rood, A.E. Bryant. Clostridial gas gangrene: Evidence that alpha and theta toxins differentially modulate the immune response and induce acute tissue necrosis. J Infect Dis, 176 (1997), pp. 189 T. Siljander, M. Karppelin, S. Vähäkuopus, J. Syrjänen, M. Toropainen, J. Kere, et al. Acute bacterial, nonnecrotizing cellulitis in Finland: Microbiological findings. Clin Infect Dis., 46 (2008), pp. 855-861 J.P. Parada, J.N. Maslow. Clinical syndromes associated with adult pneumococcal cellulitis. Scand J Infect Dis, 32 (2000), pp. 133
- 7. Sospechar Capnocytophaga canimorsus y Pasteurella multocida (celulitis rápidamente progresiva, en general con linfangitis) Mordeduras de perros y gato: Sospechar gramnegativos, Streptococcus pneumonia y Criptococcus neoformans (con casos anecdóticos). Inmunocomprometidos, enfermedades reumatológicas, daño hepático crónico, síndrome nefrótico: Agua de mar: Vibrio vulnificus Agua fresca o sanguijuelas: Aeromonas spp Pescado crudo: Erysipelothrix rhusiopathiae Climas tropicales, ingesta de mariscos e inmersión en agua: D.L. Stevens, R.K. Tweten, M.M. Awad, J.I. Rood, A.E. Bryant. Clostridial gas gangrene: Evidence that alpha and theta toxins differentially modulate the immune response and induce acute tissue necrosis. J Infect Dis, 176 (1997), pp. 189 J.P. Parada, J.N. Maslow. Clinical syndromes associated with adult pneumococcal cellulitis. Scand J Infect Dis, 32 (2000), pp. 133 W. Ni, Q. Huang, J. Cui. Disseminated cryptococcosis initially presenting as cellulitis in a patient suffering from nephrotic syndrome. BMC Nephrol, 14 (2013), pp. 20 E.J. Goldstein. Bite wounds and infection. Clin Infect Dis, 14 (1992), pp. 633 J.H. Diaz. Skin and soft tissue infections following marine injuries and exposures in travelers. J Travel Med, 21 (2014), pp. 207-213
- 8. Sospechar Streptococcus betahemolítico grupo B; en menores de 5 años, Streptococcus pneumoniae y Haemophilus influenzae B (disminución de su incidencia con la introducción de la vacuna) Niños con celulitis periorbitaria- orbitaria: en recién nacidos y menores de 3 meses: S. Veraldi, V. Girgenti, F. Dassoni, R. Gianotti. Erysipeloid: A review. Clin Exp Dermatol, 34 (2009), pp. 859-862 P. Yagupsky, M.A. Menegus, K.R. Powell. The changing spectrum of group B streptococcal disease in infants: An eleven-year experience in a tertiary care hospital. Pediatric Infect Dis J, 10 (1991), pp. 801 Sospechar Staphylococcus aureus y Streptococcus betahemolítico grupo A Niños con celulitis periorbitaria- orbitaria: en recién nacidos y mayores de 5 meses: Sospechar Streptococcus betahemolítico grupo A Niños con celulitis perianal:
- 9. Los factores de riesgo más importantes son la presencia de linfedema (A) y una alteración cutánea local. El factor más frecuente en la población es la presencia de intertrigo fisurado (B). El 77% de los pacientes con celulitis tienen una puerta de entrada: una infección fúngica superficial puede ser esa puerta hasta en un 50% de ellos. S. Bjornsdottir, M. Gottfredsson, A.S. Thorisdottir, G.B. Gunnarsson, H. Ríkardsdóttir, M. Kristjánsson, et al. Risk factors for acute cellulitis of the lower limb: A prospective case-control study. Clin Infect Dis, 41 (2005), pp. 1416-1422 J.D. Semel, H. Goldin. Association of athlete's foot with cellulitis of the lower extremities: Diagnostic value of bacterial cultures of ipsilateral interdigital space samples. Clin Infect Dis, 23 (1996), pp. 1162 A. Morris. Cellulitis and erysipelas. Clin Evid., (2006), pp. 2207-2211 J.C. Roujeau, B. Sigurgeirsson, H.C. Korting, H. Kerl, C. Paul. Chronic dermatomycoses of the foot as risk factors for acute bacterial cellulitis of the leg: A case-control study. Dermatology., 209 (2004), pp. 301-307 Las dermatomicosis son un factor de riesgo significativo para celulitis; como son individualmente tiña interdigital (C) de los pies, tiña plantar de los pies (D). A B C D
- 10. Disrupción cutánea previa: ulceración, trauma, edema, radioterapia o dermatosis. Insuficiencia venosa: dermatitis por éstasis, úlceras venosas y linfedema. Anormalidades linfáticas: linfedema, disección de ganglios linfáticos, anormalidades linfáticas. Safenectomía previa: la infección puede ocurrir precozmente poscirugía o hasta años después (promedio de 8-10 meses). Área pretibial: predispondría a episodios recurrentes. Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130.
- 11. Celulitis previa: un episodio de celulitis en EEII tiene una tasa de recurrencia anual de 8-20% en los siguientes 1 - 3 años, especialmente en el mismo lugar. Obesidad: se asocia a insuficiencia venosa, drenaje linfático alterado, aumento de la fragilidad cutánea e higiene deficiente. Otros: tabaco (factor de riesgo para recurrencias), diabetes mellitus, alcoholismo, inmunosupresión e historia de cáncer. Incluso se ha descrito susceptibilidad genética. Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130.
- 12. Usualmente presenta un área de eritema agudo, diseminado y pobremente demarcado. Suele ser unilateral, tiene bordes irregulares, pero puede respetar áreas de piel en un patrón impredecible. Con signos de inflamación. Raff, A. and Kroshinsky, D., 2016. Cellulitis. JAMA, 316(3), p.325. Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130. Compromete la dermis reticular y la hipodermis y puede generar daño linfático permanente. Ganglios linfáticos dilatados dan apariencia de piel de naranja, formación de bulas, estrias lineales eritematosas o linfangitis. Linfoadenopatía regional sensible. Suele aparecer en E.E.I. con ocasional presentación en E.E.S en caso de usuarios de drogas I.V. Algunos pacientes pueden presentar síntomas sistémicos, secundarios a la respuesta ante las toxinas estreptocócicas. Fiebre, bacteremia y/o abcesos.
- 13. El diagnóstico microbiológico de estas condiciones es de bajo rendimiento global y puede ser intentado mediante hemocultivos (bajo 5% de positividad), infiltraciones locales con solución salina al 9% estéril y cultivo del aspirado, o mediante cultivo del contenido de lesiones bullosas indemnes. Sólo se solicitan en aquellos pacientes que presentan toxicidad sistémica, inmunosupresión o enfermedad muy extensa. Infecciones purulentas como pústulas y abscesos deben ser drenadas y cultivadas. Raff, A. and Kroshinsky, D., 2016. Cellulitis. JAMA, 316(3), p.325. Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130.
- 14. Raff, A. and Kroshinsky, D., 2016. Cellulitis. JAMA, 316(3), p.325. Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130. Inflamación cutánea de límites imprecisos y no solevantada. Inicio agudo y asociado a fiebre en ocasiones. Factores de riesgo presentes
- 15. Cultivo del contenido de lesiones bulosas (< 5% de los casos). Cultivo de aspirado de infiltración de solución salina al 9 % estéril en la lesión. Hemocultivos (< 5% positividad, excepto en cuadros invasores por S. pyogenes). Inmunofluorescencia directa o aglutinación con partículas de látex para diferentes antígenos estreptocóccicos en muestras de biopsia cutánea (en casos de investigación). A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile.
- 16. Títulos elevados de anticuerpos antiestreptolisina O (ASO) al inicio o durante el seguimiento (40% positividad, asociados a S. pyogenes o estreptococos del grupo C o G). Detección de anticuerpos anti-hialuronidasa o anti DNAasa B (S. pyogenes, estreptococos grupo C o G). Detección de anticuerpos anti-α lisina o anti-nucleasa de S. aureus. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile.
- 17. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Para pacientes con infección de piel y tejidos blandos: Afebril y sano (aparte de celulitis) Febril y con compromiso del estado general, sin comorbilidades inestables o sin compromiso del estado general, pero con 1 comorbilidad que podría complicar la infección Apariencia tóxica o, al menos, una comorbilidad inestable o en riesgo de amputación del miembro afectado. Sepsis/SIRSa, o con infección que amenace la vida, por ejemplo, fascitis necrosante. 1. 1. 2. 2. 3. 3. 4. 4.
- 18. Jiménez Rojas LA. Celulitis. Rev.méd.sinerg. [Internet]. 2 de junio de 2017 [citado 10 de diciembre de 2021];2(6):6-9. Disponible en: https://revistamedicasinergia.com/index.php/rms/article/view/81 Infecciosos Inflamatorios Vasculares Neoplásicos Herpes simplex Herpes zóster Absceso cutáneo Faescitis necrotizante Citomegalovirus Parvovirus B19 Fúngicos Parasitos Reacciones medicamentosas Dermatitis de contacto Angioedema Eritema nodoso Estasis venosa, hematomas Linfedema Trombosis venosa profunda Tromboflebitis superficial Carcinoma erisipeloide Enfermedad de Paget Linfoma Leucemia Misceláneos Picaduras de insectos Reacción de cuerpo extraño o posterior a inyecciones Síndrome compartimental
- 19. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Medidas generales Objetivos del tratamiento Aliviar los síntomas del paciente. Detectar y manejar oportunamente los casos con infecciones invasoras. Evitar las recurrencias, mediante el manejo de los factores de riesgo. Manejo de factores predisponentes. Elevación del área afectada. Restauración de la barrera cutánea. (Hidratación del área) 1. 1. 2. 2. 3. 3. El abordaje recomendado actualmente para seleccionar el esquema antibiótico depende de la presentación clínica de la celulitis: purulenta y no purulenta
- 20. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Se debe considerar la hospitalización en pacientes con cuadros severos o en los que no se pueda asegurar un tratamiento adecuado en forma ambulatoria β-lactámico estable a β- lactamasas de S. aureus (cloxacilina o amoxicilina-ácido clavulánico) o cefalosporinas antiestafilocóccicas (cefazolina). En caso de alergia a β-lactámicos, utilizar cefazolina, eritromicina o clindamicina. Antifúngicos tópicos para manejo del intertrigo (clotrimazol, miconazol, ciclopirox u otro con cobertura sobre Candida albicans y en crema). Control de obesidad, manejo de la insuficiencia venosa y/o edema. Tratamiento con antimicrobianos de elección Considerar hospitalización Manejo de los factores de riesgo A A B B C C
- 21. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. ¿Qué son? Son celulitis que se presentan sin exudado purulento y sin abscesos asociados. Deben ser tratadas con terapia empírica que cubra Streptococcus beta-hemolítico y Staphylococcus aureus meticilinsensible. En los casos con infección no complicada, sin manifestaciones sistémicas ni comorbilidades, podría indicarse monoterapia con trimetoprim/sulfametoxazol; su eficacia sería comparable a la de la clindamicina En neonatos generalmente se requiere hospitalización e inicio de terapia empírica parenteral con vancomicina+cefotaxima o gentamicina (cobertura de Streptococcus betahemolítico grupo B, otros grupos y Staphyloccocus aureus meticilinrresistente [SAMR]).
- 22. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Medicamento Dosis de adulto Dosis en niños >28 días Dicloxacilina Cefadroxilo Clindamicina 500mg c/6 h V.O 500mg c/12 h V.O 300-450mg c/6-8 h V.O 25-50 mg/kg/d en 4 dosis 25-50 mg/kg/d en 3 - 4 dosis 20-30 mg/kg/d en 4 dosis Cefazolina Oxacillina Clindamicina Nafcilina 1 - 2 g c/8 h I.V 2 g c/4h I.V 600 - 900mg c/8 h I.V 2 g c/4 h I.V 100 mg/kg/d en 3-4 dosis 150 - 200 mg/kg/d en 4-6 dosis 25 - 40 mg/kg/d en 3-4 dosis 150 - 200 mg/kg/d en 4-6 dosis
- 23. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Medicamento(s) Dosis de adulto Clindamicina Amoxicilina+Trimetoprim/sulfametoxazol Amoxicilina+Doxiciclina Amoxicilina+Minociclina Linezolid Tedizolid 300-450mg V.Oc/8 h [500mg V.O c/8 h] + [160 mg/800mg c/12 h] [500mg V.Oc/8 h] + [100mg V.O c/12 h] [500mg V.O c/8 h] + [200 mg/d, luego 100mg V.O c/12 h] 600mg V.O c/12 h 200 mg/día V.O
- 24. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Dosis en niños >28 días Medicamento(s) Clindamicina Amoxicilina+Trimetoprim/sulfametoxazol Amoxicilina+Doxiciclina Amoxicilina+Minociclina Linezolid 40 mg/kg/d en 3-4 dosis [25-50 mg/kg/d en 3 dosis] + [8-12 mg/kg/d dividido en 2 dosis] [25-50 mg/kg/d en 3 dosis] + [≤45 kg: 4 mg/kg/d en 2 dosis; >45 kg: 100mg c/12 h vía oral] [25-50 mg/kg/d en 3 dosis] + [4 mg/kg/d, luego 4 mg/kg/d dividido en 2 dosis] <12 años: 30 mg/kg/d en 3 dosis; ≥12 años: 600mg c/12 h vía oral
- 25. ¿Qué son? Son celulitis asociadas a exudado purulento, en ausencia de absceso drenable. Ante la presencia de pus, se asume que la causa es atribuible a Staphylococcus aureus. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Estas infecciones deben ser tratadas con terapia empírica que cubra SAMR mientras se esperan los resultados del cultivo. Esto debido al aislamiento de hasta un 59% de SAMR en este tipo de celulitis. Se recomienda no usar quinolonas por alta resistencia.
- 26. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Medicamento(s) Dosis de adulto Clindamicina Trimetoprim/sulfametoxazol Doxiciclina Minociclina Linezolid Tedizolid 300 - 450 mg 3-4 veces al día 160 - 320 mg + 800-1.600mg 2 veces al día (forte) 100 mg 2 veces al día 200 mg al día, luego 100mg 2 veces al día 600 mg 2 veces al día 200 mg 1 vez al día
- 27. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Dosis en niños >28 días Medicamento(s) 40 mg/kg/d en 3-4 dosis 8-12 mg/kg/d de trimetoprim, dividido en 2 dosis ≤45 kg: 4 mg/kg/d en 2 dosis; >45 kg: 100mg en 2 dosis 4 mg/kg/d, luego 4 mg/kg/d en 2 dosis <12 años: 30 mg/kg/d en 3 dosis; ≥12 años: 600mg vía en 2 dosis Clindamicina Trimetoprim/sulfametoxazol Doxiciclina Minociclina Linezolid
- 28. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. Medicamento(s) Dosis de adulto Vancomicina Daptomicina Tigeciclina Linezolid 15-20 mg/kg dosis cada 8-12 h (máx 2 g/dosis) 4 mg/kg 1 vez al día; si bacteriemia: 6 mg/kg/d 100 mg al día por una vez, luego 50mg c/12 h 600mg 2 veces al día
- 29. El desbridamiento quirúrgico puede eliminar esfacelo, tejido necrótico o escaras, en presencia de una infección subyacente con biopelicula. Esta técnica de desbridamiento puede realizarse en la cama, en la oficina, en un clínica de heridas o en el quirófano. Esto según las condiciones necesarias para la anestesia y la capacidad de controlar las complicaciones durante la operación como el sangrado. Las desventajas del desbridamiento quirúrgico incluyen eventos adversos del propio desbridamiento. Por ejemplo, hemorragia y posibles complicaciones generales de la anestesia. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile.
- 30. Edema persistente: hasta en uno de cada 10 pacientes hospitalizados. Úlceras venosas. Recurrencia: entre el 25 y el 46% de los pacientes hospitalizados presentan episodios recurrentes de celulitis en los primeros 3 años, mientras que aproximadamente el 11% de los tratados ambulatoriamente presentan una recurrencia al año de seguimiento. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. A pesar de que la mayoría de los casos de celulitis son tratables exitosamente con antibióticos, se pueden producir complicaciones a largo plazo.
- 31. ¿Qué es? Es una infección de piel y tejidos blandos que es rápidamente progresiva y destructiva, con una mortalidad de hasta un 50% de los casos. A. Fica. C. Celulitis y erisipela: Manejo en atención primaria Rev Chil Infect (2003); 20 (2): 104-110 Hospital Clínico Universidad de Chile. ¿Cómo se presenta? Puede simular una celulitis con extenso eritema de la piel, aunque la piel inicialmente puede no estar comprometida. Causa un dolor desproporcionado con: Edema Necrosis de la piel Ampollas Entumecimiento cutáneo Fiebre Crépitos.
- 32. Sólo 15% o menos se presenta con un cuadro de fascitis necrosante. El 50% de los casos se presenta en pacientes inmunocompetentes y el resto aparece asociado a pacientes con ciertos factores de riesgo tales como varicela, heridas o cortes en la piel de tipo quirúrgico o traumáticas, quemaduras, cirugía o parto vaginal. La letalidad es elevada, especialmente si se acompaña de shock. Las causas de la severidad de estos cuadros radican en las propiedades de virulencia de algunos integrantes de la especie S. pyogenes. Fernández Gómez, F., Casteleiro Roca, P., Comellas Franco, M., Martelo Villar, F., Gago Vidal, B. and Pineda Restrepo, A., 2011. Fascitis necrosante bilateral: a propósito de un caso. Cirugía Plástica Ibero-Latinoamericana, 37(2).
- 33. Cobertura de las zonas desbridadas y rehabilitación funcional. La cobertura de las zonas desbridadas varía desde la simple cicatrización dirigida mediante curas locales, hasta la realización de injertos, colgajos locales, a distancia o microquirúrgicos, en función del tamaño del defecto y de su localización. El tratamiento quirúrgico consiste en desbridamiento de la zona afectada con reevaluación diaria del paciente y realización de desbridamientos seriados en función de la evolución de la infección, pudiendo ser necesaria la amputación de la extremidad. Fernández Gómez, F., Casteleiro Roca, P., Comellas Franco, M., Martelo Villar, F., Gago Vidal, B. and Pineda Restrepo, A., 2011. Fascitis necrosante bilateral: a propósito de un caso. Cirugía Plástica Ibero-Latinoamericana, 37(2). Fase inicial post-antibióticos Fase tardía - Reconstructiva
- 34. Extirpar tejido contaminado por bacterias, tejido extraño, células muertas o una costra. Crear un borde limpio en la herida para disminuir la cicatrización. Auxiliar en la cicatrización de quemaduras o laceraciones por presión (ejemplo: úlceras de decúbito) Parcial: Se realiza de forma ambulatoria en varias sesiones. Radical: Se realiza en el quirófano bajo anestesia general. Los objetivos del desbridamiento quirúrgico son: Los tipos de desbridamiento quirúrgico pueden ser: Laurie Swezey. (2012). Surgical Debridement | Wound Debridement Techniques. 16 de diciembre de 2021, de Wound Educators Sitio web: https://woundeducators.com/wound-debridement-techniques-5-surgical-debridement/ Alan D Rogers et al.. (2019). Surgical management of necrotizing soft tissue infections. 16 de diciembre de 2021, de UpToDate Sitio web: https://www.uptodate.com/contents/surgical-management-of-necrotizing-soft-tissue-infections
- 35. Limpiar la piel alrededor de la herida con antiséptico Aplicar solución salina a la herida Eliminar el tejido superficial dañado, desechos metabólicos y el exudado Iniciar a desbridar las capas superficiales de los tejidos y posteriormente a las capas más profundas No debe usarse antiséptico en el lecho de la herida (sobre la herida) Remover meticulosamente cualquier material extraño suelto como tierra, pasto, madera, vidrio o tela Antes de desbridar, es necesario el lavado o irrigación de la herida para eliminar los contaminantes superficiales. La irrigación de heridas implica: Después de la irrigación, los pasos a seguir en un desbridamiento quirúrgico son los siguientes: 1. 2. 3. Laurie Swezey. (2012). Surgical Debridement | Wound Debridement Techniques. 16 de diciembre de 2021, de Wound Educators Sitio web: https://woundeducators.com/wound-debridement-techniques-5-surgical-debridement/ Alan D Rogers et al.. (2019). Surgical management of necrotizing soft tissue infections. 16 de diciembre de 2021, de UpToDate Sitio web: https://www.uptodate.com/contents/surgical-management-of-necrotizing-soft-tissue-infections
- 36. 4. Con un bisturí o tijeras de disección, retirar todo el material extraño adherente junto con un margen delgado de tejido subyacente y luego volver a irrigar la herida. 5. Continuar el ciclo de desbridamiento quirúrgico e irrigación con solución salina hasta que la herida esté completamente limpia. 6. Dejar la herida abierta después del desbridamiento para permitir la cicatrización por segunda intención (no suturar). 7. Rellenar ligeramente con gasa con solución salina y cubrir con un apósito seco. Laurie Swezey. (2012). Surgical Debridement | Wound Debridement Techniques. 16 de diciembre de 2021, de Wound Educators Sitio web: https://woundeducators.com/wound-debridement-techniques-5-surgical-debridement/ Alan D Rogers et al.. (2019). Surgical management of necrotizing soft tissue infections. 16 de diciembre de 2021, de UpToDate Sitio web: https://www.uptodate.com/contents/surgical-management-of-necrotizing-soft-tissue-infections
- 37. Fernández Gómez, F., Casteleiro Roca, P., Comellas Franco, M., Martelo Villar, F., Gago Vidal, B. and Pineda Restrepo, A., 2011. Fascitis necrosante bilateral: a propósito de un caso. Cirugía Plástica Ibero-Latinoamericana, 37(2).
- 38. Es una infección aguda de la piel, caracterizada por ser localizada y mostrar signos de inflamación aguda mayormente en las extremidades inferiores, unilateral. La etiología determina su tratamiento antimicrobiano, siendo prinicipalmente S. aureus, por lo que puede requerir cobertura por SAMR. Los factores predisponentes no infecciosos son la obesidad, alteraciones linfáticas y vasculares, antecedentes de celulitis, entre otras. El diagnóstico es principalmente clínico, ya que los cultivos tienen bajo rendimiento y el tratamiento se divide según sea una celulitis purulenta o no purulenta. Se debe hospitalizar en caso de infecciones graves y las complicaciones más frecuentes son edema, úlceras y recurrencia. La más letal es la fascitis necrotizante. 1 1 2 2 3 3 4 4 5 5
- 39. Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. and Concha-Rogazy, M., 2019. Actualización en el abordaje y manejo de celulitis. Actas Dermo-Sifiliográficas, 110(2), pp.124-130. D.R. McNamara, I.M. Tleyjeh, E.F. Berbari, B.D. Lahr, J.W. Martinez, S.A. Mirzoyev, et al. Incidence of lower-extremity cellulitis: A population-based study in Olmsted county, Minnesota. Mayo Clin Proc, 82 (2007), pp. 817 Jiménez Rojas, L., 2017. CELULITIS. Revista Médica Sinergia, [online] 2(6), pp.6 - 9. Available at: <https://revistamedicasinergia.com/index.php/rms/article/view/81/119> [Accessed 12 December 2021] T. Bruun, O. Oppegaard, B.R. Kittang, H. Mylvaganam, N. Langeland, S. Skrede. Etiology of cellulitis and clinical prediction of streptococcal disease: A prospective study. Open Forum Infect Dis., 3 (2015), D.L. Stevens, R.K. Tweten, M.M. Awad, J.I. Rood, A.E. Bryant. Clostridial gas gangrene: Evidence that alpha and theta toxins differentially modulate the immune response and induce acute tissue necrosis. J Infect Dis, 176 (1997), pp. 189 T. Siljander, M. Karppelin, S. Vähäkuopus, J. Syrjänen, M. Toropainen, J. Kere, et al. Acute bacterial, nonnecrotizing cellulitis in Finland: Microbiological findings. Clin Infect Dis., 46 (2008), pp. 855-861 J.P. Parada, J.N. Maslow. Clinical syndromes associated with adult pneumococcal cellulitis. Scand J Infect Dis, 32 (2000), pp. 133 W. Ni, Q. Huang, J. Cui. Disseminated cryptococcosis initially presenting as cellulitis in a patient suffering from nephrotic syndrome. BMC Nephrol, 14 (2013), pp. 20 E.J. Goldstein. Bite wounds and infection. Clin Infect Dis, 14 (1992), pp. 633 J.H. Diaz. Skin and soft tissue infections following marine injuries and exposures in travelers. J Travel Med, 21 (2014), pp. 207- 213 S. Veraldi, V. Girgenti, F. Dassoni, R. Gianotti. Erysipeloid: A review. Clin Exp Dermatol, 34 (2009), pp. 859-862 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11.
- 40. 12. P. Yagupsky, M.A. Menegus, K.R. Powell. The changing spectrum of group B streptococcal disease in infants: An eleven-year experience in a tertiary care hospital. Pediatric Infect Dis J, 10 (1991), pp. 801 13. S. Bjornsdottir, M. Gottfredsson, A.S. Thorisdottir, G.B. Gunnarsson, H. Ríkardsdóttir, M. Kristjánsson, et al. Risk factors for acute cellulitis of the lower limb: A prospective case-control study. Clin Infect Dis, 41 (2005), pp. 1416-1422 14. J.D. Semel, H. Goldin. Association of athlete's foot with cellulitis of the lower extremities: Diagnostic value of bacterial cultures of ipsilateral interdigital space samples. Clin Infect Dis, 23 (1996), pp. 1162 15. A. Morris. Cellulitis and erysipelas. Clin Evid., (2006), pp. 2207-2211 16. J.C. Roujeau, B. Sigurgeirsson, H.C. Korting, H. Kerl, C. Paul. Chronic dermatomycoses of the foot as risk factors for acute bacterial cellulitis of the leg: A case-control study. Dermatology., 209 (2004), pp. 301-307 17. F. Gómez, F., Casteleiro Roca, P., Comellas Franco, M., Martelo Villar, F., Gago Vidal, B. and Pineda Restrepo, A., 2011. Fascitis necrosante bilateral: a propósito de un caso. Cirugía Plástica Ibero-Latinoamericana, 37(2). 18. KD Torralba, Quismorio FP Jr: "Soft tissue infections". Rheum Dis Clin North Am. 2009; 35 (1): 45. 19 JM. Bellapantia, Ljungquist K, Tobin E, Uhl R.: "Necrotizing fasciitis". J Am Acad Orthop Surg. 2009; 17 (3): 174. 20. LM. Napolitano: "Severe soft tissue infections". Infect Dis Clin North Am. 2009;23 (3):571. 21 JP Cheung, Fung B, Tang WM, Ip WY.: A review of necrotising fasciitis in the extremities". Hong Kong Med J. 2009; 15 (1): 44. 22. L. Swezey. (2012). Surgical Debridement | Wound Debridement Techniques. 16 de diciembre de 2021, de Wound Educators Sitio web: https://woundeducators.com/wound-debridement-techniques-5-surgical-debridement/ 23. A.D Rogers et al.. (2019). Surgical management of necrotizing soft tissue infections. 16 de diciembre de 2021, de UpToDate Sitio web: https://www.uptodate.com/contents/surgical-management-of-necrotizing-soft-tissue-infections