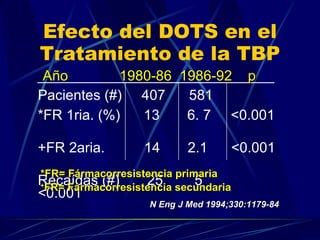
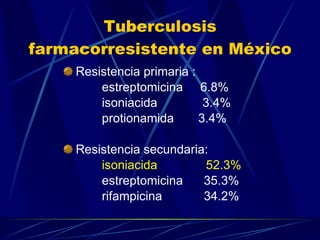
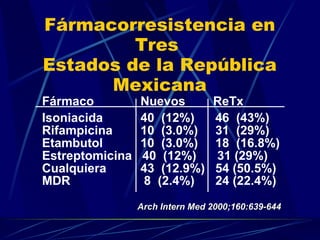
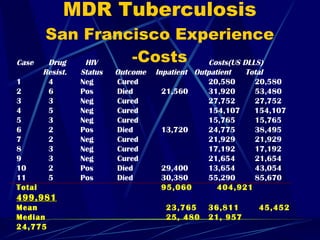
El documento proporciona información sobre el tratamiento de la tuberculosis. Resume los principales tipos de tratamiento como el preventivo, el de la tuberculosis sensible y resistente. Describe los medicamentos antituberculosos de primera y segunda línea y sus dosis. Explica los principios básicos del tratamiento como usar múltiples drogas a las que la bacteria es sensible y la importancia de la adherencia al tratamiento.