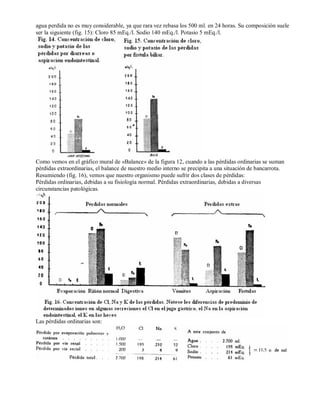
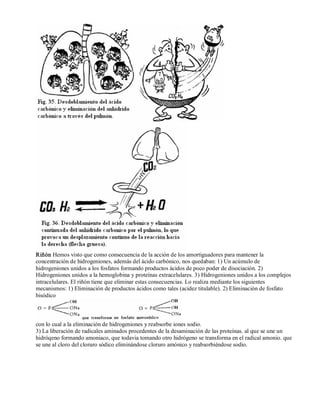
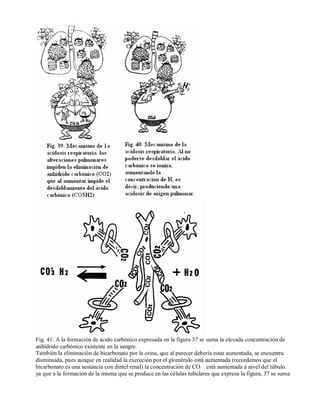
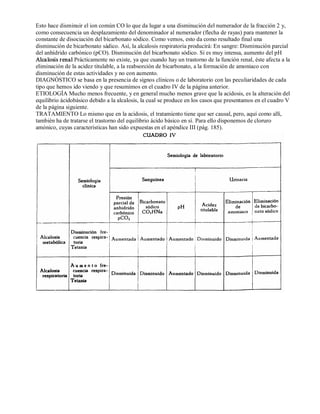
Este documento presenta un resumen de los trastornos electrolíticos y describe las pérdidas y ganancias de agua y electrolitos en el cuerpo a través de las vías pulmonar, cutánea, renal y digestiva. Explica cómo estas pérdidas pueden verse afectadas por factores como la fiebre, la disnea, las hormonas, los diuréticos y las enfermedades renales, lo que puede conducir a desequilibrios electrolíticos.