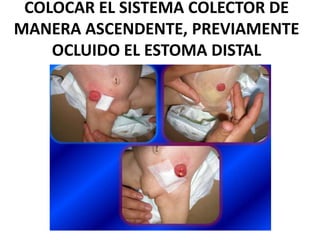
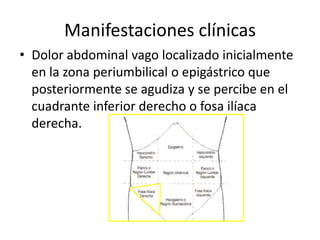
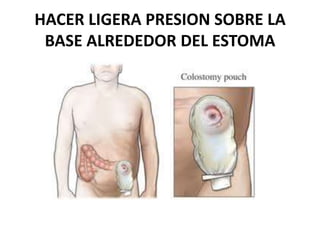
Este documento describe el aislamiento entérico o digestivo, que busca evitar la diseminación de determinados microorganismos a través de las materias fecales. Requiere habitaciones separadas si la higiene del paciente es deficiente, uso de batas y guantes, y lavado de manos. Afecta enfermedades como gastroenteritis, fiebre tifoidea, cólera y giardiasis.