Caso clínico
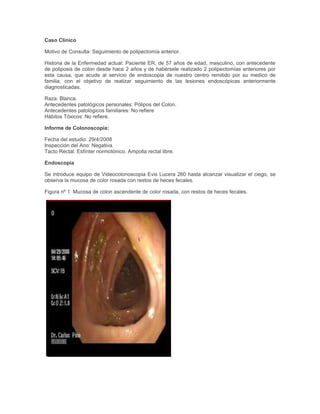
- 1. Caso Clínico Motivo de Consulta: Seguimiento de polipectomía anterior. Historia de la Enfermedad actual: Paciente ER, de 57 años de edad, masculino, con antecedente de poliposis de colon desde hace 2 años y de habérsele realizado 2 polipectomías anteriores por esta causa, que acude al servicio de endoscopia de nuestro centro remitido por su medico de familia, con el objetivo de realizar seguimiento de las lesiones endoscópicas anteriormente diagnosticadas. Raza: Blanca. Antecedentes patológicos personales: Pólipos del Colon. Antecedentes patológicos familiares: No refiere Hábitos Tóxicos: No refiere. Informe de Colonoscopía: Fecha del estudio: 29/4/2008 Inspección del Ano: Negativa. Tacto Rectal: Esfínter normotónico. Ampolla rectal libre. Endoscopia Se introduce equipo de Videocolonoscopia Evis Lucera 260 hasta alcanzar visualizar el ciego, se observa la mucosa de color rosada con restos de heces fecales. Figura nº 1: Mucosa de colon ascendente de color rosada, con restos de heces fecales.
- 2. Seguimos con el proceder, la mucosa es de color rosada con múltiples orificios de aspecto diverticular, a los 76 CMS de las márgenes del ano se observan dos escaras de polipectomías anterior. Resumen Actualmente se considera que un tercio de la población mundial, se encuentra infectada por el Mycobacterium tuberculosis. La tuberculosis mimetiza una variedad de padecimientos y en su forma peritoneal, que comprende del 0.7 al 2% de los casos registrados, puede comportarse clínicamente como cualquier afección abdominal. Se estudia paciente masculino de 9 años de edad, que ingresa por presentar ascitis de 8 meses de evolución y cuadro de desnutrición proteico energética, los exámenes realizados se concluyó como etiología de dicho cuadro tuberculosis peritoneal, donde la prueba diagnóstica de valor fue la determinación de la actividad de la adenosina desaminasa (ADA) en el liquido ascítico, se le impuso tratamiento con buena evolución clínica. Palabras clave: Tuberculosis peritoneal, Ascitis. Introducción La tuberculosis es considerada como la primera amenaza para la salud pública de la década, debida a que en el mundo actual mueren más enfermos por tuberculosis que por cualquier otra enfermedad y no hace distinción de sexo, edad, o situación económica. Por ello, en la Conferencia Mundial sobre Tuberculosis y Desarrollo Sostenibles realizada en el año 2000, en Ámsterdam, Holanda, representantes de las naciones y de la Organización Mundial de la Salud (OMS) expresaron la urgencia de tomar acciones inmediatas contra esta enfermedad, que incide en forma negativa en el desarrollo de los países.
- 3. La tuberculosis está incrementándose tanto en los países en vías de desarrollo como en los países desarrollados, debido al tratamiento inadecuado de los enfermos, a la epidemia del VIH/SIDA, a la resistencia de los fármacos antituberculosos, así como al deterioro de las condiciones socioeconómicas. Actualmente se considera que de la población humana mundial, un tercio se encuentra infectada por el Mycobacterium tuberculosis, situación que resulta en 8 millones de enfermos y 2.9 millones de defunciones por año. El agente causal de la tuberculosis puede localizarse en cualquier órgano de la cavidad abdominal, siendo el más frecuente el tracto gastrointestinal, constituyendo entre 0.4% y 5%, seguidos de los ganglios retroperitoneales El primer caso documentado de tuberculosis peritoneal data de 1843, en un hospital de New York; conocida como la “gran simuladora”, la tuberculosis mimetiza toda una variedad de padecimientos. La tuberculosis intestinal y peritoneal, es una enfermedad regional, crónica, inespecífica, generalmente secundaria a tuberculosis pulmonar avanzada, que mayormente adopta la forma localizada en el tejido linfoide ileal, con localización en íleo terminal, yeyunoileal, ileocecal y/o peritoneo. La tuberculosis digestiva con sus variantes intestinal, peritoneal, entero peritoneal, mesentérica, con o sin compromiso de otros órganos puede imitar o semejar a una gran variedad de desórdenes abdominales, incluyendo patologías neoplásicas, infecciosas, inflamatorias inespecíficas. Estas tienen manifestaciones clínicas variadas, donde la ascitis es el hallazgo físico más frecuente y se encuentra en un 97% de los casos. Presentación de un caso Paciente masculino de 9 años de edad, con antecedentes de desnutrición proteico-energética que hace aproximadamente 8 meses comenzó a presentar aumento de volumen del abdomen (ascitis) para lo cual recibió tratamiento para una tuberculosis extra pulmonar durante 6 meses a dosis adecuada, mejorando el cuadro clínico pero no en su totalidad, esta patología nunca fue corroborada, por lo que es enviado a nuestro centro para mejor estudio y tratamiento, debido a que el paciente mantenía la ascitis así como el cuadro de desnutrición Examen físico: Mucosas: Hipocoloreadas y húmedas. Piel: Seca Faneras: Pelo ralo y quebradizo, con uñas en vidrio de reloj y ausencia de lúnula Aparato Respiratorio: Murmullo vesicular normal, no estertores. Frecuencia respiratoria: 17 respiraciones por minuto. Aparato cardiovascular: Ruidos cardíacos rítmicos no soplos. Tensión arterial: 90/60. Frecuencia cardiaca: 62 latidos por minuto Abdomen: Globuloso, que sigue los movimiento respiratorios y los golpes de tos, con vasos visibles por la tensión abdominal, blando, depresible, con Tarral positivo (+++), donde se puede precisar visceromegalia. Tejido celular subcutáneo: Disminución del panículo adiposo Sistema nervioso central (SNC): No signos de focalización neurológica Examen Complementario: Hemoglobina 107g/l, hematocrito (Hto) 0.35% Plaquetas 165 mm Eritro 45mm/h Glicemia 3.0 mmol/l Colesterol Total 2.6 mmol/l Triglicéridos 1.9 mmol/l. Creatinina 92.3 mmol/l, Fosfatasa Alcalina 141.0UL Serología reactiva. Lamina periférica: Hipocromía (+++), Poiquilocitosis (++), Microcitosis (+++) Carencia multifactorial.
- 4. Cituria: Leucocitos 30.00x109, Hematíes 0. Ecografía: se realiza ecografía donde se encuentra gran bolsón a nivel de hipocondrio derecho que impide visualizar el hígado, llama la atención que existe numerosos bolsones los cuales presentan diferentes grado de celularidad, el riñón derecho presenta aumento de la ecogenicidad de su parénquima con pobre delimitación cortico-medular, y además presenta dilatación ligera de su sistema excretor, el riñón izquierdo mantiene la delimitación cortico medular. Bazo normal, el epigastrio y el resto el abdomen se dificulta su examen por la interposición de las ascitis, no precisa otras alteraciones. Todos estos estudios fueron al ingreso el dia 6/3/09 Hemoglobina evolutiva: 12.2g/l. Hematocrito 040 Leucocitos 7.2 Eritro 20 mm. Estudios del líquido ascítico: (20/3/09) 18UL VN 10-25 ADA. Estudio citológico. Inflamación crónica. Cultivo del líquido ascítico (micológico). No hay filamentos micelares ni esporas fúngicas. No se observa colonias de hongos patógenos. Estudio del liquido ascítico (10/3/09) proceso inflamatorio crónico, hemorragia antigua. Estudio bacteriológico: Enterococo SP (Bacterioascitis). TGP 20.6UI (VN 38). TGO 41.7UI (VN 40). Albúminas 3.7 MG/dl (VN 3.5-52). Resumen El absceso Cerebral ha sido reportado esporádicamente como una rara complicación de la realización de la dilatación esofágica, procedimiento universalmente aceptado como la primera línea de tratamiento conservador y el mejor método para el manejo de las estenosis esofágicas. Se reportan los casos de 2 pacientes pre-escolares, de sexo masculino y femenino con Absceso Cerebral y antecedente de accidental ingestión de sustancias cáusticas que se encontraban en el Programa de Dilataciones esofágicas periódicas y que consultaron por presentar cuadro febril y manifestaciones neurológicas por lo cual son hospitalizados. Se les realizan estudios del Liquido cefalorraquídeo que resulta patológico y tomografía axial computarizada cerebral que revelan imágenes compatibles con absceso cerebral. Reciben antibioticoterapia de amplio espectro y evolucionan satisfactoriamente sin ninguna secuela. Realizamos además la revisión de la Literatura de casos previos de abscesos cerebrales desarrollados posterior a las dilataciones esofágicas. Palabras clave: absceso cerebral, dilatación esofágica, ingestión de cáusticos Introducción El absceso Cerebral (1) ha sido reportado esporádicamente como una rara complicación de la realización de la dilatación esofágica, procedimiento universalmente aceptada como la primera línea de tratamiento conservador y el mejor método para el manejo de las estenosis esofágica consecuencia de la ingestión de cáusticos (2) con resultados muy variables de acuerdo con diferentes autores (3,4,5,6). Se reportan 2 casos de pacientes con Absceso Cerebral con antecedentes de ingestión de sustancias cáusticas que se encontraban en el Programa de Dilatación esofágica y que nos motivó a la revisión de la Literatura al respecto. Casos clínicos Caso clínico 1
- 5. Pre-escolar de 2 años de edad, de sexo masculino, quien inicia su enfermedad actual el 28-04-08 con fiebre no cuantificada, asociándose 13 días después, desviación de la mirada y convulsión tónica a nivel de los miembros superiores e inferiores con antecedente de ingestión de cáustico tipo álcali, 3 meses antes y estudio endoscópico que reveló Esofagitis cáustica grado III según la clasificación de Holinger, quien estaba en el Programa de Dilatación esofágica con Dilatadores Tucker previa realización de Gastrostomía que se efectuaba semanalmente siendo la última 10 días antes de su enfermedad actual. Acude a Centro Hospitalario donde recibe medicación anticonvulsivante y es referido a nuestro Centro donde se le ingresa. Al examen físico como hallazgos positivos se tiene un peso de 10 Kg y talla de 93 cms y desde el punto de vista neurológico se observa bajo los efectos del anticonvulsivante. Se le realizan los siguientes estudios de Laboratorio: Hemoglobina: 8.4 grs%, Cuenta blanca: 21.000xcc Segmentados: 89%, Linfocitos: 9%, Monocitos: 2% Líquido cefalorraquídeo: célularidad: Glóbulos blancos: 2.900 x c/c; Linfocitos 40%, segmentados 60%, glucorraquia: 51mg%, proteínas: 130.2 mg%, índice Fisher: 0.2 Tinción Gram negativo. Phadebact negativo. VSG: 45xmm, Proteína C reactiva negativa. Hemocultivo, urocultivo y cultivo del LCR: negativos. Test de funcionalismo hepático normal. Se confirma el diagnóstico de Meningitis Bacteriana y se le inicia la antibioticoterapia con ampicilina y cloranfenicol. Su evolución intrahospitalaria fue tórpida persistiendo la fiebre a los 9 días de tratamiento por lo cual se le realiza tomografía axial computarizada que revela lesión hipo densa en la región parieto-occipital derecha compatible con absceso cerebral y edema vasogénico a su alrededor. Se efectúa cambio de antibioticoterapia a Meropenen, Metronidazol y Vancomicina y posteriormente existe progresiva mejoría clínica y radiológica. Actualmente se encuentra sin secuela neurológica y reinició las sesiones de dilatación esofágica con los Dilatadores Savary-Gilliard. Caso clínico 2 Preescolar de 6 años de edad, de sexo femenino quien inicia su enfermedad actual el 16-08-2008 con fiebre cuantificada en 38 y 39ªC y cefalea de fuerte intensidad, asociándose 2 días después somnolencia y dificultad para la marcha, por lo cual es evaluada por facultativo y se le hospitaliza. Tiene el antecedente de ingestión de cáustico 2 meses antes con estudio endoscópico que evidencia Esofagitis cáustica grado III según la Clasificación de Holinger por lo cual se encontraba en el Programa de Dilatación esofágica semanal con los Dilatadores Tucker previa realización de Gastrostomía siendo la última dilatación 3 días antes del inicio de la enfermedad actual. Al examen físico se aprecia febril con déficit pondo-estatural, rigidez de nuca, trastorno de la marcha con lateralización hacia la derecha, paresia del VI par izquierdo y estrabismo convergente. Los estudios realizados revelan: Hemoglobina: 10.4 gr%, leucocitos: 17.460xcc, Segmentados: 87%, Linfocitos: 32.4%, cayados 1%; el estudio del líquido cefalorraquídeo revela celularidad de 1.440 glóbulos blancos, segmentados 90%, linfocitos: 10%, glóbulos rojos 150 xcc, proteinorraquia: 111 mgs%, glucorraquia: 24mg%, Índice de Fisher 0.20; Phadebact negativa. Investigación de bacilos acido alcohol resistente en el líquido cefalorraquídeo negativo, Proteína C Reactiva negativa, VSG: 34 mmHg. Tomografía axial computarizada cerebral revela imagen heterogénea en el ángulo ponto-cerebeloso izquierdo, de 1.5x2cms con marcado edema perilesional y efecto compresivo sobre estructuras adyacentes; la espectroscopia cerebral indica la presencia de lesión de naturaleza infecciosa.
- 6. RESPIRATORIO Y CARDIO PRESENTACIÓN DE CASO Se Trata de un recién nacido de 1 día de nacido que nace a las 40,3 semanas de gestación, con Apgar 8 y 9, con peso de 3200 gramos, que durante al realizarle el examen físico se detecta un soplo sistólico en foco tricuspídeo grado II / VI, el resto del examen físico fue normal, el soplo no tenía características específicas y no se encontraron manifestaciones de dificultad respiratoria, ni cianosis, los pulsos tenían características normales. El Rx de tórax fue normal y en el electrocardiograma no se observaron alteraciones. En el ecocardiograma realizado Bidimensional y Doppler se observó que existía un situs solitus, las relaciones aurículo ventriculares concordantes, y las relaciones ventrículo arteriales concordantes, no se observó defectos de septación, ni alteraciones valvulares, el cayado aórtico es de características normales y llegaban 4 venas pulmonares a la aurícula izquierda, existía buena contractilidad y se observó gran dilatación de la coronaria derecha en su inicio figura # 1, y un flujo anormal a nivel del tracto de entrada del ventrículo derecho por detrás de la pared anterior del Ventrículo derecho. Figura # 2, 3, 4. Concluyéndose el estudio como fístula coronaria a ventrículo derecha. El paciente luego de dado de alta de la maternidad es valorado en el cardiocentro William Soler y enviado a casa con seguimiento en consulta de Cardiología Pediátrica, por el momento se difiere el tratamiento quirúrgico o intervencionista ya que el paciente se encuentra estable no presentando repercusión hemodinámica. Figura # 1: Se observa gran dilatación de la coronaria derecha (CD) Presentación del caso clínico. Paciente de 64 años que sufrió accidente automovilístico y acude al servicio de emergencia por dolor intenso en hemitórax izquierdo y a la palpación torácica se percibe el típico crujido del enfisema subcutáneo. Estudios imagenológicos. Tomografía Axial Computarizada (TAC) de tórax.
- 7. Se realizó estudio simple de Tórax utilizando un Siemens Sensation Cardiac 64, realizando cortes axiales de 2 mm que se reducen a 1 mm con reconstrucciones sagitales y coronales, observándose: • Marcado enfisema subcutáneo bilateral, más izquierdo y con apertura al mediastino, en relación con neumomediastino superior. • Se observan tractus de fibrosis y bullas de enfisema en ambos campos pulmonares. • Neumotórax izquierdo amplio que colapsa el pulmón de este lado. • Edema del intersticio pulmonar. El árbol vascular pulmonar es de características normales. • Ateromatosis de las arterias coronarias y del arco aórtico. • Fracturas costales bilaterales. Conclusiones: TAC de Tórax muestra 1. Traumatismo torácico con enfisema subcutáneo y neumotórax pulmonar izquierdo. 2. Edema del intersticio pulmonar. 3. Enfisema bulloso. 4. Fracturas costales bilaterales.
