1. La lactancia se desarrolla en tres etapas: mamogénesis, galactogénesis y galactopoiesis.
2. La agalactia es la ausencia total de leche y la hipogalactia es una producción insuficiente. La hipergalactia es una producción excesiva de leche.
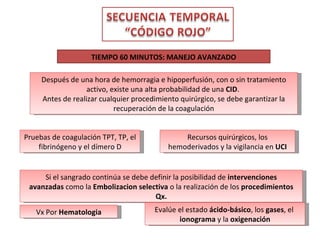
3. El manejo de la hemorragia obstétrica severa requiere la activación de un código rojo, la reanimación con fluidos y la búsqueda de la causa del sangrado para un tratamiento oportuno.