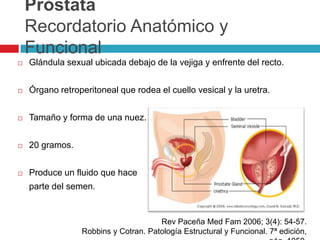
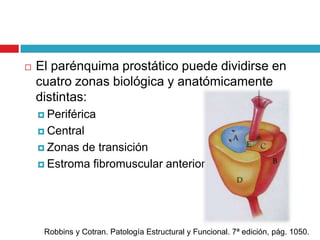
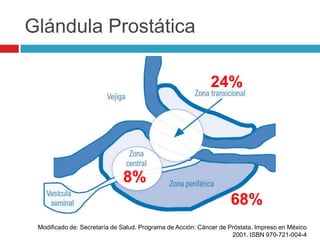
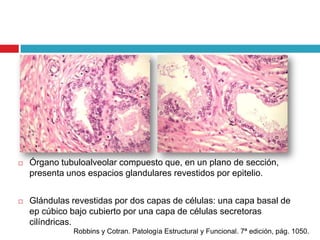
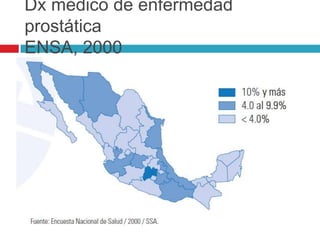
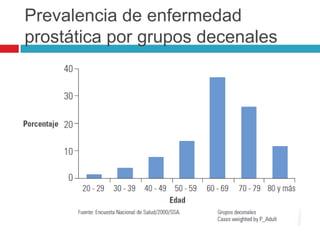
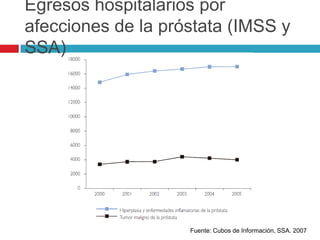
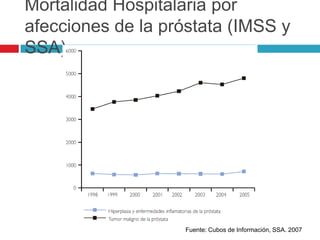
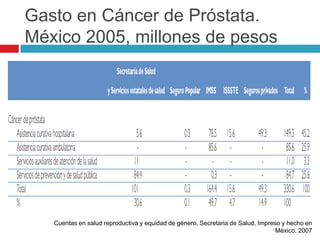
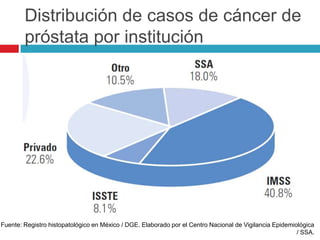
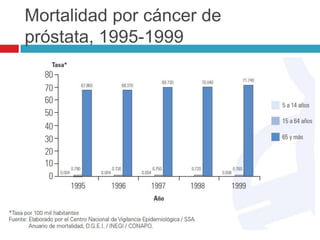
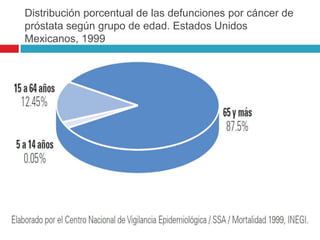
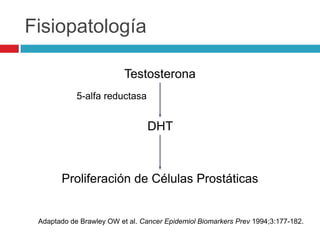
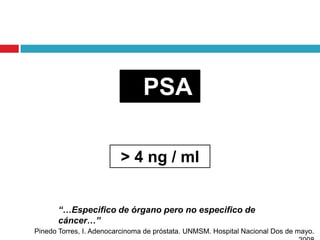
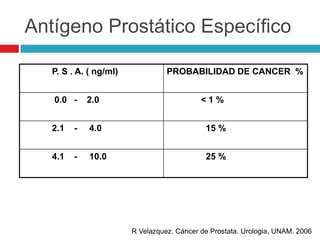
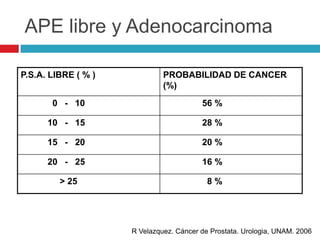
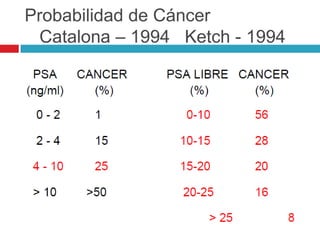
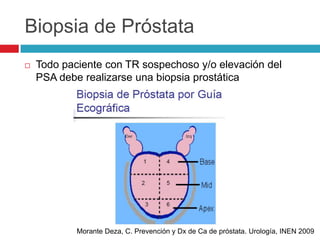
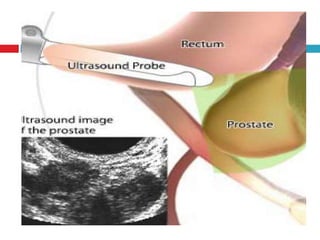
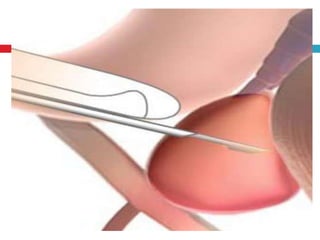
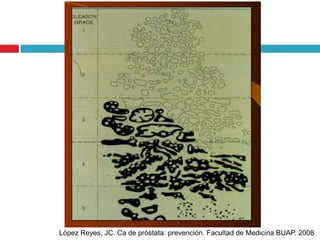
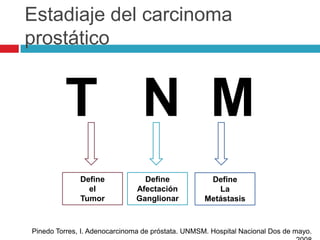
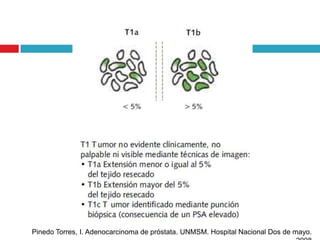
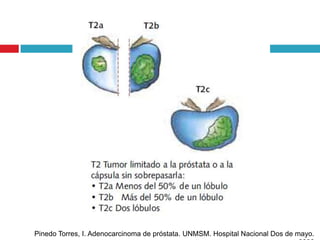
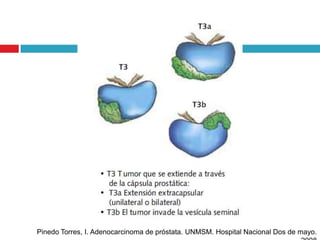
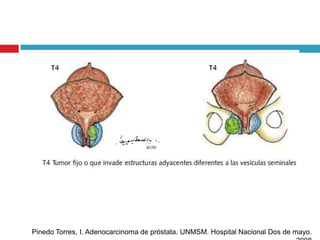
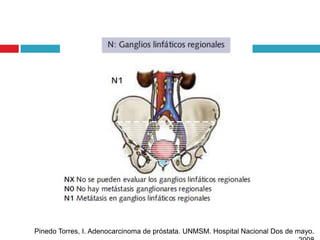
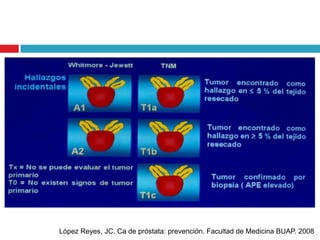
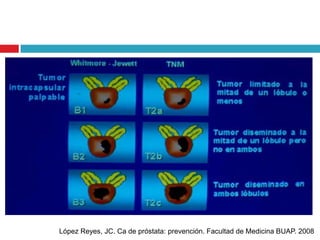
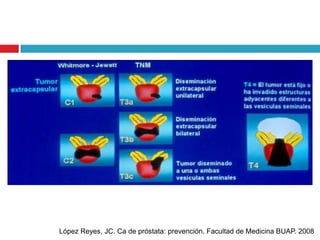
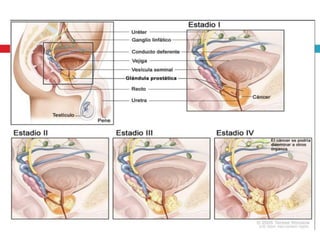
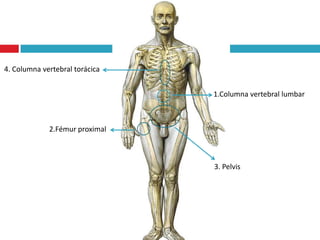
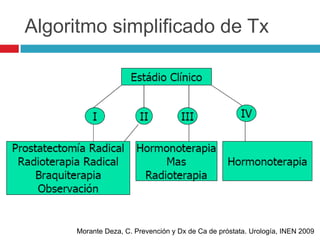
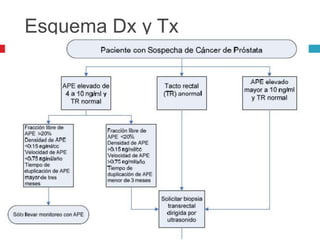
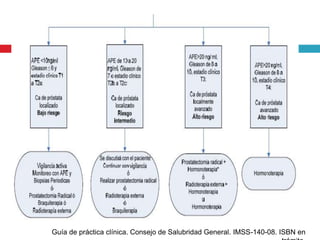
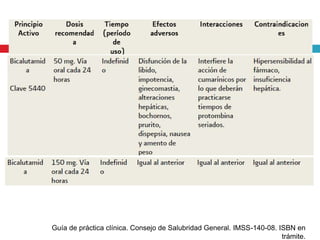
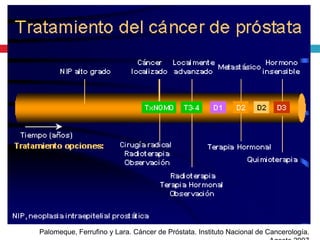
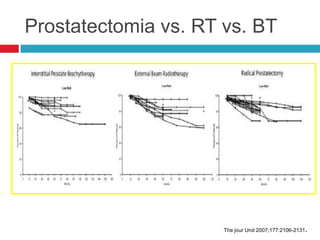
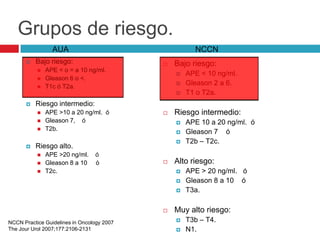
Este documento describe la anatomía y función de la próstata, factores de riesgo para el cáncer de próstata, diagnóstico y detección del cáncer de próstata. Explica que el cáncer de próstata es un problema importante de salud pública en México y la segunda causa de cáncer más común en hombres. Detalla exámenes como el tacto rectal y los niveles de PSA que son importantes para la detección temprana de este cáncer.