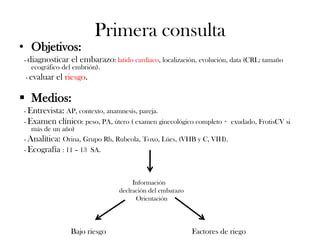
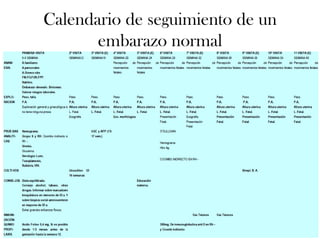
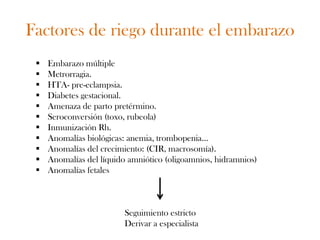
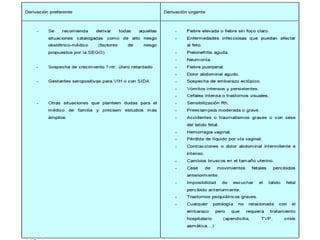
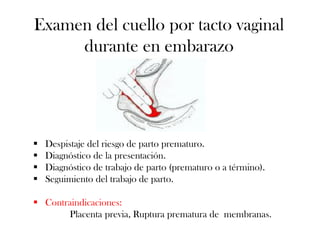
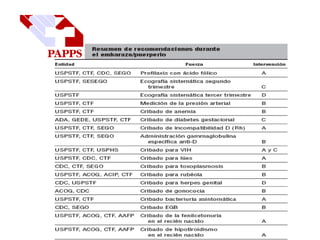
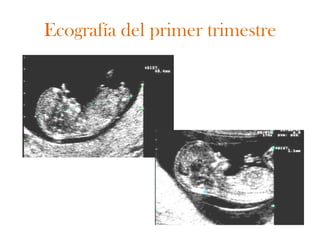
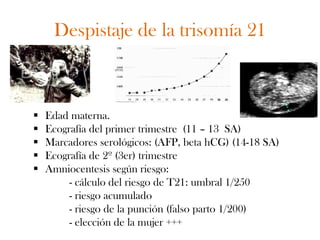
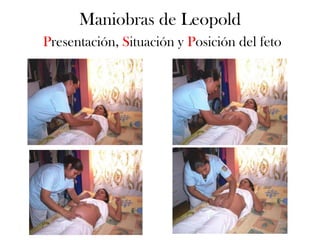
Este documento describe el plan y objetivos del control y seguimiento de un embarazo normal, incluyendo la primera consulta prenatal, exámenes clínicos y complementarios, calendario de seguimiento mensual, preparación para el parto, y aspectos legales. El control desde atención primaria permite mayor accesibilidad y satisfacción para la embarazada, y optimiza recursos para el sistema de salud.