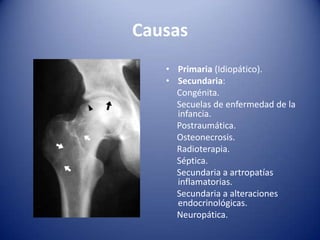
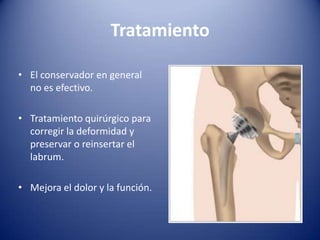
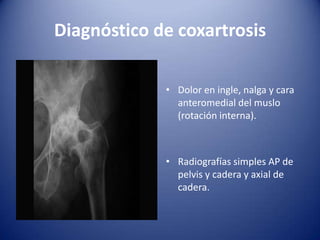
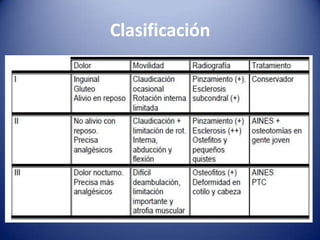
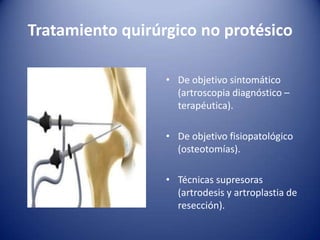
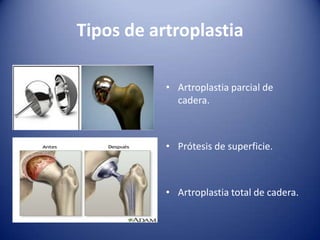
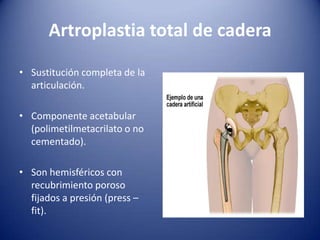
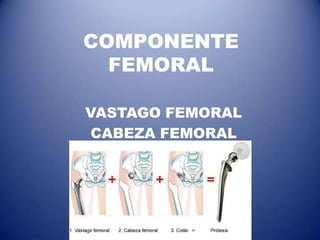
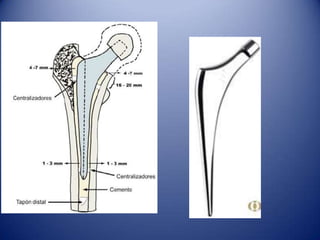
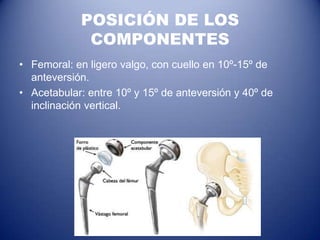
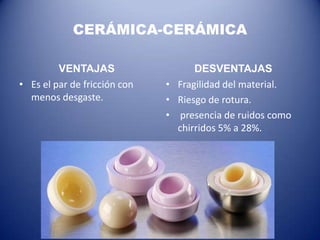
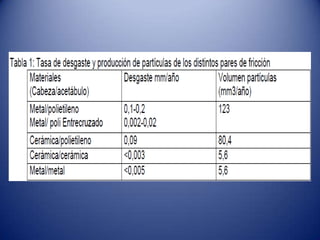
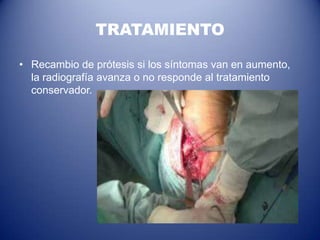
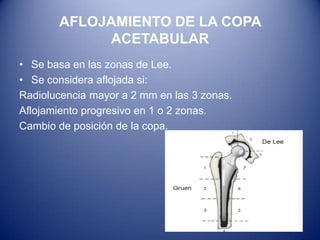
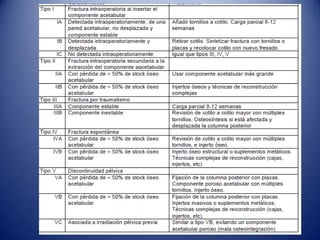
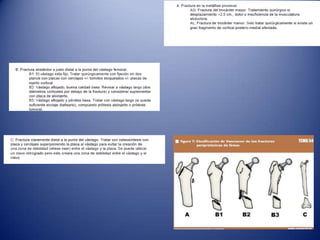
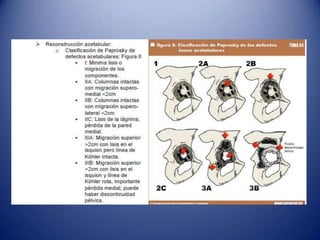
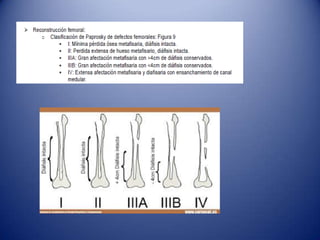
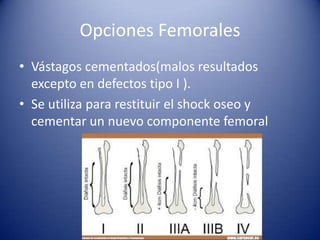
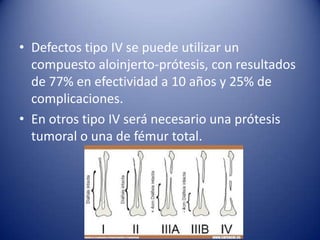
Este documento trata sobre la coxartrosis y el tratamiento quirúrgico de la artroplastia de cadera. La coxartrosis es una enfermedad degenerativa de la articulación de la cadera que puede ser primaria u originada por traumas u otras causas. El tratamiento quirúrgico incluye la artroplastia parcial, de superficie o total de cadera, dependiendo de los casos. Las prótesis de cadera pueden presentar complicaciones como aflojamiento, infección, luxación, fracturas u otras lesiones.