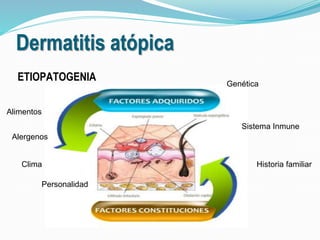
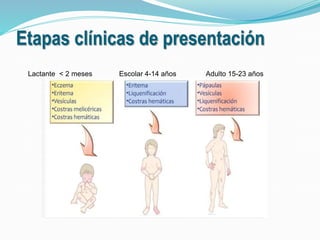
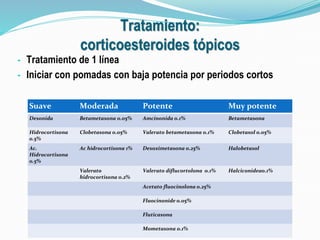
La dermatitis atópica es una enfermedad inflamatoria crónica de la piel que causa picazón y lesiones eczematosas. Tiene factores genéticos y ambientales como disparadores. Se trata generalmente con corticoesteroides tópicos para controlar los brotes agudos, e inhibidores de la calcineurina como tacrolimus para casos moderados a graves o crónicos, donde los esteroides no son adecuados debido a sus riesgos. El tacrolimus ha demostrado ser más efectivo que los corticoesteroides