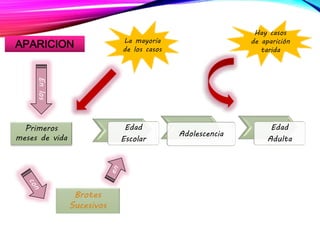
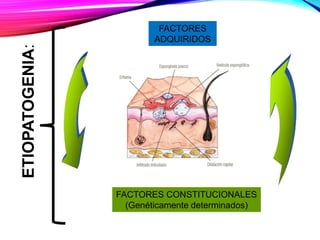
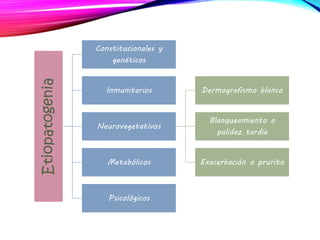
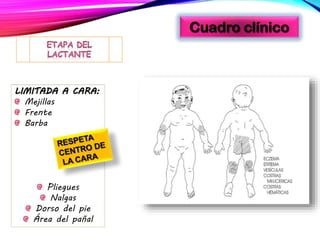
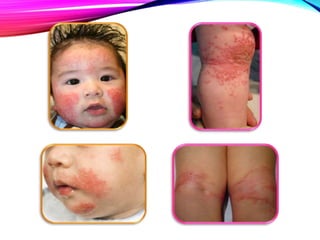
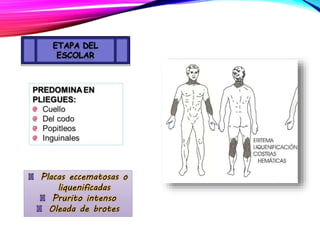
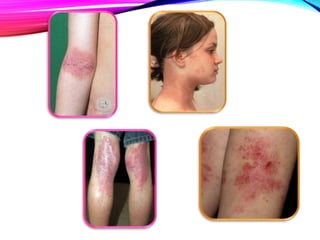
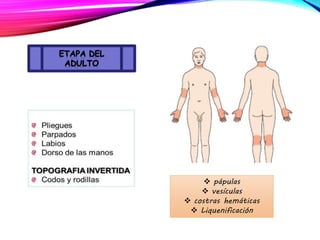
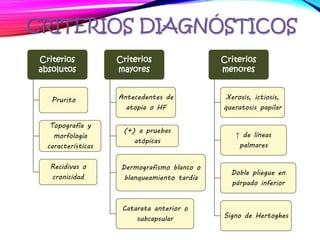
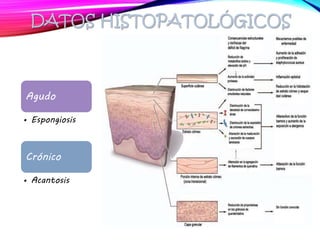
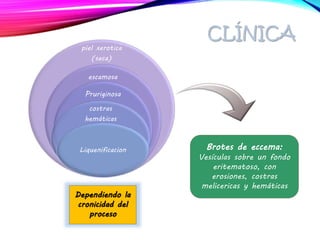
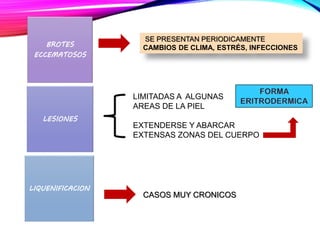
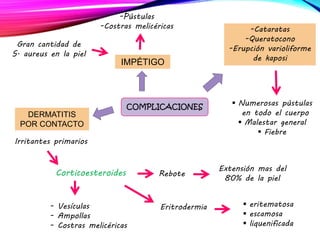
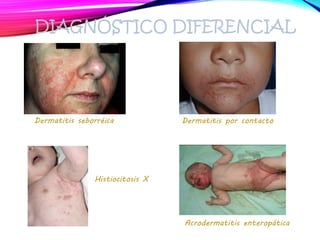
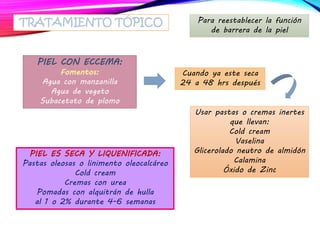
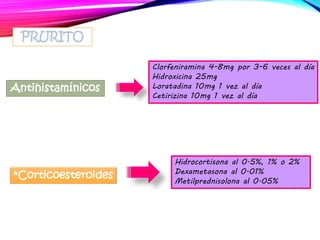
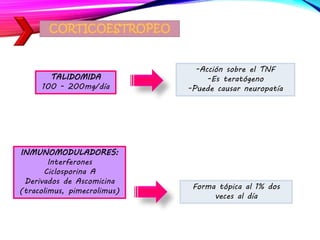
La dermatitis atópica es una enfermedad crónica de la piel que causa mucho picor. Generalmente comienza en la infancia y se caracteriza por brotes de lesiones eccematosas que tienden a mejorar y empeorar. El tratamiento incluye medidas para aliviar el picor y humectar la piel, así como corticoesteroides tópicos y sistémicos para controlar los brotes.