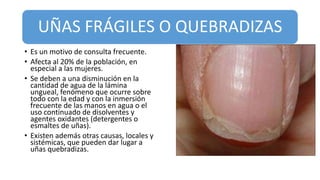
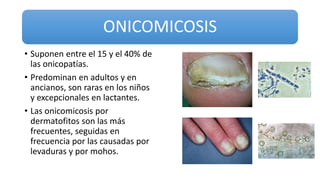
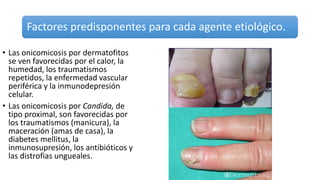
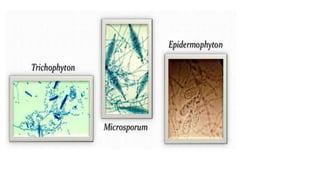
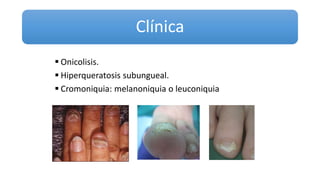
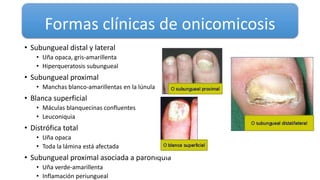
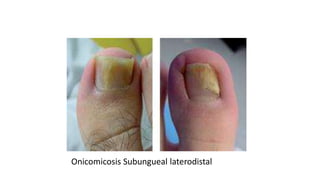
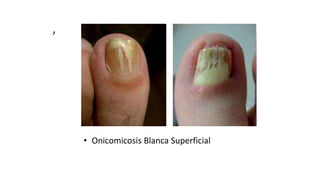
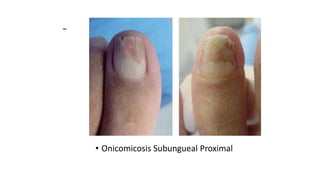
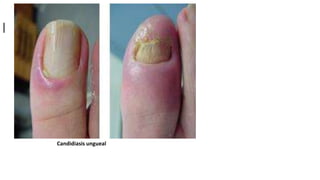
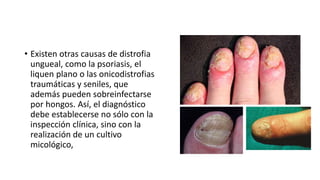
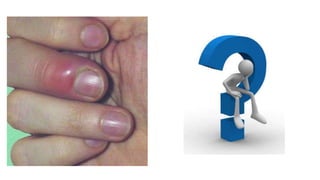
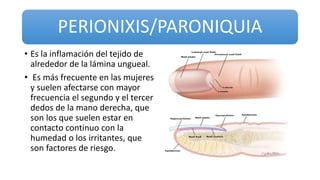
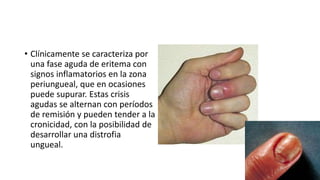
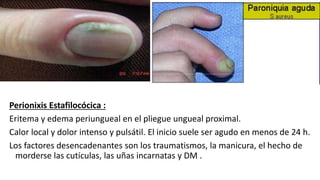
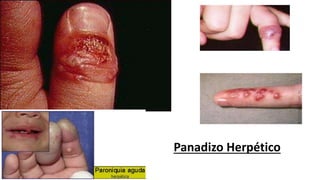
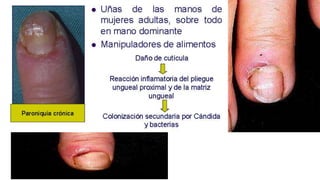
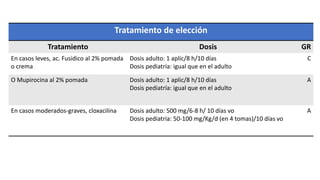
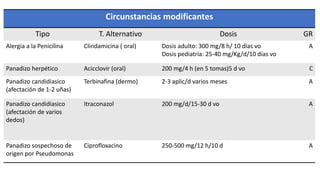
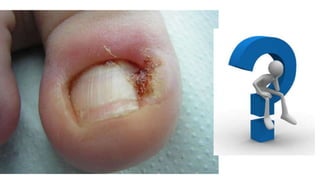
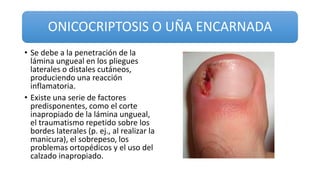
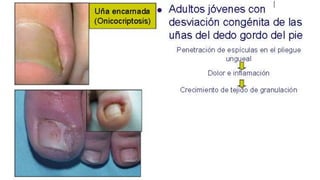
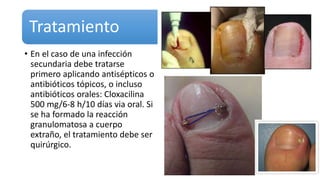
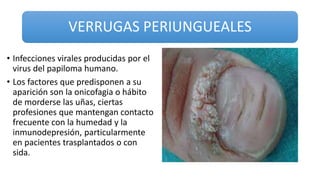
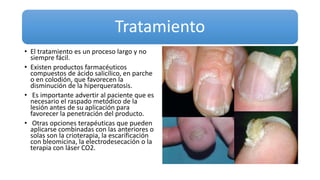
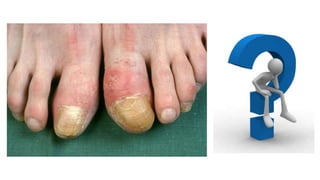
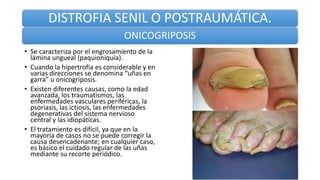
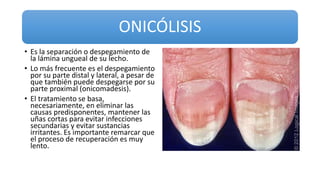
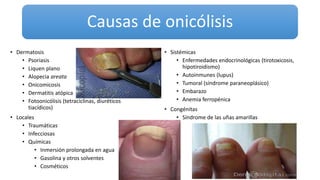
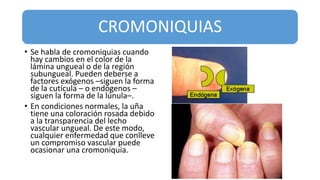
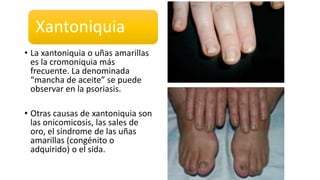
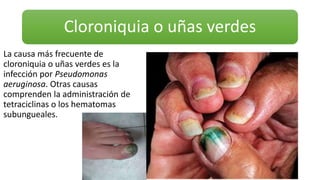
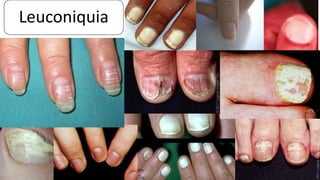
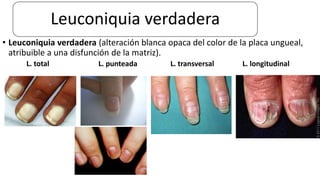
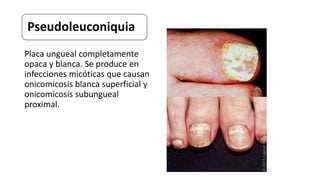
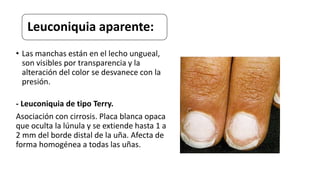
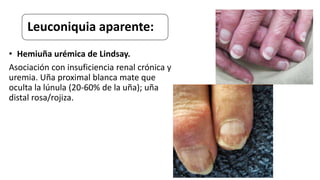
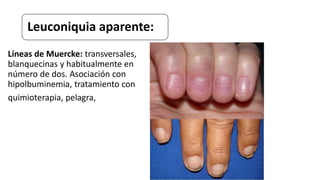
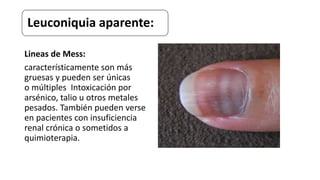
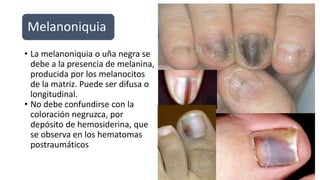
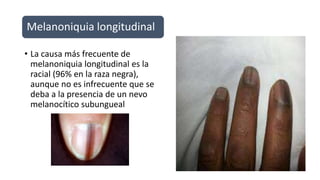
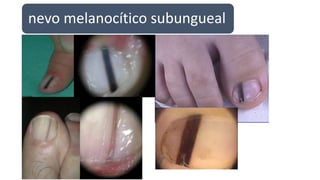
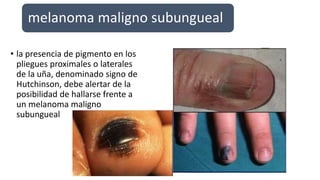
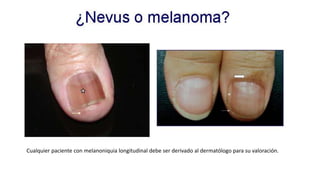
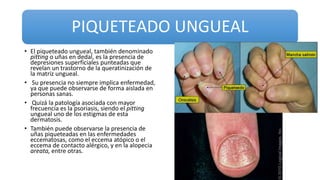
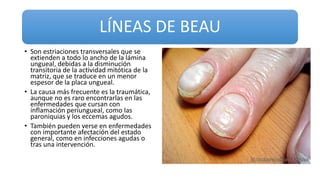
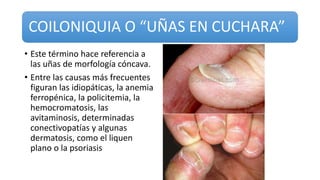
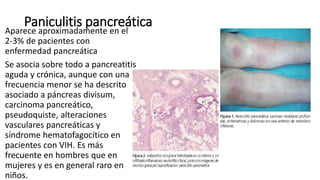
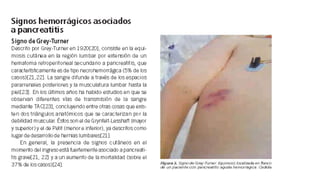
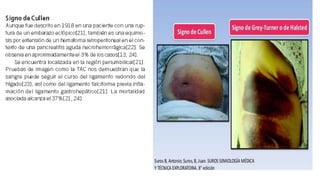
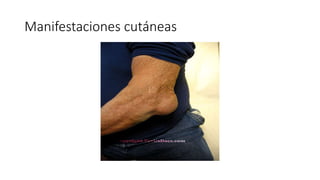
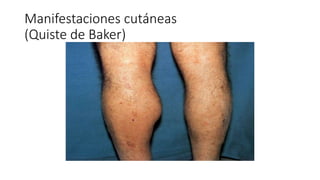
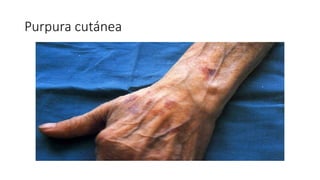
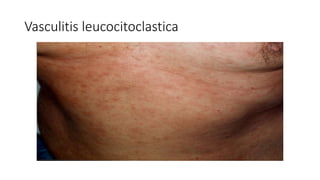
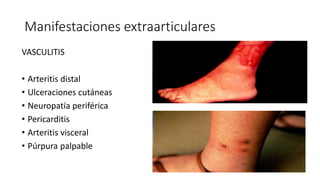
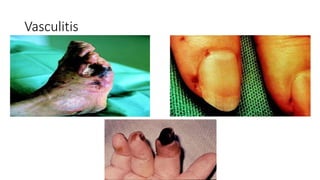
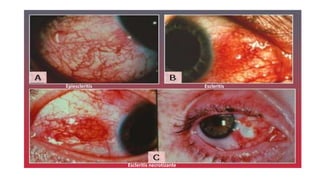
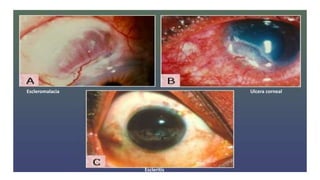
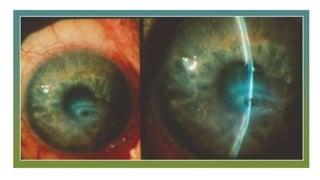
Este documento trata sobre diferentes alteraciones de las uñas. Brevemente describe que las onicopatías representan el 10% de las enfermedades de la piel y son frecuentes en atención primaria. Explica que la inspección de las uñas puede dar información sobre patologías de las uñas y enfermedades sistémicas. Luego detalla varias condiciones como uñas quebradizas, onicomicosis, perionixis, verrugas periungueales, distrofia senil y dedos hipocráticos, explic