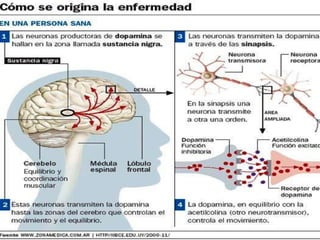
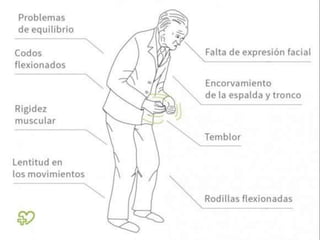
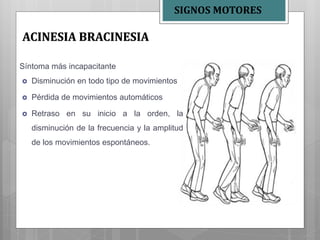
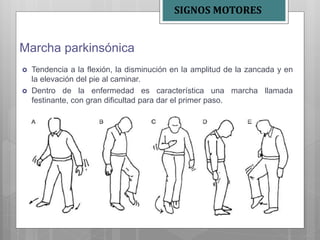
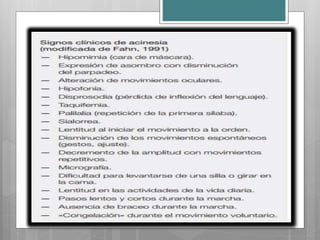
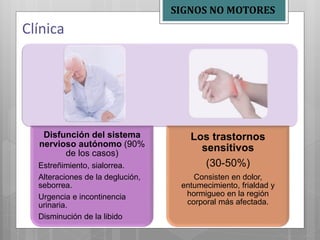
Este documento describe la enfermedad de Parkinson, una enfermedad neurodegenerativa caracterizada por temblores, rigidez muscular y problemas de movimiento. Se debe a la afección de la sustancia negra del cerebro y puede deberse a factores genéticos o ambientales. Sus síntomas incluyen temblores en reposo, rigidez, lentitud de movimiento y problemas de equilibrio. Su tratamiento incluye medicamentos como la levodopa para controlar los síntomas motores y fisioterapia.