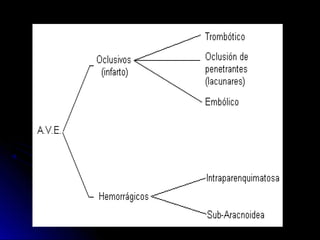
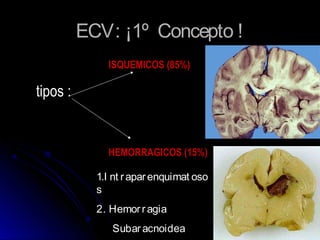
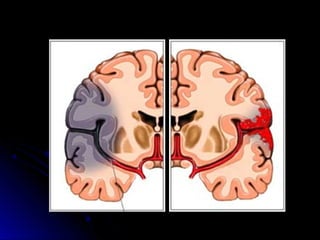
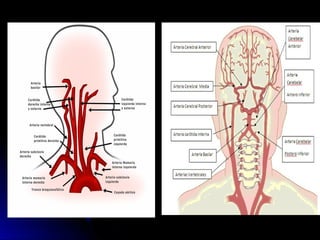
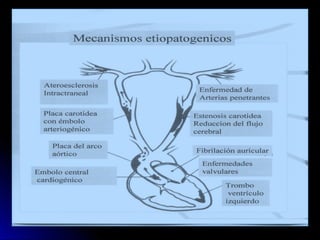
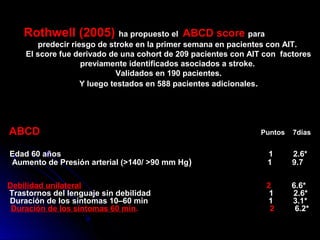
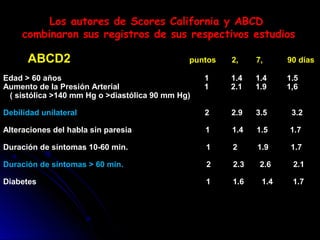
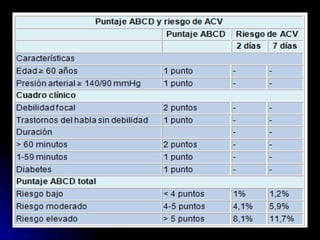
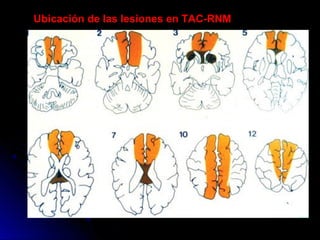
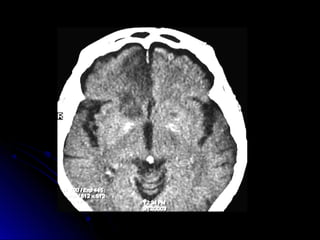
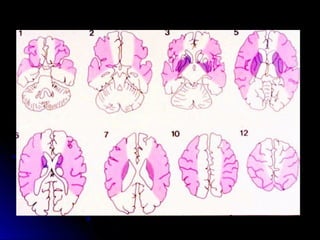
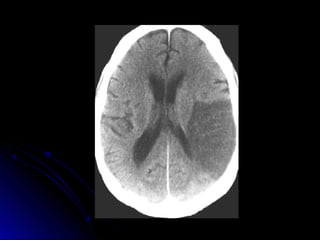
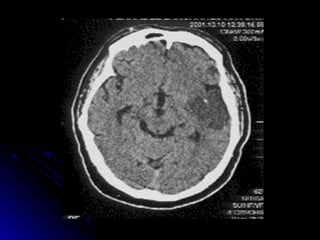
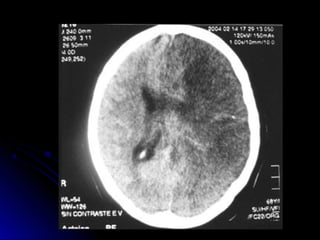
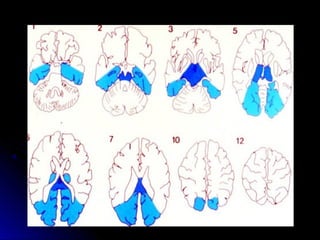
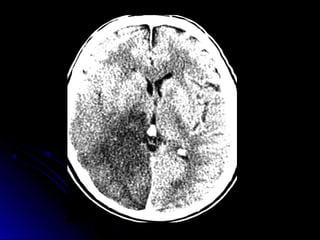
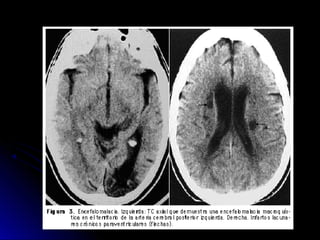
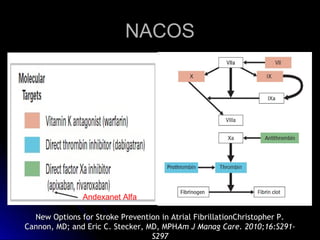
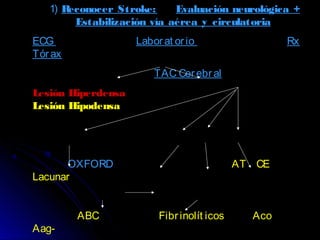
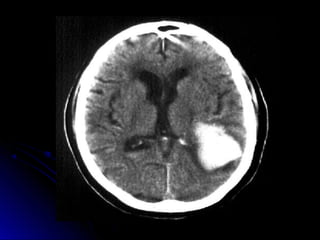
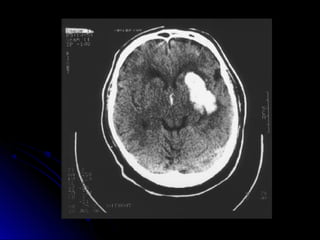
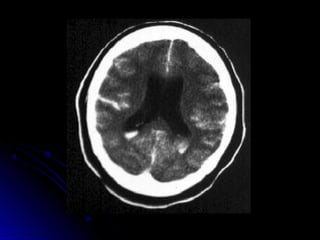
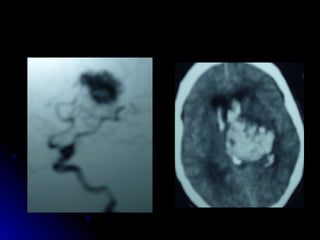
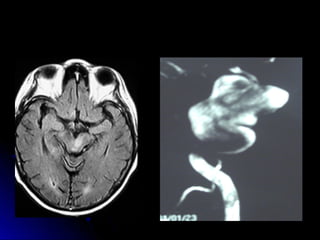
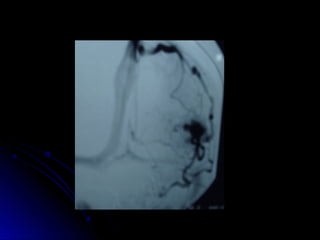
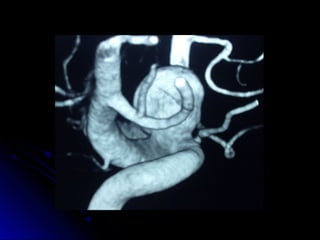
Este documento trata sobre la enfermedad cerebrovascular. Explica que puede ser isquémica (85% de los casos) o hemorrágica (15% de los casos). También describe los criterios diagnósticos para un accidente cerebrovascular isquémico de origen aterotrombótico o cardioembólico. Finalmente, presenta las clasificaciones Oxfordshire Stroke Project y FAST/ROSIER, que son herramientas útiles para el diagnóstico de accidente cerebrovascular.