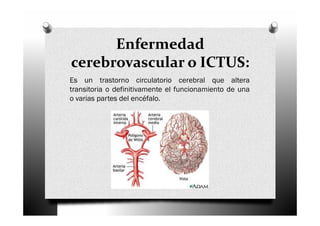
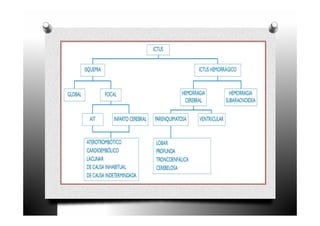
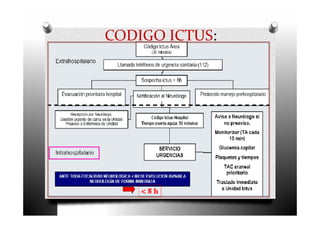
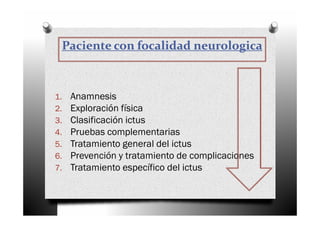
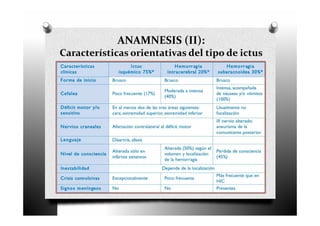
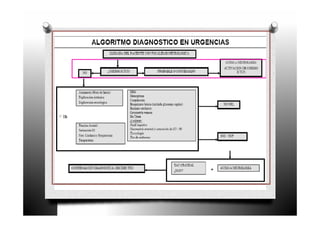
El ictus, o enfermedad cerebrovascular, se define como un trastorno circulatorio cerebral que puede causar disfunción neurológica temporal o permanente. Se clasifica en varios tipos, incluyendo ictus isquémico, infarto cardioembólico y lacunar, cada uno con características y tratamientos específicos. El manejo del ictus incluye la identificación rápida de síntomas, diagnóstico, tratamiento general y específico, así como la prevención de complicaciones.