Este documento describe la exacerbación de la EPOC en la UCI. Define la exacerbación y explica su importancia. Detalla las causas comunes, los signos de gravedad y los enfoques de diagnóstico e iniciales como la oxigenoterapia, broncodilatadores, corticoesteroides y antibióticos. Explica las indicaciones para la admisión hospitalaria y en la UCI, así como los tratamientos con VMNI y VMI. Resalta la mortalidad asociada y proporciona recomendaciones para el manejo.










![BRONCODILATADORES DE ACCIÓN
CORTA
B2 agonistas de acción corta con o sin anticolinergicos son
usualmente preferidos. [NE=C]
No hay diferencia entre inhalado Vs Nebulizado
Las metilxantinas IV son consideradas con terapia de segunda línea [NE=B]
Turner MO. Bronchodil delivery in acute airflow obstruction. A metanalysis. Arch Intern Med 1997; 157: 1736-44](https://image.slidesharecdn.com/epocexacerbadaenlauci-120529191310-phpapp01/85/Epoc-exacerbada-en-la-uci-16-320.jpg)
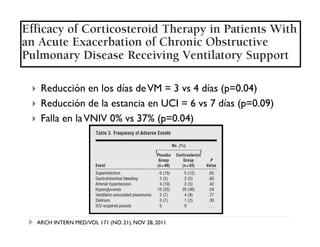
![CORTICOSTEROIDES
Acortan el tiempo de recuperación, mejoran el VEF1 y la hipoxemia.
[NE=A]
Reducen el riesgo de recidivas, falla en el tratamiento y estancia hospitalaria
Dósis: PDN 30 a 40 mg/día [NE=D]
La budesonida nebulizada puede ser una alternativa.
Davies L. Oral corticosteroides in exacerbation of COPD. Lancet 1999; 354: 456-60](https://image.slidesharecdn.com/epocexacerbadaenlauci-120529191310-phpapp01/85/Epoc-exacerbada-en-la-uci-17-320.jpg)

![ANTIBIÓTICOS
Administrar ATB´s a los pacientes que:
Tengan 3 síntomas cardinales [NE=B]
Tengan 2 síntomas cardinales pero uno sea purulencia del esputo [NE=C]
Requieran VM [NE=B]
El tiempo recomendado es de 5 a 10 días [NE=D]
Aminopenicilina con o sin Clavulonato, Macrolido o Tetraciclina
Noura S. Once daily Ofloxacin in COPD Exacerb req MV a RCT. Lancet 2001; 358:2020-5](https://image.slidesharecdn.com/epocexacerbadaenlauci-120529191310-phpapp01/85/Epoc-exacerbada-en-la-uci-21-320.jpg)
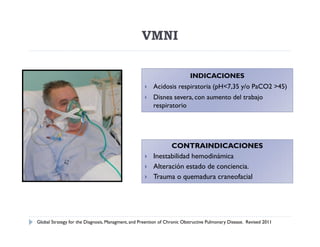
![VMNI
Probabilidad de éxito del 80 a 85%
Mejora la acidosis respiratoria.
Disminuye la estancia hospitalaria y MVP
[NE=A]
Disminuye la mortalidad y la necesidad de
IOT [NE=A]
Plant PK. Early use of NIMV for COPD Exacerb, a RCT. Lancet 2000; 355:1931-5º](https://image.slidesharecdn.com/epocexacerbadaenlauci-120529191310-phpapp01/85/Epoc-exacerbada-en-la-uci-22-320.jpg)