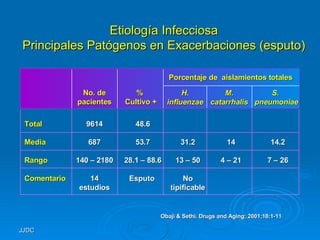
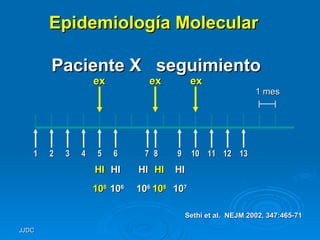
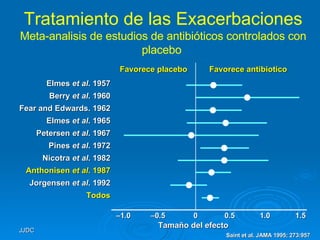
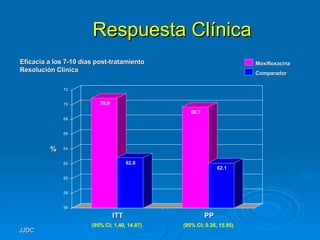
1) El documento define una exacerbación de EPOC como un empeoramiento agudo de los síntomas que requiere un cambio en el tratamiento regular. 2) Las causas más comunes son infecciones bacterianas o virales, aunque factores ambientales también pueden contribuir. 3) Los estudios muestran que los antibióticos mejoran los resultados al tratar infecciones bacterianas comprobadas.