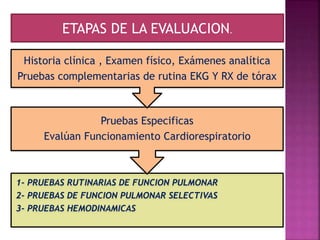
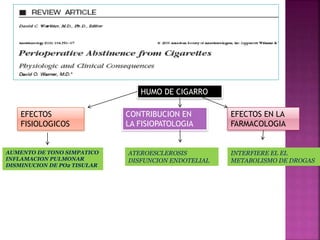
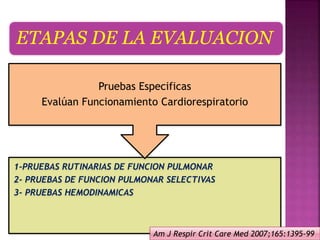
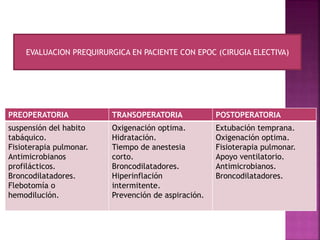
1) La evaluación pulmonar prequirúrgica incluye pruebas rutinarias para identificar pacientes de alto riesgo de sufrir complicaciones respiratorias durante la cirugía.
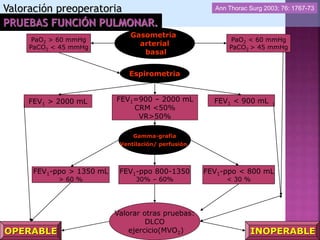
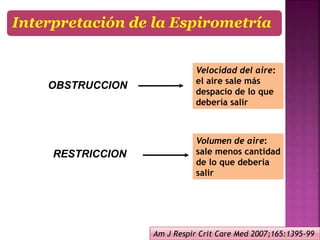
2) Las pruebas rutinarias incluyen espirometría, gasometría arterial y pruebas de difusión pulmonar, las cuales proporcionan información sobre la función pulmonar y cardiopulmonar en reposo.
3) Además de las pruebas rutinarias, se pueden realizar pruebas de función pulmonar selectivas