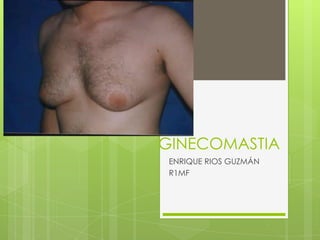
Ginecomastia
- 1. GINECOMASTIA ENRIQUE RIOS GUZMÁN R1MF
- 2. INTRODUCCION Proliferación del tejido glandular mamario en el varón, que puede ser uni o bilateral, concéntrica o no con respecto al pezón y a la (sensación de tensión o dolor).
- 3. Diagnóstico Diferencial Adipomastia: expensas del tejido adiposo. Carcinoma mamario, excéntrico y asimétrico con el pezón, más duro, alteraciones en piel, secreción mamaria o adenopatías axilares.
- 4. Prevalencia En infancia 60 a 90% transitoria por estrógenos maternos en el embarazo. pubertad, 70% de varones. entre 10 y 12 años, con el máximo entre los 13 y 14 años. Generalmente regresa en 18 meses y no es común luego de los 17 años. 50 y 80 años, donde están afectados entre 30 a 60% según los estudios.
- 5. EXPLORACION Decúbito supino, los brazos colocados detrás de la cabeza y cogiendo el tejido mamario entre los dedos índice y pulgar, deslizándolos y aproximándolos hasta percibir entre ellos una estructura de tacto consistente, que puede corresponder al tejido glandular subyacente.
- 6. Ecografía Medirel pliegue cutáneo en la zona adyacente a la mama, y correlacionarlo con la medida total hallada en la medición de la mama.
- 7. HISTOLOGIA Tejidomamario receptores para los estrógenos con efecto estimulador y de andrógenos con efecto inhibidor. Receptores para prolactina y factores de crecimiento.
- 8. Disbalance positivo en la acción de estos estímulos (transitorio en las fisiológicas o alteración endocrinológica hormonal, enzimática o tumoral en las patológicas) produce una proliferación del epitelio ductal, hiperplasia y edema del tejido conjuntivo y del estroma periductal, con aumento de la vascularización.
- 9. Regresión factores determinantes desaparecen. Mas de 2 años Hialinización y fibrosis del estroma periductal Qx
- 10. Clasificación
- 12. GINECOMASTIA NEONATAL Paso transplacentario de estrógenos de madre a feto autolimitada.
- 13. GINECOMASTIA PUBERAL Hiperplasia 6 meses después de iniciada la Pubertad, (10 y 13 años y volumen testicular de 5 a10 ml) suele ser inferior a los 4 cm Regresión espontánea (90% a los 3 años). Genética 50%
- 14. Patogenia de la ginecomastia puberal ¿Disbalance entre la actividad de los estrógenos y los andrógenos a nivel glandular? Mayor sensibilidad de las células mamarias a los niveles normales de estrógenos circulantes. Existencia de predominio estrogénico al inicio puberal.
- 15. Predominio estrogénico al inicio puberal (secreción nocturna pulsátil de LH por la hipófisis) efecto inhibidor de proliferación del tejido mamario de la testosterona producida por la célula de Leydig tras el estímulo de la LH se ejercerá sólo durante la noche. En glándula suprarrenal se producen andrógenos débiles aromatizados convertidos en estrógenos en el el día. Reversion pubertad instaurada (pulsatilidad todo el día)
- 16. Leptína receptores en glándula mamaria mas actividad de aromatasa en las células del estroma del tejido adiposo y de la mama. Mas niveles circulantes de leptina, en niños puberales no obesos con ginecomastia
- 17. GINECOMASTIA PATOLÓGICA Objetivaruna alteración subyacente que la determina (No Puberal). Prepuberal 5% del total mas tejido mamario sin caracteres sexuales secundarios.
- 18. CAUSAS 1.Incremento en la concentración sérica o de la acción de los estrógenos
- 19. Origen tumoral Tumores testiculares en ginecomastia 3% 7-11% de los casos, único hallazgo clínico al diagnóstico.
- 20. – Tumores de las células testiculares de Leydig productores de estrógenos. – Tumores feminizantes de la glándula suprarrenal indiferenciados, productores de estrógenos que se aromatiza en tejidos periféricos, transformándose en estrona. – Tumores de las células de Sertoli de células germinales testiculares.
- 21. Incremento de la aromatización de los andrógenos a estrógenos Hipertiroidismo: 10-40% mas actividad aromatasa y de SHBG disminución de la testosterona libre. Hiperplasia suprarrenal congénita por déficit de 3β hidroxiesteroide deshidrogenasa, 11 β hidroxilasa o de 21 hidroxilasa.
- 22. Síndrome de Klinefelter: 50% deficiente secreción de andrógenos , mas actividad aromatasa. (cáncer de mama) Síndrome de exceso de aromatasa de herencia autosómica dominante. Mutación mas función en el gen de la aromatasa mas estrona, menos testosterona ginecomastia prepuberal.
- 23. Farmacos
- 24. Enfermedades crónicas Malnutrición: Recuperación de peso disfunción hepática (ingesta calórica mas estrógenos y andrógenos) disfunción hepática en desnutrición dificulta degradación de estrógenos aumento del ratio estrógeno/andrógeno. IRC: Mas uremia daño en células de Leydig menos testosterona mas gonadotropinas.
- 25. Hermafroditismo verdadero 46XY/46XX , (adecuada masculinización de genitales externos y del tamaño testicular en escroto). Testosterona normales y LH elevados.
- 26. 2. Disminución de la concentración sérica o de la acción de los andrógenos
- 27. Hipogonadismos – Primarios: insuficiencia testicular baja o nula testosterona mas LH incremento la secreción de estradiol por la célula de Leydig. – Secundarios: Disminución global de esteroides (no habitual ginecomastia) persistente aromatización de precursores androgénicos de la glándula suprarrenal.
- 28. Síndromes de insensibilidad parcial o completa a los andrógenos Herencia X (46XY): defectos en estructura de receptores andrógenicos (Número de repeticiones CAG en exón 1 del gen receptor de andrógenos) femenino normal o virilización incompleta testosterona alta sin capacidad de acción inhibitoria en tejido mamario.
- 29. Receptores para la LH y HCG Receptores LH y la HCG en tejido mamario varón (funciones no esclarecidas) Incremento de LH (hipogonadismos primarios) o de HCG (procesos tumorales) ginecomastia
- 30. GINECOMASTIA SENIL Descenso en nivel de testosterona aumento en aromatización periférica de testosterona a estrógenos.
- 31. ESTUDIO DE LA GINECOMASTIA Periodo puberal (ausencia de alteraciones) no estudios de laboratorio o radiológicos. Prepuberal, deficiente virilización, progresión de ginecomastia rápida o masa excéntrica con respecto a la areola, persiste más del tiempo habitual o existe una masa testicular, están indicados los estudios complementarios
- 32. Evaluación inicial Anamnesis (Descartar fármacos o alimentos o productos estrogénicos)
- 33. Estudio hormonal con función tiroidea, testosterona, estradiol, DHEA, hCG y LH. Valoresde estas determinaciones determinar factor etiológico cariotipo, funciones hepática y renal y prolactina. Cuando hay masa testicular, o marcadores tumorales positivo pruebas de imagen.
- 36. TRATAMIENTO Depende de etiología, duración, severidad y la presencia o ausencia de dolor o inflamación. 90% de puberal resolución espontánea tranquilizar e iformar paciente y familia.
- 37. Puberal tratamiento farmacológico si: – Ginecomastia mayor de 4 cm. – Afectación psicológica. –Dolor o tensión interfiere en actividades Expresión clínica de proceso subyacente (hipertiroidismo, tumor testicular o suprarrenal, contacto o ingesta de productos con acción estrogénica, etc.)
- 38. Fármacos utilizados en el tratamiento de la ginecomastia
- 39. ANDROGENOS – Testosterona: ha sido utilizada pobre resultados satisfactorios provocando, en ocasiones, un aumento de la ginecomastia por aromatización a estradiol. (hipogonadismos, como sustitutivo.) – Dihidrotestosterona: andrógeno no aromatizable que ha mostrado efectividad variable en estudios no controlado.
- 40. Danazol:andrógeno débil inhibe producción de estrógenos inhibición de las gonadotropinas
- 41. Antiestrógenos Bloquean receptores de tejidos sensibles a los estrógenos. – Clomifeno: antiestrógeno que bloquea receptores en tejidos sensibles. Resultados variables, no estando recomendado para el tratamiento de la ginecomastia
- 42. Inhibidores de la aromatasa Inhiben aromatización periférica de andrógenos. – Testolactona: inhibidor esteroideo de la aromatasa de primera generación, durante 2-6 meses eficaz en la disminución de la ginecomastia en niños púberes.
- 43. Fármacos considerados en la actualidad en el tratamiento de la ginecomastia
- 44. Antiestrógenos –Tamoxifeno: dosis entre 10 y 20 mg/día evita efectos estrogénicos causados por medicamentos usados en cáncer de próstata. Escasos efectos secundarios.
- 45. Estudio con 43 pacientes (12-62 años), 20 presentaban mastodinia, 33 ginecomastia > 4 cm. Resultados a los 6 meses de tratamiento: desaparición de la ginecomastia en el 62% y disminución en el 27%. El 52% de las de > 4 cm y 90% de las de menos, desaparecieron (p < 0,05). 55% de las de > 2 años de duración y el 70% de las de menos, desaparecieron.
- 46. Raloxifeno: modulador a nivel del receptor estrogénico muestra efecto estrogénico a nivel del hueso y sobre el perfíl lipídico, y un efecto antiestrogénico en mama y útero.
- 47. Dosis de 60 mg/día. Estudio retrospectivo de 37 pacientes, 15 tratados con tamoxifeno, 10 con raloxifeno y 12 sin tratamiento. Resultados: reducción del tamaño: con tamoxifeno 2,1 cm, con raloxifeno 2,5 cm. Algún grado de mejoría: tamoxifeno 91%, raloxifeno 86%. Reducción de más del 50%: tamoxifeno 46%, raloxifeno 86%.
- 48. Inhibidores de la aromatasa Anastrozol: inhibidor de aromatasa de tercera generación, dosis 1 mg/día modifica perfil hormonal menos niveles de estrógenos en suero en un 50%, mas testosterona en 60%.
- 49. Estudio doble ciego, placebo, controlado, en ginecomastia puberal. 38 tratados con anastrozol, 1 mg y 35 tratados con placebo (más de 3 cm). Reducción de > 50% volumen, con anastrozol 38,5 %, con placebo 31,4 %. Remisión completa tras 6 meses de tratamiento: anastrozol 1 placebo 0. Incremento del ratio testosterona/estradiol en 166% en tratados versus 39% en placebo.
- 50. Tratamiento Quirúrgico Siresolución espontánea no se produce y farmacológico ineficaz tratamiento quirúrgico. Realizarlo cuando volumen testicular de adulto minimizar el riesgo de recidiva.
- 51. Escisión quirúrgica directa de tejido glandular: acceso periareolar inferior o transareolar, se considera el tamaño de areola (2 a 4 cm) Componente adiposo prominente: lipoaspiración mejorar el contorno de la región pectoral.
- 52. Bibliografía 1. Revisión Ginecomastia. Fisiopatología y actualización de las opciones terapéuticas F.J. NÚÑEZ RODRÍGUEZ, E. ARTOLA AIZALDE*, V. CANCELA MUÑIZ*, C. FERNÁNDEZ RAMOS, J. RODRIGO PALACIOS** Endocrinología Pediátrica. Servicio de Pediatría. Hospital Basurto. Bilbao. *Servicio de Pediatría. Hospital Donostia. Donostia.**Servicio de Pediatría. Hospital General Yagüe. Burgos BOL PEDIATR 2010; 50: 263-271 2. GINECOMASTIA Dr. Carlos LUCENTE 3. GINECOMASTIA Dr. Carlos LUCENTE 4. ARTÍCULO DE ACTUALIZACIÓN Cuad. Cir. 2003; 17: 52-57 Ginecomastia Paulo Castillo D.
