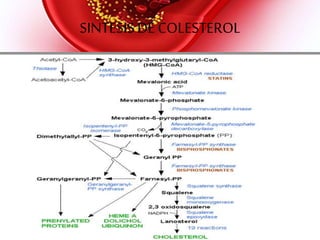
Este documento trata sobre hipolipemiantes, medicamentos que se usan para reducir los niveles de lípidos en la sangre. Explica que el exceso de ciertos tipos de lípidos o lipoproteínas es un factor de riesgo para enfermedades cardiovasculares, la principal causa de muerte en países desarrollados. Describe las diferentes clases de hipolipemiantes como estatinas, fibratos, secuestradores de ácidos biliares y ácido nicotínico, e incluye detalles sobre su mecanismo de acción