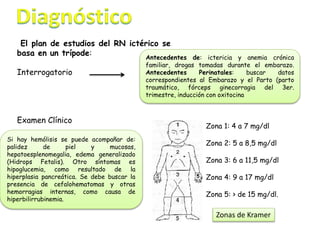
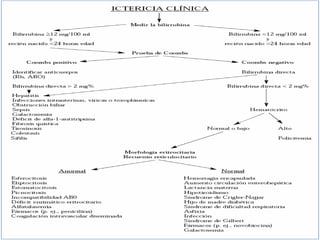
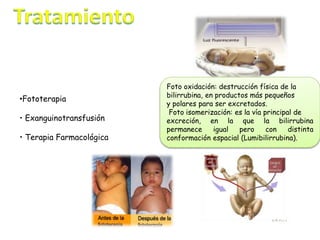
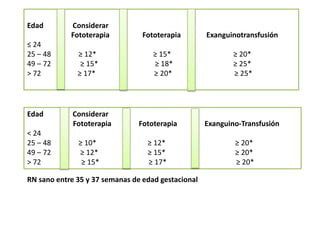
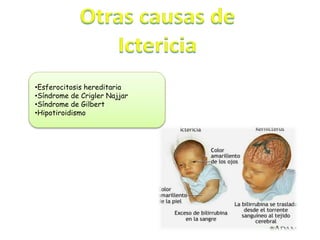
Este documento describe la ictericia neonatal, sus causas fisiológicas e ictericia patológica. Explica que la ictericia se produce por el depósito de bilirrubina y puede detectarse al blanquear la piel. Luego detalla las etiologías fisiológicas como la alimentación con leche materna y las causas patológicas como la incompatibilidad Rh. Finalmente, cubre los exámenes de laboratorio, tratamientos como la fototerapia y las consideraciones del manejo de la ictericia neonatal.