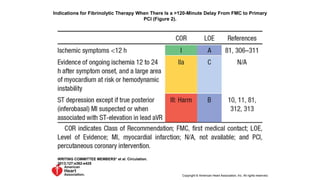
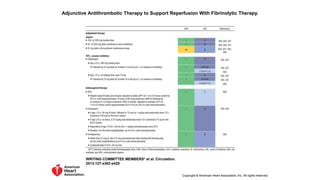
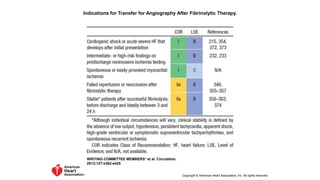
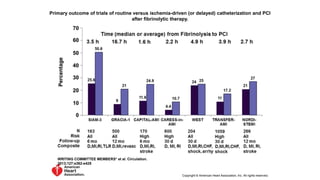
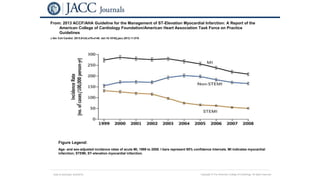
El documento presenta las guías de 2013 de la ACCF/AHA para el manejo del infarto agudo de miocardio con elevación del segmento ST. Resume la epidemiología, diagnóstico, evaluación del riesgo temprano, retrasos en el tratamiento inicial y recomendaciones clase I y IIa para la preparación comunitaria y objetivos de reperfusión, incluyendo el transporte directo al hospital con capacidad para intervención coronaria percutánea primaria dentro de los 90 minutos desde el primer contacto médico.





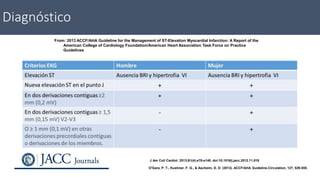












![Recomendaciones clase I del uso de STENTS
en pacientes con STEMI.
1. La colocación de una endoprótesis (stent convencional [BMS] o stent liberador
de fármacos [DES]) es útil en la ICP primaria para pacientes con STEMI (238,239).
(Nivel de evidencia: A)
2. BMS † se debe utilizar en pacientes con alto riesgo de sangrado, la incapacidad para cumplir con 1
año de terapia antiplaquetaria dual (DAPT), o anticipa rocedimientos invasivos o quirúrgicos en el
próximo año. (Nivel de evidencia: C)
J Am Coll Cardiol. 2013;61(4):e78-e140. doi:10.1016/j.jacc.2012.11.019
O'Gara, P. T., Kushner, F. G., & Ascheim, D. D. (2013). ACCF/AHA Guideline.Circulation, 127, 529-555.](https://image.slidesharecdn.com/9cvkcos2qougihrysopc-signature-8c0300af48918287d1744237290fed17d85a26fea68600c83ae567bfd5004b15-poli-160719020900/85/Infarto-agudo-de-miocardio-AHA-20-320.jpg)