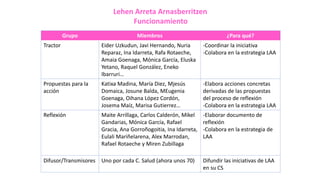
El documento propone potenciar la atención primaria en el sistema sanitario vasco mediante 6 medidas clave: 1) Asegurar las condiciones laborales adecuadas para los profesionales, 2) Revisar y optimizar las actividades, 3) Aumentar la autonomía de gestión, 4) Mejorar la coordinación con la atención especializada, 5) Aumentar la implicación de los profesionales, y 6) Reconocer a la medicina de familia como área de conocimiento.