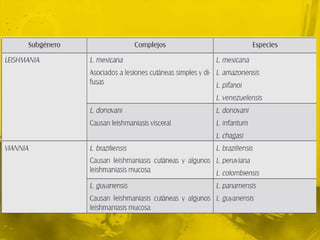
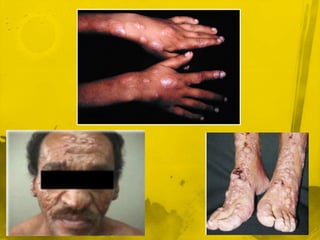
La leishmaniasis afecta a 12 millones de personas en 88 países, con 2 millones de nuevos casos por año. Se presenta en tres formas clínicas principales - cutánea, mucosa y visceral - siendo la visceral la más grave y la causante de la mayoría de muertes. El diagnóstico se realiza a través de exámenes microscópicos de biopsias de piel y médula ósea, así como pruebas serológicas. El tratamiento de primera línea consiste en antimoniados, aunque también se usan anf