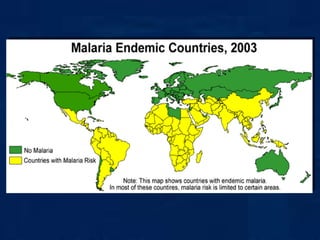
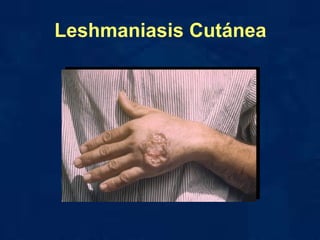
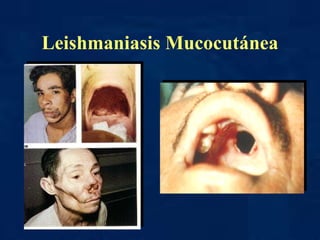
El documento describe varias enfermedades tropicales, incluyendo la enfermedad de Chagas, la malaria y las leishmaniasis. La enfermedad de Chagas afecta a 16-18 millones de personas y causa 21,000 muertes anuales. Se transmite por insectos llamados "chupasangre" infectados con el parásito Trypanosoma cruzi. Los síntomas de la malaria incluyen escalofríos, fiebre y cefalea, y es transmitida por la picadura del mosquito Anopheles. Las leishmaniasis son caus