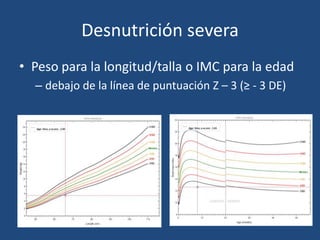
Este documento describe el manejo del niño desnutrido severo. La desnutrición severa se define como un peso o IMC por debajo de -3 DE. Puede presentarse como marasmo o kwashiorkor. El tratamiento incluye estabilizar condiciones que amenazan la vida, iniciar la rehabilitación nutricional de forma gradual y alcanzar la recuperación completa. El objetivo es ganar 10-15 g/kg/día de peso hasta alcanzar un nivel de -1 DE para la longitud/talla.