Mucormicosis
- 1. MUCORMICOSIS rino-órbito-cerebral causada por Rhizomucor pusillus en paciente diabético descompensado • Betty Rivera • Graciela Rojas • Nelson Velásquez • Miguel Rojas
- 2. Zigomicosis Se refiere a un conjuntos de enfermedades producidas por hongos pertenecientes a la clase Zygomycetes. Principales patógenos en humanos de esta clase están incluidos en dos ordenes: Mucorales y Entomophtorales
- 3. Patógenos de la clase Zygomycetes (humanos) Del orden Entomophtorales: Conidiobolus Basidiobulus Del orden Mucorales: Rhizopus Mucor Absidia Rhizomucor Saksenaea Cunninghamella Syncephalastrum Apophysomyces
- 4. MUCORMICOSIS Es una infección micótica infrecuente causada por hongos saprofitos aerobios oportunistas que pertenecen al orden Mucorales. Grave, progresiva (rápida) , ↑ mortalidad Invasión vascular por hifas que conduce a la trombosis arterial, infarto secundario, trombosis venosa y hemorragia.
- 5. MUCORMICOSIS RINOCEREBRAL CUTÁNEA PULMONAR DISEMINADA MIXTA GASTROINTESTINAL Formas clínicas
- 6. MUCORMICOSIS El desarrollo de la enfermedad depende del estado inmune del huésped. Factores de riesgo: Cetoacidosis diabética Terapia inmunosupresoras Leucemias Linfomas con neutropenia prolongada Grandes quemados.
- 7. EPIDEMIOLOGIA La Cigomicosis en una enfermedad esporádica de distribución universal. Ampliamente distribuidos en el medioambiente. Formas frecuentes de infección: a través de esporas, inoculación en heridas, ingesta de alimentos contaminados. En chile, el año 2011 hubo un caso documentado en Valdivia.
- 8. MUCORMICOSIS Reino: Fungi Filium: Zygomycota Clase: Zygomycetes
- 9. CARACTERISTICAS MUCORALES Son microorganismos no fastidiosos aerobios. Colonias de aspecto lanudo con tenues puntos negros, colores varían entre gris y café claro. Presentan crecimiento de colonias entre 12 a 24 horas en temperaturas entre 25 ° C a 55° C. Las especies Rhizopus, Absidia y Rhizomucor desarrollan estolones, rizoides en el esporangio Hifas largas no septadas.
- 10. DIAGNOSTICO CULTIVO Esputos, secreciones paranasales, muestras de sangre, orina etc. Muestras obtenidas por medios invasivos. RESULTADOS CULTIVO DE HONGOS EXAMEN MICROSCÓPICO DIRECTO EXAMEN MICROSCOPICO FIJADO EXAMEN MICROSCÓPICO EN TEJIDO FIJADO
- 11. TRATAMIENTO • Rapidez en el diagnóstico, realización de una biopsia quirúrgica con implementación de un diagnóstico rápido. • Corrección, en lo posible, de los factores predisponentes • Desbridamiento quirúrgico exhaustivo y urgente de los tejidos infectados. • Tratamiento antifúngico. Tratamiento de elección anfotericina B en dosis de 1-1,5 mg/kg/día. Posaconazol Figura 2. Hifas anchas no septadas, con ramificación en ángulo recto. Observación con KOH-tinta, 400x.
- 12. CASO CLÍNICO Mucormicosis rino-órbito-cerebral causada por Rhizomucor pusillus en paciente diabético descompensado Pcte. Masculino Edad: 41 años Ocupación : taxista Antecedentes mórbidos: Diabetes mellitus tipo 2 Acudió al servicio de Urgencias del Hospital General de México OD con dermatosis localizada en la cabeza, a nivel bipalpebral, con predominio derecho y mucosa oral a nivel de paladar duro; constituida por: edema, inyección conjuntival y exudado purulento. En el paladar duro tenía una úlcera necrótica. Figura 1. Diversos aspectos clínicos: a) panorámica; b) edema bipalpebral, y lesión necrótica inicial; c) úlcera necrótica.
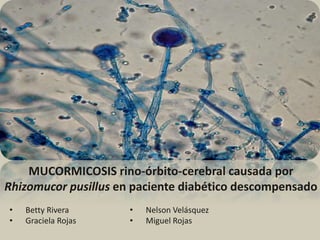
- 13. Estudios micológicos Examen directo con KOH al 10% Cultivos medios : Sabouraud dextrosa agar Pruebas de biología molecular múltiples hifas gruesas, cenocíticas y dicotómicas Rhizopmucor sp Rhizomucor pusillus Figura 3. Examen directo con hifas cenocíticas, dicotómicas, (KOH 10X, 40X), cultivo en medios Sabouraud y dextrosa agar. Figura 4. Micromorfología de Rhizomucor pusillus. Flechas A, indican rizoides; flechas B, indica ramificación de esporangióforos. Recuadro acercamiento de tres esporangios ramificados.
- 14. TRATAMIENTO Anfotericina B desoxicolato (dosis: 0.75 mg/kg/peso) Paciente falleció 7 días después de su ingreso :,( Necropsia necrosis de tejidos blandos orbitarios, perforación del septum nasal e infartos a nivel del lóbulo frontal, zonas de trombosis e invasión vascular por numerosas hifas
Notas del editor
- Las infecciones oportunistas causada por un hongo saprófito aeróbico que pertenece a la clase Zygomycetes de la familia Mucorales; dentro de esta familia los géneros más frecuentemente aislados son Mucor, Rhizopus, Absidia y Rhizomucor. Rhizopus spp es el agente etiológico más común de mucormicosis en humanos.
- es una infección micotica angioinvasiva, poco frecuente y de tipo oportunista, causada por hongos del orden de los Mucorales, de la clase de los Zygomycetes, siendo el genero Rhizopus sp. el mas frecuente en humanos. Es una enfermedad grave, de progresion rapida y elevada mortalidad, cuya incidencia ha aumentado en los ultimos años ante el incremento de pacientes con factores predisponentes, principalmente estados de inmunosupresion. El sello de la mucormicosis es la invasión vascular por hifas que lleva a la trombosis arterial, infarto tisular, trombosis venosa, y hemorragia consecuente. La invasión se produce a través de la nariz. El proceso infeccioso asciende de allí a los senos paranasales y posteriormente llega al sistema nervioso central, también puede dirigirse a los pulmones o al tracto gastrointestinal. Los fungus tienen predilección por las arterias locales invadiéndolas, provocan inflamación y trombosis por invasión de las paredes y la luz de los vasos. Esta condición conlleva normalmente a la aparición de una gangrena. Si la afección se produce a nivel de las arterias etmoidales, lleva a una invasión de los linfáticos y de los nervios regionales. Seguidamente el hongo asciende hacia el vértice de la órbita y a través de la pared lateral del seno cavernoso, invade y obstruye la carótida interna pues existe una marcada predilección por las arterias. Al ocluirse la arteria conlleva a una trombosis completa del seno cavernoso y después de la oclusión de la carótida interna, aparecerá la isquemia general y con posterioridad la muerte. Todo este proceso puede aparecer en tres días.
- Se describen seis formas clínicas de mucormicosis: rinocerebral (44-49%), cutánea (10-16%), pulmonar (10%), diseminada (6%-11%), gastrointestinal (2%-11%) y una forma miscelánea.
- Este agente generalmente no es patógeno para el hospedero inmunocompetente y el desarrollo de la enfermedad está relacionado con el estado inmune del sujeto, se asocia frecuentemente con condiciones tales como cetoacidosis diabética, inmunosupresión farmacológica, inmunodeficiencia adquirida, grandes quemaduras, insuficiencia renal crónica, usuarios de drogas por vía intravenosa y neoplasias hematológicas.
- -Estos hongos filamentosos tienen como característica común que están ampliamente distribuidos en el medio ambiente, suelo, estiércol y materia orgánica en descomposición. -Tres formas frecuentes de infección son la inhalación de esporas transportadas por el aire, es comun el transporte de esporas a traves de sistemas de aire acondicionado, inoculación directa por trauma en la piel e ingesta de alimentos contaminados. -Dentro del organismo, tienen una fuerte tendencia a invadir los vasos sanguíneos -Los esporangióforos tienen la capacidad de unirse e invadir el endotelio intacto. Se presento un caso el 2011 , en valdivia, el afectado fue un niño que padecia leucemia, y presento una lesión ulcero necrotica en el brazo causada por Rhizopus microsporus (es la imagen de la diapo 5) - Imagen Spinellus fusiger
- -Crecimiento de colonias rapido entre 12 -18 días, temperatura de incubación debe ser a Tº ambiente y a 37ºC. -El esporangio contiene en su extremo miríadas de esporangiosporas . -Esporangiosporas de 3-6 mm de diámetro cada una. -Las hifas tienen un ancho de 10 a 30 mµ, que adoptan formas curvas o ramificadas. Imagen: rhizomucor desarrollo del rizoide (porque tiene forma de raiz) de Rhizomucor tal como se ve en la parte superior izquierda, visto en 40xx
- El diagnóstico precoz de estas micosis es esencial, ya que evolucionan con rapidez por su capacidad angioinvasora y el pronóstico puede ser fatal. El diagnostico es difıcil, debido a que en ocasiones no es posible aislar al hongo, siendo el examen histopatologico de gran utilidad. No hay lesiones cutaneas especıficas, y el diagnostico de mucormicosis cutanea debe sospecharse en cualquier lesion que no mejora o presenta signos de necrosis, especialmente en pacientes de riesgo; las lesiones pueden simular pioderma gangrenoso, gangrena sinergıstica bacteriana u otras infecciones. El diagnostico definitivo requiere de examen directo, cultivo y biopsia, pueden requerirse varias muestras para realizar el diagnostico. Para realizar el cultivo, las muestras se obtienen de secreciones de los tejidos involucrados. En algunos casos la infección por estos hongos son frecuentes en clinica, por lo tanto la obtención de muestras obtenidas por otros medios invasivos como biopsias transbronquiales , biopsias de senos paranasales, biopsias de tejido mucocutaneo necrotico ,biopsias abiertas y liquidos esteriles no se descarta en pacientes con algún factor de riesgo asociado. El medio utilizado es agar saboraud CULTIVO Cultivo de hongos: permite la identificación definitiva del microorganismo. Los mucorales son hongos filamentosos monomórficos que crecen rápidamente (2 a 5 días) en la mayoría de los medios de cultivo. Examen microscópico directo: la observación del tejido preparado con KOH al 10% para destruir elementos tisulares, mostrará presencia de hifas gruesas como cinta de 10-20 mm de diámetro no septadas, con ramificaciones en ángulo recto. a presencia de elementos miceliales de estas características en un paciente con factores de riesgo, constituye fuerte evidencia de mucormicosis. **por si preguntan ** El KOH (hidroxido potasico) se utiliza para disolver componentes tisulares, especificamente de la pared celular, los microscopios usado para observar son de contrastes o fases o uno convencional pero ajustando el condensador. Imagen Rhizopus spp. Aumento 400x. Se observan hifas no septadas, anchas, con ramificaciones en 90°, características del Orden Mucorales. Examen microscópico fijado: tincion azul de lactofenol, Rhizomucor pusillus (× 40). Se observan esporangioforos ramificados. Examen microscópico en tejido fijado: pueden utilizarse diferentes tinciones, como hematoxilina-eosina, ácido peryódico de Schiff o tinción con metenamina de plata de Gomori, todas ellas sustentadas en la presencia de quitina y polisacáridos en la pared fúngica. Sin embargo, todas ellas requieren un mayor tiempo de procesamiento, y no estarán disponibles en el intraoperatorio. Imagen: Tincion de Grocott (× 400).Biopsia pulmonar en un paciente con zigomicosis por Rhizomucor pusillus. Se observan hifas gruesas e irregulares con ramificaciones en 90°.
- En relación al manejo de la mucormicosis, cuatro factores son críticos para erradicar la infección: • Rapidez en el diagnóstico, que requiere un alto índice de sospecha clínica y realización de una biopsia quirúrgica Con implementación de un diagnóstico rápido (intra-operatorio) mediante análisis del tejido en fresco con examen microscópico directo con KOH-tinta y/o tinción de blanco-calcoflúor, además del estudio microscópico de tejidos fijados mediante tinciones de hematoxilina-eosina, PAS, o Gomori-Grocott. Estos criterios permiten identificar una infección por hongos de la familia Mucoraceae y diferenciar de hongos fi lamentosos tabicados como Aspergillus sp. y Fusarium sp. • Corrección, en lo posible, de los factores predisponentes como hiperglicemia en diabéticos y neutropenia en pacientes con cáncer, y reducir o suspender transitoriamente los fármacos inmunosupresores, particularmente corticoesteroides • Desbridamiento quirúrgico exhaustivo y urgente de los tejidos infectados, ya que la mucormicosis es una infección rápidamente progresiva y la terapia antifúngica sola es incapaz de controlar la infección, por la trombosis vascular y extensa necrosis tisular que se produce, que impide la buena llegada del antifúngico. La mucormicosis cutánea tiene un pronóstico favorable, con mortalidad menor al 10%, cuando se realiza diagnóstico y desbridamiento quirúrgico precoz de la lesión, requiriendo como en nuestro, de cirugía reconstructiva pasada la fase aguda • Tratamiento antifúngico, siendo de primera línea, para la mucormicosis invasora, anfotericina B deoxicolato, en dosis de 1-1,5 mg/kg/día. Las formulaciones lipídicas de anfotericina son significativamente menos nefrotóxicas y pueden ser administradas a mayores dosis y por períodos más prolongados de tiempo. anfotericina B debido a que la mayoria de los cigomicetos presentan sensibilidad a este. Adm venosa Posaconazol tambien actua sobre cigomicetos administracion oral.
- Paciente masculino de 41 años de edad, taxista, casado, originario del estado de Hidalgo y residente del Estado de México. Acudió al servicio de Urgencias del Hospital General de México OD con dermatosis localizada en la cabeza, a nivel bipalpebral, con predominio derecho y mucosa oral a nivel de paladar duro; constituida por: edema, inyección conjuntival y exudado purulento. En el paladar duro tenía una úlcera necrótica. Quince días previos a su hospitalización inició con un cuadro de diabetes mellitus tipo 2, compuesto con poliuria, polidipsia y polifagia; cefalea frontal moderada y dolor en la hemicara derecha, aumento de volumen en la región orbitaria derecha, eritema, aumento de la temperatura local, con imposibilidad para los movimientos oculares, disminución de la agudeza visual del ojo derecho y posterior aumento de volumen orbitario izquierdo. Presentó descompensación metabólica, con glucemia central de 352 mg/dL y acidosis, con lo que se realizó diagnóstico de diabetes mellitus tipo 2 descompensada y sospecha clínica de celulitis periorbitaria bacteriana o micótica. A las 24 h de su ingreso le apareció una fístula a nivel del canto interno del párpado superior derecho con gasto serosanguinolento e inició con una úlcera palatina. La resonancia magnética de cráneo reveló cambios compatibles con celulitis orbitaria bilateral, de predominio derecho, perforación del septum nasal e infartos sépticos venosos cerebrales anteriores.
- Estudios micológicos Se realizó examen directo con KOH al 10% y se observaron múltiples hifas gruesas, cenocíticas y dicotómicas, y cultivos en medios habituales de Sabouraud dextrosa agar que se identificaron como Rhizopmucor sp y, posteriormente, mediante pruebas de biología molecular, mediante las regiones ITS rRNA, se identificó como Rhizomucor pusillus.
- Se inició tratamiento con anfotericina B desoxicolato a dosis de 0.75 mg/kg/peso, con dosis acumulada de 300 mg. El paciente falleció siete días después de su ingreso debido a choque séptico e insuficiencia orgánica múltiple. La necropsia reportó necrosis de tejidos blandos orbitarios con predominio derecho, perforación del septum nasal e infartos a nivel del lóbulo frontal, zonas de trombosis e invasión vascular por numerosas hifas anchas, de pared delgada, cenocíticas y ramificaciones en el ángulo recto, que conformaron el diagnóstico.
