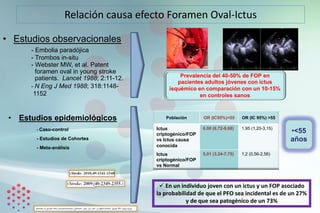
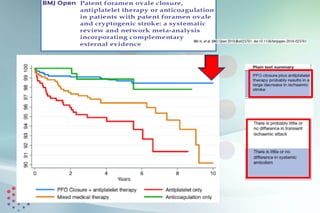
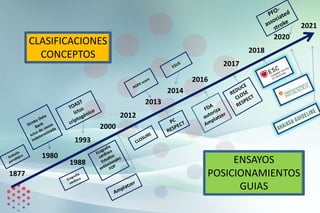
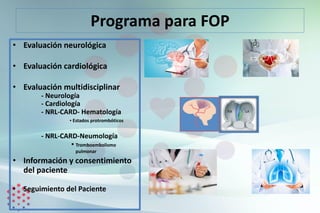
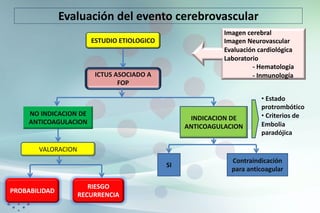
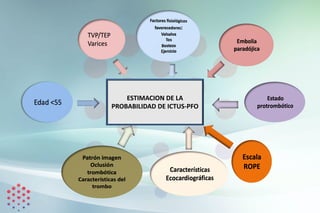
Este documento presenta las bases para desarrollar un programa efectivo de cierre percutáneo de Foramen Oval Permeable (FOP) en pacientes que han sufrido un ictus criptogénico. Revisa la evidencia de la relación entre FOP e ictus, las guías y posicionamientos al respecto, y los datos de un registro de pacientes tratados con cierre del FOP. Propone una evaluación multidisciplinar cuidadosa de cada paciente para determinar la mejor estrategia terapéutica de forma individualizada.









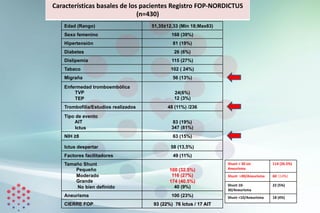
![N= 344
No cierre
(n=264)
FOP cierre
(n=80)
p
Edad 47.1±8.2 45.4±9,8 0.135
Sexo femenino 98 (37) 22 (27) NS
Hipertension 19 (14) 10 (12,5) NS
Diabetes mellitus 14 (5) 0 (0) 0,035
Hiperlipidemia 59 (22) 19(24) NS
Tabaco 79 (30) 16 (20) NS
Obesidad 37(14) 10 (12) NS
Ictus previo 27 (10) 13 (16) NS
Trombosis venosa/TEP previo 29 (11) 12 (15) NS
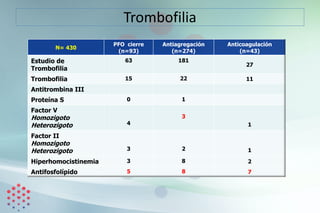
Trombofilia 29/190 (11) 13/68 (16) NS
Migraña 35 (13) 15 (19) NS
Uso de drogas 15 (6) 2 (2,5) NS
Mecanismos facilitadores 29 (11) 11 (14) NS
Uso previo de antitrombóticos 23 (9) 16 (20) 0,005
NIH 3,1±4,9
1 [ 0,4]
3,8±5.4
2 [0,9]
NS
Shunt grande 68 (26) 60 (75) <0.001
Aneurisma de septo atrial 51 (19) 24 (30) NS
Patrón embólico 151 (57) 60 (75) 0.005
Embolismo paradójico 21(8) 8(10) NS
RoPE >7 125 (47) 45 (56) NS
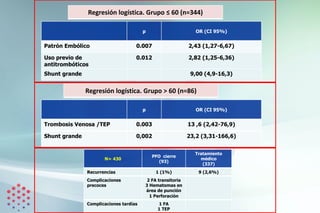
N= 86
No cierre
(n=73)
FOP cierre
(n=13)
p
Edad 69,75±6,29 69,54±5,04 NS
Sexo femenino 41 (56) 7(54) NS
Hipertension 27 (37) 8(64,5) NS
Diabetes mellitus 10 (14) 2 (15) NS
Hiperlipidemia 34 (47) 3(23) NS
Tabaco 7 (10) 0 (0) NS
Obesidad 21(29) 3 (23) NS
Ictus previo 12 (16) 6 (46) 0,025
Cardiopatía Isq 8 (11) 1 (8) NS
Trombosis
venosa/TEP previo
13 (18) 7(54)
0,013
Trombofilia 4/56 (5,5) 2/9 (5) NS
Migraña 5 (7) 1 (8) NS
Mecanismos
facilitadores
8 (11) 1 (8)
NS
Uso previo de
antitrombóticos
21 (29) 6 (46)
NS
NIH 3,9±5,1
2 [ 1,4]
5,6±5.3
4 [2,8]
NS
Shunt grande 25 (34) 11 (85) 0.002
Aneurisma de septo
atrial
19 (26) 6 (46)
NS
Patrön embólico 41 (56) 7 (54) NS5
Embolismo
paradójico
13(18) 7 (54)
0,013
Grupo ≤ 60 (n=344) Grupo > 60 (n=86)](https://image.slidesharecdn.com/nordictus-javiertejadagarcia-210804163532/85/Nordictus-Javier-Tejada-Garcia-21-320.jpg)