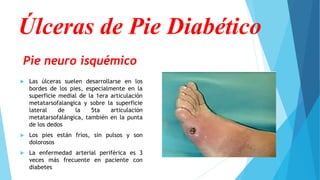
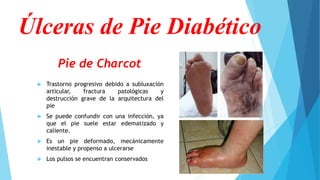
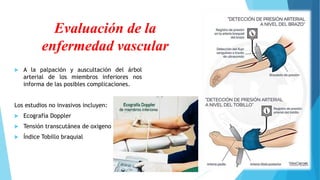
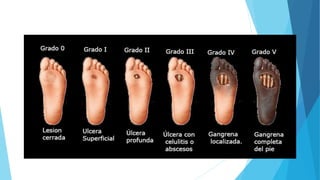
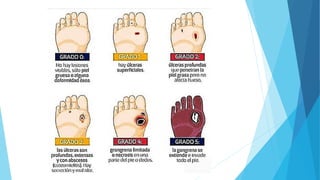
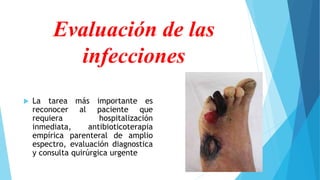
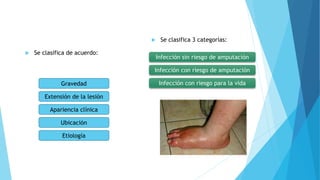
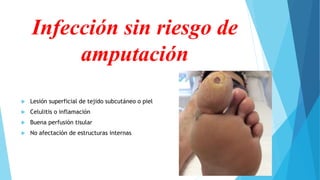
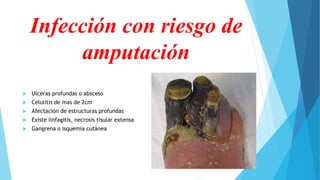
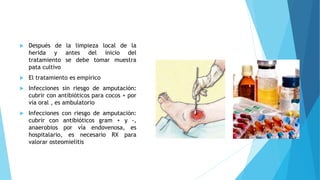
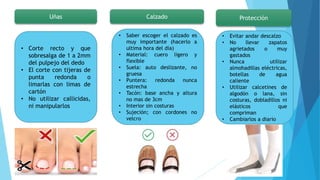
El pie diabético se define como pie con ulceración, infección o destrucción de tejidos asociados a alteraciones neurológicas y vascular periférica en personas con diabetes. Las complicaciones principales son úlceras, infecciones y pie de Charcot. Su tratamiento incluye cuidado de la herida, control de infecciones, disminución de presión y control glucémico. La prevención requiere inspección diaria del pie, higiene adecuada y uso de calzado correcto.