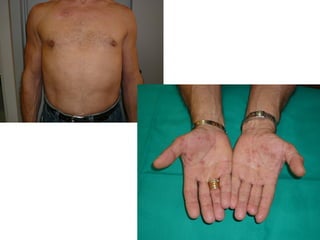
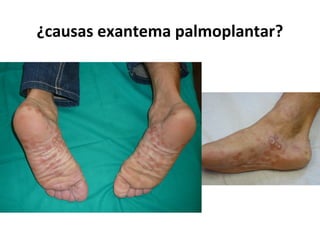
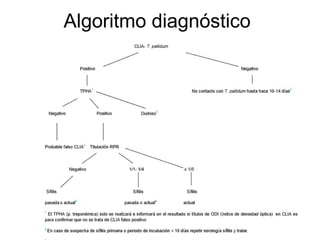
Este documento presenta el caso clínico de un paciente de 53 años con VIH y exantema. El diagnóstico diferencial incluyó sífilis. Las pruebas serológicas confirmaron sífilis secundaria. El paciente fue tratado con benzetacil y tuvo una buena evolución con desaparición del exantema. El documento también resume las características clínicas de la sífilis, su diagnóstico, tratamiento y seguimiento, así como consideraciones sobre la coinfección con VIH.