El documento trata sobre la dispepsia en atención primaria. En menos de 3 oraciones, resume lo siguiente: La dispepsia es un término ampliamente utilizado para referirse a cualquier molestia gastrointestinal y se caracteriza por malestar o dolor abdominal centrado en el hemiabdomen superior. Tiene una prevalencia alta de aproximadamente el 20% de la población mundial y puede clasificarse como dispepsia funcional, orgánica o no investigada dependiendo de la presencia o ausencia de enfermedad estructural o infección por

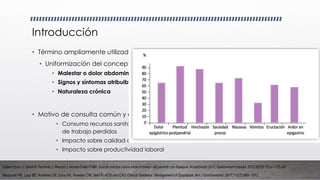









![Longstreth, G. and Lacy, B. (2017). Approach to the adult with dyspepsia.
[online] UpToDate.](https://image.slidesharecdn.com/dispepsiaenap-180404141831/85/Dispepsia-en-AP-12-320.jpg)


![Gisbert JP, Molina-infante J, Amador J, Bermejo F, Bujanda L, Calvet X, et al. IV Conferencia Española de Consenso sobre el tratamiento de la infección por
Helicobacter pylori. Gastroenterol Hepatol [Internet]. 2017;39(10):697–721](https://image.slidesharecdn.com/dispepsiaenap-180404141831/85/Dispepsia-en-AP-15-320.jpg)



![Chey WD, Leontiadis GI, Howden CW, Moss SF. ACG Clinical Guideline:
Treatment of Helicobacter pylori Infection. Am J Gastroenterol [Internet].
Nature Publishing Group; 2017;112(2):212–38. Available from: http://
dx.doi.org/10.1038/ajg.2016.563
Crowe S. E., Feldman, M. (2017). Treatment regimens for
Helicobacte pylori. [online] UpToDate.](https://image.slidesharecdn.com/dispepsiaenap-180404141831/85/Dispepsia-en-AP-19-320.jpg)
![Chey WD, Leontiadis GI, Howden CW, Moss SF. ACG Clinical Guideline:
Treatment of Helicobacter pylori Infection. Am J Gastroenterol [Internet].
Nature Publishing Group; 2017;112(2):212–38. Available from: http://
dx.doi.org/10.1038/ajg.2016.563
Crowe S. E., Feldman, M. (2017). Treatment regimens for
Helicobacte pylori. [online] UpToDate.](https://image.slidesharecdn.com/dispepsiaenap-180404141831/85/Dispepsia-en-AP-20-320.jpg)
![• 1. Gisbert JP, Molina-infante J, Amador J, Bermejo F, Bujanda L, Calvet X, et al. IV Conferencia Española de Consenso sobre el
tratamiento de la infección por Helicobacter pylori. Gastroenterol Hepatol [Internet]. 2017;39(10):697–721. Available from:
http://dx.doi.org/10.1016/j.gastrohep.2016.11.009
• 2. Malfertheiner P, Megraud F, O’Morain CA, Gisbert JP, Kuipers EJ, Axon AT, et al. Management of Helicobacter pylori infection
—the Maastricht V/Florence Consensus Report. Gut [Internet]. 2016;0:1–25. Available from: http://gut.bmj.com/lookup/doi/
10.1136/gutjnl-2016-312288
• 3. Gisbert-Pérez J, Calvet X, Ferrándiz J, Mascort J, Alonso-Coello P MM. Guía de práctica clínica sobre el manejo del paciente
con dispepsia. Actualización 2012. Gastroenterol Hepatol. 2012;35(10):725.e1-725.e38.
• 4. Moayyedi PM, Lacy BE, Andrews CN, Enns RA, Howden CW, Vakil N. ACG and CAG Clinical Guideline: Management of
Dyspepsia. Am J Gastroenterol [Internet]. Nature Publishing Group; 2017;112(7):988–1013. Available from: http://dx.doi.org/
10.1038/ajg.2017.154
• 5. Alcedo J, Guevara T, Mearin F. El enfermo con dispepsia. 2012. p. 37–60.
• 6. Molina-infante J, Corti R, Doweck J, Mcnicholl AG, Gisbert JP. REVISIÓN Avances recientes en el tratamiento de la infección
por Helicobacter pylori. 2017;47(1):75–85.
• 7. Chey WD, Leontiadis GI, Howden CW, Moss SF. ACG Clinical Guideline: Treatment of Helicobacter pylori Infection. Am J
Gastroenterol [Internet]. Nature Publishing Group; 2017;112(2):212–38. Available from: http://dx.doi.org/10.1038/ajg.2016.563
• 8. Crowe S. E., Feldman, M. (2017). Treatment regimens for Helicobacter pylori. [online] UpToDate.
• 9. Longstreth, G. and Lacy, B. (2017). Approach to the adult with dyspepsia. [online] UpToDate.](https://image.slidesharecdn.com/dispepsiaenap-180404141831/85/Dispepsia-en-AP-21-320.jpg)