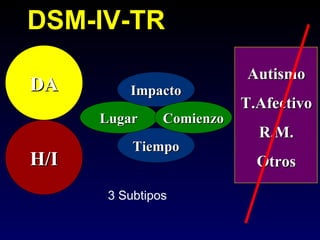
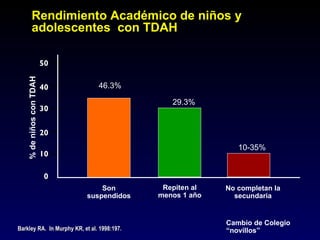
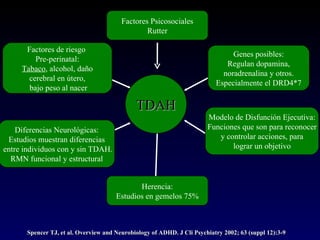
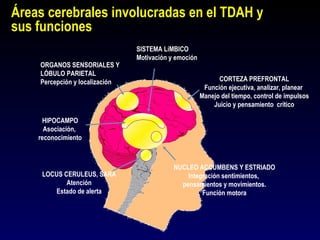
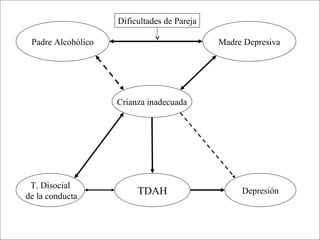
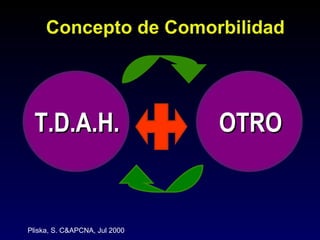
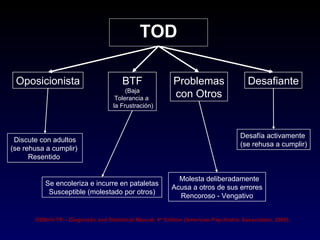
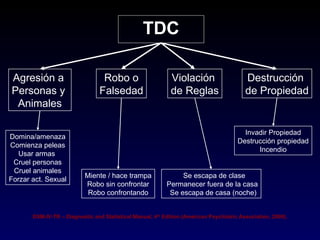
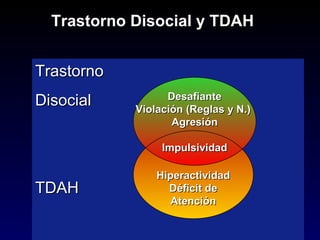
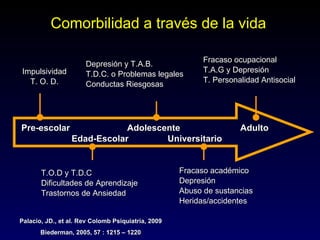
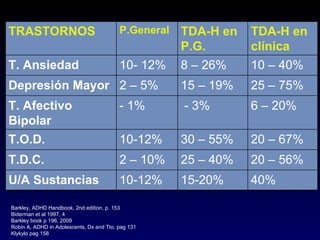
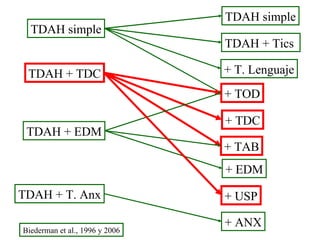
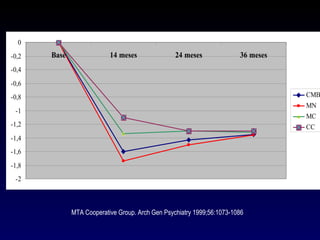
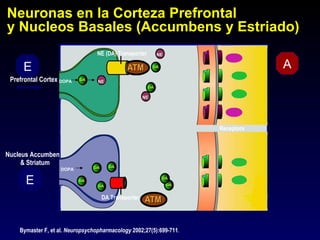
Este documento describe el trastorno por déficit de atención con hiperactividad (TDAH) y cubre temas como: los síntomas clínicos actuales del TDAH, las posibles causas como factores genéticos y neurobiológicos, las comorbilidades comunes como los trastornos de oposición desafiante y las disrupciones del comportamiento, y el tratamiento farmacológico del TDAH.