Tuberculosis Guia , epidemiologia y tratamiento
- 1. TUBERCULOSIS
- 2. ETIOLOGÍA Complejo Mycobacterium tuberculosis. Familia: Mycobacteriaceae Orden: Actinomicetales. ESPECIES QUE PRODUCEN TBC M. Bovis. M. Africanus. M. Microti.
- 3. Factores de riesgo extrínsecos
- 4. Factores de riesgo intrínsecos
- 8. COMPORTAMIENTO EPIDEMIOLÓGICO DE LA TUBERCULOSIS EN AMÉRICA 2012, se estima que hubo aproximadamente 276 000 casos 20 000 casos son México and Haití Haití tiene la tasa de incidencia 213 por 100 000 habitantes. Brasil notificó su tasa de incidencia de 46 por 100 000 habitantes
- 9. EN LA SEMANA EPIDEMIOLÓGICA 33 DE 2016 COLOMBIA 270 casos de tuberculosis de todas las formas 2015 se notificaron 263 casos 8 583 casos confirmados de tuberculosis todas las formas el 83,5 % (7 168 casos) pertenecen a la forma pulmonar el 16,5 % (1 415 casos) a formas extrapulmonares
- 15. EN LA SEMANA EPIDEMIOLÓGICA 31-32-33 DE 2016 CARTAGENA SEMANA 31 SEMANA 32 SEMANA 33 123 CASOS DE TB PULMONAR 24 CASOS DE EXTRA PULMONAR TOTAL DE 147 CASOS DE TB 122 CASOS DE TB PULMONAR 26 CASOS DE EXTRA PULMONAR TOTAL DE 148 CASOS DE TB 127 CASOS DE TB PULMONAR 25 CASOS DE EXTRA PULMONAR TOTAL DE 152 CASOS DE TB
- 16. COMPORTAMIENTO EPIDEMIOLOGICO DE TUBERCULOSIS EN EL DISTRITO DE CARTAGENA ACUMULADO A SEMANA 25 DEL AÑO 2016 En Colombia para el año 2014 se reportaron al Sistema de Vigilancia en Salud Pública, 12.720 casos de TB 2.238 tenían coinfección - TB/VIH 302 tenían TB MDR. 2012- 2021, se plantea como meta lograr la reducción progresiva a menos de 1,59 casos por 100.000 habitantes de la mortalidad por TB
- 17. 130 casos
- 18. 62% = 80 casos en hombres 38% = 47 casos en mujeres
- 19. 85.3% (n=111) 13,84 % (n=18) Total de casos 129
- 20. Total de casos 129
- 23. 55 casos 33 casos 38 casos 3 casos
- 25. RESERVORIO PERIODO DE INCUBACION PERIODO DE TRANSMISIBILIDAD
- 26. ESTADIO I ESTADIO II INHALACIÒN ALVEOLAR Fagocitosis Macrofagica Eficaz Ineficaz o Incompleta Proliferación bacilar y ruptura de macrófagos Activación de los Monocitos Granuloma Ausencia de Infección Multiplicación
- 27. ESTADIO 3: RESPUESTA INMUNOLOGICA Activación De Linfocitos CD4 (inmunidad celular protectora) Activación de Linfocitos CD8 (hipersensibilidad retardada) Ineficaz Eficaz Cavitación Pulmonar Reactivación Endógena Reactivación Exógena Tuberculosis Pos primaria Enfermedad Autolimitada Necrosis Caseosa Cavitación Tuberculosis Primaria Progresiva
- 29. ANAMNESIS SIGNO DE COMBE +
- 30. EXAMEN FISICO
- 32. TOMA DE MUESTRA PREPRACIÒN DE FORTIIS TINCIÒN LECTURA
- 36. RESULTADO DE LA BACILOSCOPIA NEGATIVO: No se encuentran bacilos en 100 campos observados. +: Menos de un bacilo por campo en 100 campos examinados. ++: De 1 a 10 bacilos por campo en 50 campos. +++:Más de 10 bacilos por campo en 20 campos.
- 37. EL MEDIO DE CULTIVO ES EL OGAWA KUDOH: TARDAN 3 A 6 SEMANAS PARA DETECTAR CRECIMIENTO BACTERIANO.
- 38. BIOPSIA
- 40. Infiltrados, Nódulos, Cavidades y procesos fibrosos retráctiles. Zonas altas del pulmón, segmentos apicales y posteriores de los lóbulos superiores, segmentos apicales de los inferiores.
- 41. Mutaciones genéticas asociadas a resistencia de los fármacos
- 55. CURA: Caso con baciloscopia inicial positiva que terminó el tratamiento y tuvo baciloscopia de esputo negativas en por lo menos dos ocasiones, una de ellas al concluir el tratamiento. TRANSFERIDO: Paciente diagnosticado, y por motivos diferentes fue remitido a otra institución, cuyo resultado final del tratamiento no se conoce. CASO CRÓNICO: Paciente que sigue presentando o vuelve a presentar baciloscopia positiva, tras haber terminado un esquema de retratamiento supervisado. CONTACTO: Toda persona que comparta el mismo hábitat con un paciente tuberculoso y, por tanto, amerita descartarle infección o enfermedad tuberculosa.
- 57. TAB 500 MG DOSIS: 100mg/kg TAB 500 MG DOSIS: 15mg/kg
- 58. Uso de medicamentos en tabletas de dosis fija combinada primera y segunda fase Peso en Kilogramos (Kg) Primera Fase 56 dosis. (Dosis diaria) Segunda fase 56 dosis. (Tres veces por semana) Número de tabletas Combinación de RHZE* 150mg+ 75 mg + 400 mg + 275 mg Número de tabletas Combinación de RH ** 150 mg + 150 mg 30-39 2 2 40-54 3 3 55 kg o más 4 4
- 59. Medicamento Dosis Isoniazida (H) 10 mg/kg (rango 7–15 mg/kg); máxima dosis 300 mg/día Rifampicina (R) 15 mg/kg (rango 10–20 mg/kg); máxima dosis 600 mg/día Pyrazinamida (Z) 35 mg/kg (30–40 mg/kg día) Etambutol 20mg/kg (15-25mg/kg/día)
- 60. Uso de medicamentos en tabletas de dosis fija combinada primera y segunda fase Peso en Kilogramos (Kg) Primera Fase 56 dosis diaria. Segunda fase 98 dosis. (Tres veces por semana) Número de tabletas Combinación de HR + Z (75 mg + 150 mg) + 400 mg Número de tabletas Combinación de RH 150 mg + 150 mg 20 – 30 2 2 31 – 50 3 3 Mayor de 50 4 4 *Agregar Piridoxina (10 mg/ día)
- 61. CASOS ESPECIALES – DIABETES* Uso de medicamentos en tabletas de dosis fija combinada primera y segunda fase Peso en Kilogramos (Kg) Primera Fase 56 dosis. (Toma diaria) Segunda fase 98 dosis. (Tres veces por semana) Número de tabletas Combinación de HRZE 75 mg + 150 mg + 400 mg + 275 mg Número de tabletas Combinación de RH 150 mg + 150 mg 20 – 30 2 2 31 – 50 3 3 Mayor de 50 4 4 *Agregar Piridoxina (10 mg/ día) Controlar función renal estrictamente y ajustar dosis si es necesario por interacción con Rifampicina +diabetogenos orales
- 62. A los paciente con VIH Convertores recientes de PPD, principalmente en niños. Portadores de lesiones radiológicas sugestivas de TB residual. Silicóticos. Personas que se preparan para recibir trasplantes de órganos o hemáticos
- 63. ISONIAZIDA: • Niños: 10mg/kg/día máximo 300 mg día por 9 meses • Adultos: 5mg/kg/día máximo 300 mg día por 9 meses
- 65. Consulta Médica (2,4,6 M) Control Enfermería Profesional Control Auxiliar Enfermería Visita Familiar Educación Administración Tratamiento CONTROL Y SEGUIMIENTO DEL CASO
- 66. MUESTRA DE ESPUTO DE CADA PACIENTE AL 2°, 4° Y 6° MES DE TRATAMIENTO.
- 67. No adherencia al tratamiento Prescripción y uso inadecuada de medicamentos Falta de orientación adecuada y precisa por parte del equipo de salud sobre la importancia del cumplimiento del tratamiento TUBERCULOSIS MULTIDROGORESISTENTE TUBERCULOSIS EXTREMADAMENTE RESISTENTE
- 68. PRIMERA LINEA
- 69. • Medidas generales • Cubrirse la boca al toser • Cubrir la nariz al estornudar • Diagnostico oportuno • Tratamiento apropiado
Notas del editor
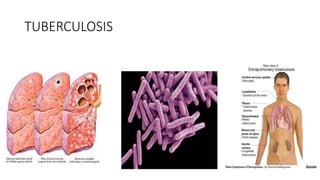
- La TBC es una infección bacteriana crónica producida por microorganismos del complejo Mycobacterium, principalmente M. tuberculosis. Habitualmente afecta a los pulmones pero puede afectar cualquier órgano o tejido (Riñones, huesos, ganglios linfáticos, SNC, pericardio, peritoneo) o puede diseminarse por todo el organismo. También se conoce como Ptisis, plaga blanca. Se cree que se originó en el este de África. Se han encontrado hallazgos de afección humana en momias egipcias, fue descrita por Hipócrates quien consideró que era hereditaria. En la edad media se consideraba que “El toque real” podía curar la escrófula. Durante el renacimiento (1882) Robert Koch identificó al agente causal. En la segunda mitad del siglo XIX surgen los primeros sanatorios que se convirtieron en piezas claves para el control de la TBC. A principios del siglo XX Albert Calmette y Camille Guérin crean la vacuna BCG y a mediados de siglo se anuncia el primer antibiótico frente a TBC: La estreptomicina. En la década de los ochenta hay alerta mundial por el resurgimiento de la enfermedad promovida por la aparición del VIH, surgimiento de cepas resistentes. A final de los 90- 2000 la OMS introdujo la estrategia de tratamiento acortado supervisado. En 2006 se desarrolla el plan mundial para detener la TB.
- M. bovis, africanum y microti raramente producen enfermedad en los humanos. El bacilo de KOCH pertenece a la familia Mycobacteriaceae. Es un bacilo aerobio, delgado, inmóvil, de 4 micras de longitud, de crecimiento lento; debido a la coraza lipídica de su pared se une fácilmente a la tinción de ZN y posteriormente resisten la decoloración de ahí el nombre de ácido-alcohol-resistentes. No produce toxinas lo que le permite vivir largo tiempo dentro de las células. Sensible al calor, luz solar pero resistente al frio y la congelación.
- Estrecho y prolongado contacto con el caso fuente, el grado de contagiosidad, el hacinamiento, el consumo de tabaco aumenta el riesgo de enfermar y morir por TBC. Según la OMS el 20% de los casos son atribuibles a este hábito. Vivir en zonas donde hay bajo riesgo de infección anual aumenta la probabilidad de que una persona que se infecte desarrolle la enfermedad.
- Factores propios del huésped: Tiempo transcurrido después de la infección, la edad ps se ha demostrado que hay un pico de incidencia durante la infancia y en la edad adulta, la desnutrición, la diabetes, el alcoholismo, inmunosupresión de cualquier causa especialmente SIDA, ingestión de esteroides, la dotación genética (polimorfismos del gen NRAMP1-Proteína macrofágica asociada a la resistencia natural).
- Entre los factores de protección encontramos: Cortar la cadena de transmisión mediante la búsqueda y tratamiento de enfermos. La vacunación con BCG (bacilo de Calmette Guerin) confiere protección antes de la exposición a la infección y previene, sobre todo en el lactante y en niños menores, hasta en 80% el desarrollo de formas graves de la enfermedad como la tuberculosis meníngea y la miliar.
- La enfermedad es un problema importante de salud pública a escala mundial. Casi un tercio de la población mundial, es decir, 1900 millones de personas están actualmente infectadas. En áreas pobres el riesgo de desarrollar la enfermedad es de 2 a 5%, 50 veces más que en los países desarrollados. En el mundo hay un total de 9.6millones de personas que desarrollan la enfermedad anualmente. La TBC es una de las principales causas de mortalidad infecciosa en el mundo. En 2014, 1.5 millones fallecieron a causa de la enfermedad, en 2015 1 de cada 3 personas con VIH murió por TBC. El 81% de los casos nuevos aparecieron en África y Asia, el 17% en Latinoamérica y sólo el 2% en países industrializados.
- Tasas de mortalidad por TB. El estimado excluye muertes de ptes con VIH. La línea punteada representa los objetivos de reducción de la mortalidad en un 50% en 2015 en comparación con 1990. La mortalidad por tuberculosis ha disminuido en un 47% desde 1990 observándose la mayor parte de esas mejorías desde el año 2000 cuando la terapia multidrogas fue implementada. Se estima que el diagnóstico y tratamiento de la TB ha salvado 43 millones de vidas. Para 2016 el objetivo es finalizar la epidemia global de TBC mediante la implementación de la estrategia alto a la tuberculosis
- En 2012 se estima que hubo aproximadamente 276mil casos nuevos lo que representó una reducción de 7mil casos en comparación con el año anterior. Tasas estimadas de 29 x 100mil habitantes. El 67% de los casos procedían de América del sur (Brasil y Perú), otros países con altas incidencias son Haití y México. Haití tiene las tasa de incidencia más elevada de la región: 213 x 100mil habitantes. La tasa de incidencia de Brasil es de 46x 100mil hab. Entre los casos de TB pulmonar aproximadamente 7mil padecían TB multirresistente.
- Sem 1, 9 y 18 se presentaron más casos en comparación al año anterior. Mientras que en la semana epidemiológica 32 y 33 se notificaron 100 casos más en comparación con este año.
- El número de casos según Pleral, meníngea y ganglionar Rara renal
- La distribución de los casos según Hombres, subsidiado, otros, 65 y más años seguido de 25 a 29 años y en menor proporción los menores de un año
- Por entidad territorial: El dpto. que más notificó fue Antioquia con 1106 casos nuevos, seguido de Valle del cauca con 743 pero en incidencia x 1oomil habitantes la tasa ás alta es de Amazonas seguido de Risaralda. En TBC pulmonar. EnTBC extrapulmonar Antioquia notificó el mayor numero de casos seguido de Bogotá. La tasa de incidencia ´por 100mil hab más alta la tiene Risaralda.
- El contagio se produce habitualmente por vía aerógena a partir de ptes bacilíferos con lesiones pulmonares abiertas, es decir, conectadas a al exterior por un bronquio de drenaje que liberan aerosoles de pequeñas partículas líquidas al toser, hablar, cantar, reír, estornudar en cuyo interior se encierran uno o dos bacilos. Al evaporarse queda tan sólo el núcleo de bacilos que permanece flotando en el medio ambiente y se desplaza con las corrientes de aire pudiendo ser aspirado por otras personas. Las otras posibles vías de contagio (ingestión e inoculación) no tienen importancia epidemiológica. En lugares donde no se pasteuriza la leche de vaca, m. Bovis puede penetrar por vía orodigestiva, a través de la faringe o la mucosa intestinal.
- Reservorio: Los seres humanos y en raras ocasiones los primates. El período de incubación de la TB es indefinido y depende de diversos factores, sin embargo, se ha estimado que de 2 a 10 semanas es el período promedio desde el momento de la infección hasta que aparece una lesión primaria demostrable o una reacción tuberculínica significativa; sin embargo, en algunos individuos la infección puede permanecer latente toda la vida. Ocurrida la infección, alrededor del 10% dllará enfermedad en alguna época de la vida. Período de transmisión Dura mientras la persona expulse bacilos tuberculosos viables; algunos enfermos no tratados o tratados de manera inadecuada, pueden ser bacilíferos intermitentes durante años.
- Las partículas de menor tamaño tienen la capacidad de llegar a los alveolos. En la mayoría de las ocasiones, los escasos bacilos que llegan a los macrófagos son fagocitados y destruidos por los macrófagos. En el 10% aproximadamente, una vez que las cepas virulentas llegan a los endosomas de los macrófagos (proceso mediado por varios receptores de macrófagos), los gérmenes son capaces de inhibir las respuestas bactericidas mediante la manipulación del pH endosómico y la detención de la maduración de los endosomas, lo que trae como resultado una proliferación micobacteriana sin oposición con la consiguiente bacteriemia y la siembra d bacilos en mútiples localizaciones. La aparición de la inmunidad mediada por células aparece 3 semanas dsps. Los antígenos procesados llegan a los ganglios linfáticos y son presentados a los linfocitos T Cd4 que se diferencian en linfocitos del tipo Th1 que secretan IFN. El IFN es crucial para activar a macrófagos que son capaces de generar TNF que es responsable de reclutar monocitos que experimentan diferenciación hacia células epiteliodeas que caracterizan la rta granulomatosa. Sin embargo, el foco de cicatrización puede albergar bacilos viables durante años y se puede convertir en nidos de reactivación posterior.
- Los defectos en cualquiera de los pasos anteriores producen granulomas poco formados, ausencia de resistencia y progresión de la enfermedad. Raramente, la enfermedad puede progresar sin interrupción hacia la denominada tuberculosis primaria progresiva como es el caso de ptes que tienen comprometida la inmunidad. La inmunosupresión impide organizar la rta mediada por linfocitos T Cd4, por lo que la asencia de hipersensibilidad tisular da lugar a la ausencia de granulomas caseificantes característicos. Aquí la diseminación linfohematógena es una complicación temida y puede dar lugar a meningitis tuberculosa o TBC miliar. En otros casos (Dsps de una TBC primaria o reactivación de lesiones latentes) debido a la preexistencia de hipersensibilidad, los bacilos desencadenan una respuesta tisular rápida y marcada que tiende a delimitar el foco. La cavitación se produce fácilmente en la forma secundaria lo que produce diseminación a la vía aérea.
- La manifestación pulmonar más frecuente es la tos, seca al comienzo y luego con expectoración mucopurulenta, algunas veces teñida de sangre y en raras ocasiones franca expulsión de sangre o hemoptisis. En cuanto a las manifestaciones sistémicas encontramos que al principio es baja pero más alta a medida que progresa la enfermedad, casi siempre vespertina con defervescencia durante el sueño y por tanto acompañada de sudores nocturnos. Además hay malestar general, anestesia, astenia, anorexia y pérdida de peso
- Anamnesis: Antecedentes de contacto especialmente en los últimos 2 años. Una vez hallado el foco de contagio investigar lugar de atención, estudios bacteriológicos, ttos. Alto riesgo: contacto intimo mayor a 6 horas en el día Mediano riesgo: contacto frecuente diario Bajo riesgo: contacto esporádico Antecedentes personales: Vacunación con BCG, evolución del nódulo, cicatriz. La ocupación Pruebas tuberculínicas previas Tratamientos previos Diabetes, VIH, tto con corticoides
- Signos auscultatorios inespecíficos, pérdida de peso, fiebre Signos y síntomas de otros órganos como hematuria, diarrea persistente, signos meníngeos, adenopatías, hepatoesplenomegalia, artritis crónica.
- La prueba diferencia a la persona que ha presentado infección tuberculosa de aquella que no la ha tenido y se basa en el hecho de que la infección produce hipersensibilidad retardada. Dsps de la infección, la posterior estimulación con Ag similares produce una reacción local que consiste en una induración eritematosa visible y palpable acompañada a veces de fiebre y adenitis regional. Una respuesta positiva indica infección previa pero esa positividad podría indicar infección con micobacterias no tuberculosas o previa vauna con BCG. En Colombia se usa la tuberculina RT23 que trae 2 UT por 0.1ml y se aplica en la cara anterior del antebrazo. La rta comienza a las 4-6 h pero se debe leer a las 48-72h. Para su lectura se recomienda seguir las indicaciones de la sociedad americana del tórax.
- La baciloscopia debe ser el primer método a emplear por su sencillez, rapidez y bajo costo. Dos procedimientos son los más usados para la tinción de un extendido para la baciloscopia: ZN Y AURAMINA-RODAMINA. La sensibilidad es baja 50-60% pero depende de la calidad de la muestra, la experiencia de tecnólogo, el tipo morfológico de la afectación pulmonar ya que si existen cavernas alcanza hasta el 80%.La muestra puede proceder de esputo, lavados broncoalveolares, líquidos de cavidades. Dado que los otros BAAR son infrecuentes en nuestro medio y a la alta prevalencia de TBC, una baciloscopia postiva corresponde en un 99% a M. tuberculosis.
- SE REALIZA SOLO EN ADULTOS SOLO ESPUTO NO SALIVA MUESTRA DE ESPUTO CONCEPTO :Es una prueba ampliamente realizada en los centros sanitarios. Consiste en la toma de una muestra del esputo obtenido bien de forma espontánea tras un acceso de tos, o bien mediante el uso de aparatos capaces de inducir el esputo, de forma que, una vez conseguida la muestra, puedan ser analizadas sus células, provenientes del tracto respiratorio del paciente, o bien realizar un estudio microbiológico con el fin de aislar un posible germen infeccioso OBJETIVO:Se trata de una prueba muy útil, que es capaz de detectar tumores, o en ocasiones infecciones por diversos microorganismos, lo cual supone una gran ayuda en el diagnóstico y tratamiento de las diferentes enfermedades pulmonares. PASOS : La muestra debe ser obtenida en perfectas condiciones. correcta higiene bucal lavado y enjuague. el paciente deberá arrancar profundamente un esputo secreciones más inferiores. esputo en la primera hora de la mañana
- Si el pte tiene dificultad en producir esputos, se puede hacer inducción con inhalaciones de solución salina hipertónica. En los niños se puede realizar la aspiración gástrica.
- La muestra de toma en un Envase: Boca ancha: NO menos de 50mm de diámetro. Capacidad: 30-50ml Cierre hermético Material plástico Que debe ir debdamente marcado con los datos de filiacion del paciente Se toman 3 muestras En el momento de detectarlo como sintomatico respiratorio Al dia siguiente, el primer esputo de la mañana En el momento de entregar la segunda muestra En los paciente de difícil acceso, recoger las muestras el mismo día.
- La baciloscopia informa el grado de infecciosidad mediante el sistema de cruces recomendado por la OMS.
- El cultivo es el gold standard del dx de la enfermedad tuberculosa. Tiene una sensibilidad del 85% y una especificidad del 98%. Es decisivo practicarlo en ptes con sospecha clínico-radiológicas y baciloscopias negativas 2. para investigar sensibilidad del bacilo a los medicamentos antituberculosos y 3. Para las muestras tomadas mediante procedimientos invasivos.
- Las muetras de biopsias histopatológicas de cualquier tejido, que muestren granulomas con necrosis de caseificacion y ziehl-neelsen positiva es dx para TBC La parte central es material caseoso y la periferia histiocitos epiteliodes células gigantes multinucleadas y colágeno
- La radiografía del tórax es muy sensible (≥ 90%) en mostrar anormalidades variables en el parénquima pulmonar, desde opacidades alveolares hasta nódulos y atelectasias con pérdida de volumen pulmonar, generalmente localizadas hacia la parte superior y posterior de los pulmones. A medida que la enfermedad progresa, aparecen otras alteraciones radiológicas. La expulsión de material caseoso a través de un bronquio deja una cavidad dentro de los pulmones, la caverna tuberculosa. Con la siembra hematógena se presentan micronódulos diseminados en ambos pulmones. Es necesario resaltar que ninguna de las imágenes mencionadas anteriormente son específicas de TB ( 50%), y enfermedades como las micosis, carcinoma broncogénico, sarcoidosis, neumonías bacterianas, etc., pueden presentar signos radiológicos semejantes.
- El estudio radiológico de tórax anormal no es dx, tiene más valor la correlación clínico-radiológica.
- Las nuevas técnicas se han convertido en parte importante del dx y terapéutica por su rapidez, su alta sensibilidad y la capacidad para reportar la resistencia a fármacos. Los genes más frecuentemente estudiados y amplificados para resistencia son : rpoB, KatG, inhA, gir A. Dentro de los métodos moleculares más comunes encontramos la PCR en tiempo real y ensayos en base sólida de hibridación.
- Se basa en la amplificación de diferentes dianas de ADN y detección fluorimétrica por sondas marcadas. Son rápidas, con menor contaminación cruzada y con capacidad de identificar la resistencia a la rifampicina por detección del gen rpoB que suele ir acompañada de resistencia a la isoniazida. Se utiliza como marcador para la TBC multirresistente.
- Esta técnica es específica para la detección directa de ARN del complejo micobacteriano y micobacterias no tuberculosas con buena sensibilidad y especificidad para muestras respiratorias.
- La tuberculosis extrapulmonar se diferencia en la etiopatogenia y epidemiología: Ps los órganos afectados se infectan dsps de la primoinfección cuando los bacilos al pasar por ganglios linfáticos y al torrente sanguíneo se pueden localizar en la pleura, meninges, diáfisis de huesos largos y ganglios. Años dsps, esos bacilos contenidos por las defensas intrínsecas del huésped presentan un proceso de reactivación. Es mucho menos frecuente: Representan entre el 15 y el 20% de todas las formas de TBC. Es más difícil diagnosticarla: Por ser menos común y por contener menos bacilos No tiene contagiosidad como la pulmonar: Por estar localizado en órganos no comunicados con la vía aérea
- Es la localización extrapulmonar más frecuente. Puede ocurrir por siembra hematógena posprimaria, con activación inmediata en niños y adolescentes, por lo gral asintomática o por reactivación de focos con fiebre, dolor, astenia, pérdida de peso, disnea dependiendo del derrame en adultos. El dx consta de rx para evidenciar el derrame pero asegurar la etiología es difícil. El líquido es serofibrinoso, tiene proteínas elevadas, LDH aumentada, predominio linfocitario. Se emplea tambn la determinación de la adenosinadeaminasa (ADA) cuyo valor por encima de 60U confirmaría el dx. Biopsia+ cultivo
- La mayoría son manifestación de primoinfección. Con frecuencia las adenopatías se localizan en las cadenas posterior y lateral del cuello, que pueden conglomelarse y fistulizarse. Internamente, prefieren la región paratraqueal y mediastinal donde pueden comprimir bronquios. Aun con tto puede tener mala evolución. El método dx de elección es la biopsia que mostrará lesión granulomatosa + cultivo.
- El 50% de esta forma afecta las vértebras (Mal de Pott). En los jóvenes se localiza más frecuentemente en las primeras dorsales y en los adultos en las últimas torácicas y primeras lumbares. Las manifestaciones son locales con dolor y limitación de la movilidad. Si hay en la rx una masa periespinal con destrucción del cuerpo vertebral en un pte conTB se hace dx. Es ´más frecuente en los niños. TAC, RMN, biopsia
- Puede ocurrir en la fase posprimaria o por reactivación de un foco que al romperse en un vaso sembrará muchos otros, especialmente el pulmón en la llamada forma miliar por el aspecto de múltiples nodulillos que aparecen en la rx, pero tambn pueden observarse gránulos más grandes pero que siempre son bilaterales. A partir de ahí se pueden diseminar a casi cualquier órgano. Por el compromiso multisistémico, los síntomas pueden ser solo fiebre prolongada, disnea, sepsis, meningitis. A partir de la rx se puede sospechar la diseminación hematógena pero se recomienda baciloscopia, cultivo o biopsia.
- Predominan los síntomas locales a los sistémicos. Disuria, hematuria y el dx se sospecha en ptes con múltiples infecciones urinarias abacterianas. Por su presentación indolora se dx tarde y se puede convertir en una forma grave de TBC. Las manifestaciones imagenológicas son inespecíficas (alteraciones en los cálices, cavernas, hidronefrosis) por lo que siempre es necesario el cultivo. A nivel genital, en los hombres hay afección del epidídimo con signos de hipertrofia dolorosa y en la mujer inflamación de trompas y produce con frecuencia esterilidad.
- La tbc abdominal puede comprometer cualquier órgano pero con más frecuencia el peritoneo. El 15% tiene TBC pulmonar concomitante con manifestaciones sistémicas. Hay dolor abdominal crónico, ascitis con líquido de tipo exudado linfocitario. Casi siempre requiere laparoscopia con biopsia, el ADA puede ser de ayuda. La Tb GI es rara y puede ser por deglución de bacilos o ingestión de leche no pasteurizada. Se afecta p/palmente el íleon terminal y presenta períodos de diarrea que alternen con constipación.
- Hay dos formas de compromiso tuberculoso del SNC: La meningitis y el tuberculoma. Representa solo el 5% de las formas extrapulmonares de la TB y afecta a niños y adultos con VIH. Hay confusión, cefalea, rigidez de nuca, compromiso del nervio óptico, convulsiones y coma. El LCR es claro, con proteínas elevadas, baja glucosa y alto predominio linfocitario. La ADA es mayor a 9. El tuberculoma ocurre cuando el foco se rodea de una cápsula y hay cuadro clínico de mas ocupando espacio más cuadro inflamatorio. En la TAC hay una masa sin vascularización.
- El tto se resume en la quimioterapia. Se dispone de varios medicamentos, entre ellos, los más potentes y conocidos son la H, R, P, S, E. Todas las formas de TB se pueden curar, si se conocen y respetan cuatro condiciones esenciales que deben tener los tratamientos: ser asociados, prolongados, supervisados y facilitados.
- EXPLICAR EL MECANISMO DE ACCION DE LOS DIFERENTES MEDICAMENTOS (H)ISONIACIDA: Inhibe síntesis de Acido micólico, Bactericida en bacilos en fase de crecimiento rápido, tanto extracelulares como intracelulares. EA: polineuritis por interacción con vitamina B6 (se trata agregando piridoxina) hasta hepatitis. (R)RIFAMPICINA: inhibe síntesis de ADN bacteriano al inactivar la polimerasa de ADN. EA: hepatitis por colangitis. Púrpura trombocitopénica y flu like syndrome. ANTIRETRO (Z)PIRAZINAMIDA: Interfiere con el metabolism de la nicotinamida. EA: hepatitis y artralgias por aumento del ácido úrico. (S)ESTREPTOMICINA: : Inhibe la síntesis proteica bacteriana a nivel de subunidad 30S ribosomal. EA: Toxicidad a nivel del nervio acústico con sordera y vértigo y sobre el riñon. (E)ETAMBUTOL: inhibe lipidos de membrana (arabino galactano). EA: Neuritis óptica con disminución de la agudeza visual hasta ceguera, no debe usarse en niños.
- QUINOLONAS: Su acción al inhibir el ADN- Girasa. Su uso debido al creciente aumento de resistencia a fármacos de primera línea CIPROFLOXACINA 750 mg LEVOFLOXACINO 750 mg OFLOXACIONO 600-800 mg ETIONAMIDA: Inhibe el ácido micólico. Reacciones adversas: Digestivas , hepatotoxicidad y neurológicas (psíquicas). Se presenta unida a la isoniacida en tabletas que traen 300 mg de H y 150 de TBI. CICLOSERINA Inhibe la sintesis de acidos micolicos. Alcanzan el SNC. con dosis entre 500 a750 mg diarios. Altamente tóxica para SNC CAPREOMICINA: Antituberculoso micobacteriostático, activo frente a M. tuberculosis y M. bovis. R.A. : Acúfenos, pérdida de la audición, proteinuria, cilindruria, retención de nitrógeno . ACIDO PARAAMINOSALICILICO (PAS): competir con el acido paraaminobenzoico en la síntesis de folatos.
- FASE INTENSIVA 56 DOSIS FASE DE CONTINUACIÓN 56 DOSIS TRISEMANAL CON RH 60/60 Para los niños con 30kg o más utilice la tabla de adulto.
- Visita familiar: Debe realizarse al pte inasistente o control con el fin de evitar ttos irregulares que conduzcan a la aparición de resistencia. Educación: Dirigidas al personal de salud, familiares y comunidad. Se hace énfasis en persona con tos de más de 15 días debe hacerse baciloscopia, los exámenes y tto son gratis, la tbc es curable y el pte puede llevar una vida normal. Admon del tto: Se realiza supervisando estrictamente la toma de medicamentos y se debe facilitar el mecanismo para que el pte reciba el tto cerca a su casa o trabajo así se evita la pérdida o el abandono.
- Se hace control bacteriológico de la muestra de esputo de cada paciente al 2°, 4° y 6° mes de tratamiento. Si la baciloscopia del cuarto mes es positiva debe solicitarse una baciloscopia de control adicional al 5º mes de tratamiento. Si ésta baciloscopia adicional del 5º mes resulta negativa se continua el tratamiento hasta completar las dosis corrientes del esquema. Si la baciloscopia del 5º mes es positiva se considera como fracaso. No es necesaria la baciloscopia de vigilancia luego del egreso por curación.
- TUBERCULOSIS MULTIDROGORRESISTENTE: Hace referencia a una TBC, usualmente pulmonar que presenta bacilos resistentes a uno o más fármacos y cuando esa resistencia es para isoniazida y rifampicina, las más eficaces, se habla de multirresistencia. La TBC resistente a H, R, fluoroquinolonas, aminoglucósidos. La resistencia primaria es aquella observada en ptes que nunca han recibido tto para la TBC, pero si existe duda de la ingesta anterior, se le llama resistencia inicial. La resistencia secundaria o adquirida, es la resultante de tratamientos fallidos La resistencia transmitida es una infección exógena con organismos resistentes de otros ptes. Es frecuente en ptes con VIH, poblaciones marginales y países donde no existen programas de lucha contra la TBC y se favorecen situaciones de resistencia adquirida con la posterior propagación de las cepas. Las causas son no adherencia al tto, prescripción y uso inadecuado de medicamentos y falta de orientación en cuanto a la importancia del cumplimiento del tto(Poca oportunidad de curar, pte infectante, dsarrollo de enf multirresistente) .
- El esquema de manejo de una multirresistencia es una mezcla de farmacos de primera y segunda línea y se basa en la experiencia médica y en las pruebas de sensibilidad. Nunca debe añadirse un solo medicamento, añadir por lo menos 3 fármacos. Incluir un aminoglucósido, una quinolona y uno oral como la etionamida. Si antes no recibió Z o E incluirlos. No deben usarse ttos intermitentes. Prolongar tto de 12 a 18 meses dsps de la negativización de los cultivos.
- Medidas generales: Aislar al enfermo, la persona al toser debe protegerse siempre que tosa con pañuelos desechables, lavarse las manos dsps de toser, utilizar masarillas en zonas comunes, restringir visitas a personas no expuestas a la enfermedad, seguir adecuadamente el tto. Utilizar protección respiratoria: mascarillas autofiltrantes, protección de las manos.
- Los franceses Albert Calmette y Camille Guérin, a partir de una cepa atenuada de bacilo bovino, produjeron en 1929 la primera y única vacuna contra la tuberculosis, y a pesar de su amplio uso, con más de tres billones de personas vacunadas, pocas medidas preventivas han producido tanta controversia como la BCG En sus inicios, la BCG se administraba por vía oral y ahora se aplica por inyección intradérmica, de 0.1 ml de BCG liofilizado recientemente preparado, con jeringa y agujas especiales, en la cara exterior del antebrazo izquierdo, a 2 cm del hombro en el recién nacido y sin esterilización previa de la piel. La solución debe ser aplicada durante las primeras cinco horas de su preparación y debe ser protegida de la luz. En la mayoría de los países, se administra solo la mitad de la dosis, 0.05 ml, a los recién nacidos y la dosis total para los mayores de un año de edad. Antes, se acostumbraba hacer primero una PPD y solo los no reactores se vacunaban. Ahora por razones operacionales, se hace la vacunación directa a todos los niños. En el sitio de aplicación de la BCG se produce una pápula edematosa, que evoluciona a una úlcera pequeña que normalmente cicatriza en cuatro a seis semanas dejando una cicatriz deprimida nacarada. En general, la vacuna es inocua pero en ocasiones produce algunas complicaciones, como adenitis regional que puede fistulizar, necesitando drenaje quirúrgico, ya que el tratamiento con fármacos antituberculosos suele ser inefectivo. Se han informado casos de osteomielitis de huesos largos en niños y, excepcionalmente, se han visto episodios de diseminación hematógena, la llamada becegeitis, en personas con severa inmunodepresión, especialmente en los afectados por el VIH, por lo que en principio la BCG podría estar contraindicada en ellos.
- El 2015 fue un año decisivo en la lucha contra la TB puesto que marcaba el plazo límite para el cumplimiento de las metas establecidas en el marco de los objetivos de Desarrollo del milenio. Se hizo la transición de los objetivos del milenio a los objetivos de desarrollo sostenible y de la estrategia Alto a la TBC a la estrategia fin de la TBC
- La meta de frenar y revertir la incidencia se ha alcanzado en todo el mundo, en las seis regiones de la OMS y en 16 de los 22 países con mayor carga. A nivel mundial, la incidencia ha disminuido en promedio 1.5% anual desde el 2000. El dx y tto han permitido salvar 43 millones de vidas. La mortalidad se ha reducido en un 47% desde 2000.
- A partir de este año el objetivo es poner fin a la epidemia de TBC mundial mediante la aplicación de la estrategia fin a la TBC. De aquí a 2030 se espera que la mortalidad se reduzca en un 90% con respecto a 2015, que el número de casos nuevos descienda en un 805 y que ninguna flia haga frente a los costos por TBC.
