(2023-11-18). HERPES ZOSTER. (PPT)
- 1. VIRUS DEL HERPES ZOSTER Natalia Martín Ana Gómez R1 MFyC
- 2. ÍNDICE INTRODUCCIÓN EPIDEMIOLOGÍA CLÍNICA • Fases clínicas • Presentaciones atípicas DIAGNÓSTICO TRATAMIENTO • Medidas generales • Tratamiento médico COMPLICACIONES • Neuralgia postherpética (NPH) • HZ oftálmico
- 3. INTRODUCCIÓN • El herpes zoster herpes es uno de los herpes virus que únicamente es patógeno para el ser humano. • La primoinfección causa la varicela. Es muy contagioso. • Contagio se produce por vía aérea o contacto directo con las lesiones. INTRODUCCIÓN
- 4. • La reactivación del VVZ tras un periodo de latencia causa el herpes zóster y suele aparecer cuando el sistema inmunitario no consigue contener la replicación. • Múltiples factores de riesgo están implicados: principalmente el estado de inmunosenescencia asociado a la edad. O Factores desencadenantes como estados de inmunosupresión farmacológica, VIH, estrés psicológico, diferentes comorbilidades etc.. INTRODUCCIÓN
- 5. • Tras la resolución de la infección primaria provoca una inducción de las células T de memoria específicas del virus de la varicela zóster. • El VVZ permanece latente en las células ganglionares sensoriales de la raíz dorsal. • Cuando el virus se ha reactivado se propaga ortodrómicamente desde el ganglio a través de la raíz nerviosa sensorial. INTRODUCCIÓN
- 6. • Se estima que entre el 15%-20% de los individuos infectados con VVZ desarrollará un HZ en algún momento de su vida. • Incidencia anual estimada en España de 351,6 casos por 100.000 habitantes. • La tasa de hospitalizaciones a partir de los 55 años de edad discretamente mayor en hombres. EPIDEMIOLOGÍA
- 7. • La incidencia del herpes zoster aumenta con la edad . Es más frecuente en pacientes por encima de 50 años y es raro en personas menores de 15 años. • No diferencias respecto al sexo, en España discretamente mayor en mujeres. • Posible variación estacional no muy clara relacionada con el comienzo del verano. EPIDEMIOLOGÍA
- 8. • FASE PRODRÓMICA. • Dolor de tipo punzante, parestesias o prurito, que precede normalmente a la aparición de las lesiones. • Se localiza en un dermatoma de forma unilateral. • Varía de una mayor sensibilidad al tacto o disestesias (personas jóvenes) a dolor intenso mantenido o intermitente, más frecuente en el anciano. CLÍNICA
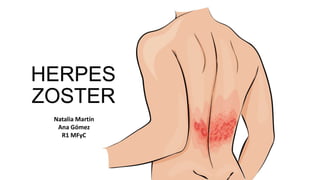
- 9. FASE DE LESIONES DÉRMICAS • Aparecen típicamente entre las 48 y 72 horas posteriores a la aparición del dolor, pero puede aparecer hasta pasada una semana o más. • Distribución metamérica, unilateral, no cruza la línea media y cuyas lesiones elementales son eritema, pápulas, vesículas y costras. CLÍNICA
- 10. • Presentación torácica > lumbar y cervical > sacra. • En los sujetos inmunocompetentes las lesiones pueden ser escasas y continuar formándose sólo durante 3 a 5 días, pero pueden pasar 2 a 4 semanas antes de que la piel vuelva a la normalidad. • Si se afecta a sensitivo del VII p.c (síndrome de Ramsay Hunt), V p.c boca, ojos (herpes zoster oftálmico) CLÍNICA
- 11. ZOSTER SINE HERPETES • Ausencia de erupción cutánea acompañado de dolor neuropático que respeta dermatoma y prurito en ausencia lesiones herpéticas. • INFRADIAGNOSTICADO • Hay que sospecharlo en pacientes con dolor radicular persistente y aislado. CLÍNICA: PRESENTACIONES ATIPICAS
- 12. HERPES BILATERAL O DISEMINADO • Afectación de dos dermatomas muy separados, no simétricos y bilaterales se denomina herpes zóster bilateral. • Erupción que cruza la líneamedia sin ajustarse a la clásica distribución unilateral. • También se ha visto en personas inmunocompetentes y puede deberse a la alta carga viral. CLÍNICA: PRESENTACIONES ATIPICAS
- 13. • Es un diagnóstico clínico, basado en la sospecha clínica por la erupción y síntomas característicos. Las pruebas de laboratorio no suelen ser necesarias a menos que la erupción sea atípica. • ADN del VVZ en células tomadas de la base de la lesión cutánea mediante PCR. DIAGNÓSTICO
- 14. DE LAS LESIONES AGUDAS DEL DOLOR DEL EPISODIO AGUDO O NEURALGIA POSTHERPÉTICA IMPÉTIGO ISQUEMIA CARDIACA MANO-BOCA-PIE TABES DORSAL ECCEMA HERPETICUM DOLOR NEUROMUSCULAR O VISCERAL RELACIONADO CON PATOLOGIA AGUDA SUBYACENTE PENGIFOIDE Y OTRAS ENFERMEDADES AMPOLLOSAS MONONEURITIS DIABETICA PLEURITIS PATOLOGIA VERTEBRAL DIAGNÓSTICO DIFERENCIAL
- 15. TRATAMIENTO ¿Con qué objetivo tratamos el HZ? • Alivio del dolor. • Delimitar las lesiones evitando su generalización. • Prevenir o disminuir el dolor asociado a la NPH. • Evitar complicaciones agudas/crónicas. MEDIDAS GENERALES TRATAMIENTO FARMACOLÓGICO (Antivirales, glucocorticoides, analgésicos, ADT, anticonvulsivos)
- 16. MEDIDAS GENERALES • Correcta higiene de la piel • Ropa holgada • Fibras naturales • Compresas húmedas y frías • NO usar vendajes
- 17. TRATAMIENTO FARMACOLÓGICO ¿Quién debería recibir el tratamiento antiviral? • Edad ≥ 50 años, independientemente del lugar de afectación. • HZ con afectación en cabeza y/o cuello. • HZ de cualquier localización con dolor moderado a grave, que presente lesiones hemorrágicas o necrotizantes, más de un segmento involucrado, vesículas aberrantes o lesiones satélite o afectación de las mucosas. • Inmunodeprimidos. • Niños y adolescentes en tratamiento con acido salicílico o corticoesteroides. 1. FÁRMACOS ANTIVIRALES
- 18. ¿Cuándo se debe iniciar el tratamiento antiviral? ≤ 72 horas desde el inicio del cuadro DISMINUYE • La duración de la diseminación. • La formación de nuevas lesiones. • La gravedad e intensidad del dolor. ACELERA • La curación del HZ agudo La disminución de la incidencia de la neuralgia postherpética (NPH) todavía está en debate.
- 19. Sin embargo… ≥ 72 horas tras el inicio del exantema si: • Evidencia de formación de nuevas vesículas. • Riesgo de un curso complicado o con complicaciones manifiestas. • Signos de diseminación cutánea, visceral o neurológica. • HZ oftálmico. • Todos los pacientes inmunosuprimidos. ¿Con qué antivirales se trata? Aciclovir VO /Aciclovir IV Valaciclovir VO Famciclovir VO Brivudina VO
- 20. FÁRMACO PAUTA COMENTARIO Aciclovir VO 800 mg, 5 veces al día durante 7-10 días Se debe ajustar la dosis de acuerdo a la función renal. Durante el embarazo, se recomienda Aciclovir a las dosis habituales por su mayor experiencia de uso Aciclovir IV 5mg/kg, 3 veces al día durante 7-10 días. Si inmunodeprimidos la dosis será de 10mg/kg Indicado en enfermedad grave, sobretodo inmunodeprimidos. Valaciclovir VO 1g cada 8 horas durante 7-10 días. Se debe ajustar dosis de acuerdo a la función renal Famciclovir VO 500 mg cada 8 horas durante 7-10 días. Se debe ajustar dosis de acuerdo a la función renal Brivudina VO 125 mg, una vez al día durante 7 días Fármaco con menos estudios (se ha visto que podría tener utilidad en pacientes con deterioro de la función renal en los que se sugiere iniciar una medicación antiviral de forma oral)
- 22. 2. GLUCOCORTICOIDES Corticoesteroides + terapia antiviral CONTROVERSIA No se han observado diferencias en el alivio del dolor, en la incidencia, ni en la duración de la NPH. Resolución de la erupción cutánea y del dolor agudo más temprana • Edad avanzada sin contraindicación. (OJO con reacciones adversas graves!!!!) • Prednisona: complicaciones como la vasculopatía o parálisis de Bell en pacientes NO inmunodeprimidos . • HTA • DM • Glaucoma • Osteoporosis • Ulcera peptica PERO SÍ INDICACIONES CONTRAINDICACIONES
- 23. 3. ANALGÉSICOS Escala analgésica de la OMS según gravedad del dolor e individualizar la situación clínica. • Dolor leve-moderado: Paracetamol, metamizol, AINES. • Dolor grave: opioides. Se recomienda comenzar con agentes de acción rápida (tapentadol, oxicodona, morfina). • Si el dolor no responde: añadir tratamiento coadyuvante (antidepresivos tricíclicos, antiepilétpticos)
- 24. 4. ANTIDEPRESIVOS TRICICLICOS Amitriptilina, nortriptilina, desipramina (menos EA) • Control del dolor tanto en HZ como en NPH • Venlafaxina y duloxetina: • QTc prolongado • Contraindicación de amitriptilina, nortriptilina, desipramina 5. ANTIEPILÉPTICOS • Gabapentina y pregabalina. • Alivio del dolor de tipo NEUROPATICO (HZ + NPH) • Se recomienda su administración por la noche (disminuye EA como somnolencia, mareos, ataxia) • Aumentar dosis paulatinamente • Suspender si mala tolerancia o deterioro cognitivo.
- 25. COMPLICACIONES • Neuralgia postherpetica (NPH) • HZ oftálmico • Síndrome de meningitis y retención urinaria • Pseudoobstrucción colónica aguda (Sd. Ogilvie) • Formación de pseudohernias y quistes • Eritema multiforme • Vasculitis • HZ recurrente (edad avanzada, inmunodeprimidos)
- 26. 1. NEURALGIA POSTHERPETICA (NPH) • Complicación mas común del HZ (20% de los pacientes afectados por HZ, sobre todo en ≥ 50 años). • Dolor de tipo ardor o descarga eléctrica en una distribución dermatómica ± alodinia o hiperalgesia. • Se mantiene, al menos, 90 días tras la erupción. FACTORES DE RIESGO • Edad avanzada • Erupción cutánea grave • Dolor agudo intenso • Compromiso oftálmico • Inmunosupresión • Enfermedades crónicas (DM, lupus) MANEJO: • Prevención HZ (vacuna y/o tratamiento antivírico). • Tratamiento jerarquizado • Analgesia tópica • Tratamiento sistémico • Tratamiento intervencionista (?)
- 27. TRATAMIENTO TÓPICO Objetivos: • Promover el proceso de curación • Prevención de infecciones bacterianas. • Alivia subjetivo durante proceso agudo • Manejo del dolor dirigido TRATAMIENTO CARACTERÍSTICAS Parches de lidocaína al 5% • Discrepancia sobre su efecto en la NPH • Dosis máxima 3 parches durante 12 horas + 12 horas sin apósito Capsaicina tópica 0.075% en crema • 3-4 aplicaciones/día, 8 semanas. • EA: quemazón, picazón que disminuyen tras la primera semana Capsaicina 8% en parche • Única aplicación, máximo de 4 parches • Los parches se dejan 60 mins. • Puede repetirse cada 90 días si persistencia o reaparición del dolor
- 28. TRATAMIENTO SISTÉMICO ANTICONVULSIONANTES (gabapentina y pregabalina) • Ajuste de dosis en pacientes con IR. • Pueden reducir la intensidad del dolor en un 50% FÁRMACO DOSIS COMENTARIO Gabapentina 300 mg en MD Dosis máxima de 3600 mg/día repartidas en 3 dosis. EA: HTA, hipotensión arterial, edema, confusión, infecciones Pregabalina 75 mg al acostarse, aumentando 75 mg/semana hasta máximo 600mg en 2-3 tomas al día. EA: alucinaciones, ataxia, espasmos mioclónicos intensos. ¡¡RETIRAR!! ANTIDEPRESIVOS TRICICLICOS (amitriptilina, nortriptilina y desipramina) • Elección basada en el perfil de efectos secundarios (sequedad boca, mareo, estreñimiento, sedación) • Cuidado en ancianos, cardiopatías, epilepsia y glaucoma
- 29. Si con los fármacos de primera línea no se consigue el control del dolor… OPIOIDES (oxicodona, morfina, metadona, tramadol) • Eficacia y seguridad a largo plazo controvertida. • Dosis bajas mientras se esperan beneficios de los agentes de primera línea. • Monitorización y supervisión adecuada. TERAPIAS COMBINADAS • Plan de tratamiento con analgesia de diferentes mecanismos de acción: mejor efecto terapéutico general: • Combinación de un agente oral con un parche de lidocaína tópica al 5%, o una combinación de gabapentina con opioides o un antidepresivo tricíclico
- 30. TRATAMIENTO INTERVENCIONISTA • En investigación • Tratamientos físicos o químicos para afectar selectivamente los nervios espinales o las raíces nerviosas espinales • Inyecciones de toxina botulínica • Bloqueo simpático con anestésicos locales • Inyecciones epidurales/intratecales • Estimulación de la medula espinal
- 31. 2. HERPES ZOSTER OFTÁLMICO • Reactivación del VVZ en la región del ganglio trigeminal, pudiendo no presentarse con las típicas lesiones cutáneas. • Ocurre en el 10-15% de los casos, con afectación ocular en el 50% de los casos (queratitis en 60%, iritis en el 40%). TRATAMIENTO • Tratamiento del HZ de duración similar a excepción de edad avanzada e inmunodeprimidos que necesitan un tratamiento mas prolongado. • SI afectación de córnea lagrimas artificiales + pomada de eritromicina (prevención de infecciones secundarias) • Esteroides tópicos con precaución. • En caso de sospecha de afectación ocular OFTALMOLOGÍA POTENCIALMENTE GRAVE E IMPLICA MAYOR TASA DE COMPLICACIONES QUE OTRAS LOCALIZACIONES
- 32. • Signo de Hutchinson (afectación de la punta de la nariz): dermatoma de la rama nasociliar del V par craneal (nervio oftálmico). Buen predictor de la afección ocular. • Síndrome Ramsay-Hunt: parálisis facial periférica + erupción vesicular en pabellón auricular o cavidad oral.
- 33. PREVENCIÓN Virus vivos atenuados (2006) • Una única dosis • Contraindicada en estados de ID primaria o secundaria Técnicas de recombinación de ADN compuesta por una glicoproteína (HZ/su) • Primovacunación: DOS dosis separadas por 2-6 meses. • En pacientes inmunodeprimidos: segunda dosis 1-2 meses tras la dosis inicial. • No necesidad de dosis recuerdo. Perfil de seguridad alto EA mas frecuentes son LEVES • Dolor, enrojecimiento, hinchazón en lugar de inyección • Fiebre • Erupción de tipo varicelosa leve • Irritabilidad
- 34. RECOMENDACIONES SOBRE LA VACUNA: • Vacunación en la infancia: no recomendada. • Vacunación en el adulto: en personas de ≥50 años. • HZ/su está indicada en personas con mayor riesgo de HZ a partir de los 18 años de edad. • En el momento actual no se recomienda la vacunación frente HZ en adultos sanos • Vacunación en condiciones de riesgo: • La vacuna atenuada está contraindicada en personas inmunodeprimidas • Vacuna de glicoproteína (HZ/su) en los siguientes grupos de riesgo: • Trasplantados precursores hematopoyéticos. • Trasplantados de órgano solido o en espera del mismo (trasplantes de órgano solido). • Infección por VIH. • Tratamiento con fármacos anti-jak. • Hemopatías malignas.
- 35. CONCLUSIONES • El herpes zóster (HZ) es la manifestación local de la reactivación del virus varicela-zóster (VVZ) que tras la infección primaria queda latente en los ganglios raquídeos de la médula espinal o ganglios de los pares craneales. • La reactivación del virus se produce cuando hay una disminución de la inmunidad celular. • La presentación del herpes zóster cursa como un exantema vesicular, unilateral, que no cruza línea media y afecta dermatomas de localización torácica y cervical más frecuentemente. • El diagnóstico es clínico. • El tratamiento del HZ consiste en medidas generales (para evitar sobre todo infección secundaria) + tratamiento farmacológico. • El tratamiento farmacológico consiste principalmente en fármacos antivirales a los que se les puede añadir glucocorticoides, analgésicos, ADT y/o antiepilépticos. • Los antivirales, idealmente, se deben iniciar en las primeras 72 horas. Sin embargo hay excepciones que permiten el inicio pasado este tiempo (nuevas lesiones, diseminación, HZ oftálmico, complicaciones, inmunosuprimidos). • La terapia antiviral esta basada en Aciclovir, famciclovir, valaciclovir y brivudina, todos ellos VO. Requieren ajuste de dosis en IR EXCEPTO brivudina.
- 36. • La terapia antiviral esta basada en Aciclovir, famciclovir, valaciclovir y brivudina, todos ellos VO. Requieren ajuste de dosis en IR EXCEPTO brivudina. • La NPH es la complicación mas frecuente, manteniéndose, al menos, 90 días tras la aparición de la erupción. • El tratamiento de la NPH se hace de forma escalonada, empezando con analgesia tópica, tratamiento sistémico y finalmente se podrá recurrir a un tratamiento intervencionista (aun en investigación). • El tratamiento de primera línea para la NPH son los ADT y/o antiepilépticos (individualizar con cada paciente!!) • Si el dolor no cede, se podrá añadir opioides e incluso probar una terapia combinada. • Existen dos vacunas para la prevención del HZ, una vacuna de virus vivos atenuados y otra basada en técnicas de recombinación de ADN compuesta por una glicoproteína (HZ/su). Ambas presentan un perfil de seguridad alto. • Ninguna de las vacunas, se recomienda administrar en pacientes sanos. • La vacuna de virus vivos atenuados esta contraindicada en pacientes inmunodeprimidos.
- 37. BIBLIOGRAFIA 1. Brisson M, Gay NJ, Edmunds WJ, Andrews NJ. Exposure to varicella boosts immunity to herpes-zoster: implications for mass vaccination against chickenpox. Vaccine. 2002 Jun 7;20(19-20):2500-7. doi: 10.1016/s0264-410x(02)00180-9. PMID: 12057605. 2. Schmader K. Herpes Zoster. Ann Intern Med. 2018 Aug 7;169(3):ITC19-ITC31. doi: 10.7326/AITC201808070. Erratum in: Ann Intern Med. 2018 Oct 2;169(7):516. PMID: 30083718. 3. Sanz Pozo B., Quintana Gómez J. L., Martín González I.. Manejo del episodio agudo de herpes zoster y la neuralgia post-herpética. Medifam [Internet]. 2002 Mar [citado 2023 Nov 22] ; 12( 3 ): 27-39. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1131-57682002000300002&lng=es. 4. Dayan, R. R., & Peleg, R. (2017). Herpes zoster - typical and atypical presentations. Postgraduate medicine, 129(6), 567–571. https://doi.org/10.1080/00325481.2017.1335574 5. Koshy, E., Mengting, L., Kumar, H., & Jianbo, W. (2018). Epidemiology, treatment and prevention of herpes zoster: A comprehensive review. Indian journal of dermatology, venereology and leprology, 84(3), 251–262. https://doi.org/10.4103/ijdvl.IJDVL_1021_16 6. Kelley, Angela PA-C. Herpes zoster: A primary care approach to diagnosis and treatment. JAAPA 35(12):p 13-18, December 2022. | DOI: 10.1097/01.JAA.0000892712.73041.ae 7. España, A., & Redondo, P. (2006). Actualización en el tratamiento del herpes zóster. Actas dermo-sifiliograficas, 97(2), 103–114. 8. Calvo-Mosquera, G., González-Cal, A., Calvo-Rodríguez, D., Primucci, C. Y., & Plamenov-Dipchikov, P. (2017). Dolor en el herpes zóster: prevención y tratamiento. Semergen, 43(4), 318–327. 9. Gross, G. E., Eisert, L., Doerr, H. W., Fickenscher, H., Knuf, M., Maier, P., Maschke, M., Müller, R., Pleyer, U., Schäfer, M., Sunderkötter, C., Werner, R. N., Wutzler, P., & Nast, A. (2020). S2k guidelines for the diagnosis and treatment of herpes zoster and postherpetic neuralgia. Journal Der Deutschen Dermatologischen Gesellschaft [Journal of the German Society of Dermatology], 18(1), 55–78. 10. Werner, R. N., Nikkels, A. F., Marinović, B., Schäfer, M., Czarnecka-Operacz, M., Agius, A. M., Bata-Csörgő, Z., Breuer, J., Girolomoni, G., Gross, G. E., Langan, S., Lapid-Gortzak, R., Lesser, T. H., Pleyer, U., Sellner, J., Verjans, G. M., Wutzler, P., Dressler, C., Erdmann, R., … Nast, A. (2017). European consensus‐based (S2k) guideline on the management of herpes zoster – guided by the European dermatology forum (EDF) in cooperation with the European academy of dermatology and venereology (EADV), part 2: Treatment. Journal of the European Academy of Dermatology and Venereology: JEADV, 31(1), 20–29.
- 38. 11. Cohen, J. I. (2013). Herpes zoster. The New England Journal of Medicine, 369(3), 255–263. 12. John, A. R., & Canaday, D. H. (2017). Herpes zoster in the older adult. Infectious Disease Clinics of North America, 31(4), 811–826. 13. Saguil, A., Kane, S., Mercado, M., & Lauters, R. (2017). Herpes zoster and postherpetic neuralgia: Prevention and management. American Family Physician, 96(10), 656–663. 14. Patil A, Goldust M, Wollina U. Herpes zoster: A Review of Clinical Manifestations and Management. Viruses 2022;14:192. 15. Garroway N, Chhabra S, Landis S, Skolnik. Clinical inquiries: What measures relieve posherpetic neuralgia? J Fam Pract. 2009;58:384d-f. 16. Dubinsky RM, Kabbani H, El-Chami Z, Boutwell C, Ali H. Practice parameter: Treatment of postherpetic neuralgia: An evidence-based report of the Quality Standards Subcommittee or the American Academy of Neurology. Neurology. 2004;63: 959---65. 17. Mallick-Searle, T., Snodgrass, B., & Brant, J. (2016). Postherpetic neuralgia: epidemiology, pathophysiology, and pain management pharmacology. Journal of Multidisciplinary Healthcare, 9, 447–454 18. Wang, G., Guo, S., Shen, M., Zhang, L., Zhao, Q., Song, C., & Jia, W. (2019). The effect of interventional pain management on treating postherpetic neuralgia. Indian Journal of Dermatology, 64(3), 251 19. Lopez-Belmonte JL, Cisterna R, Gil de Miguel A, Guilmet C, Bianic F, Uhart M. The use of Zostavax in Spain: the economic case for vaccination of individuals aged 50 years and older. J Med Econ [Internet]. 2016;19(6):576–86. Disponible en: https://www.sanidad.gob.es/areas/promocionPrevencion/vacunaciones/programasDeVacunacion/docs/HerpesZoster_RecomendacionesVacunacion.pdf 20. Ministerio de Sanidad, Consumo y Bienestar Social - Profesionales - Salud pública - Prevención de la salud - Vacunaciones - Programa vacunación - Herpes zóster - Ciudadanos - Vacunas [Internet]. Gob.es. [citado el 23 de noviembre de 2023]. Disponible en: https://www.sanidad.gob.es/areas/promocionPrevencion/vacunaciones/vacunas/ciudadanos/zoster.htm
