Esófago de barrett
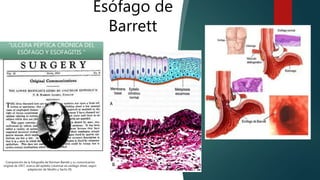
- 1. Composición de la fotografía de Norman Barrett y su comunicación original de 1957, acerca del epitelio columnar en esófago distal, según adaptación de Modlin y Sachs (9). Esófago de Barrett “ULCERA PÉPTICA CRÓNICA DEL ESÓFAGO Y ESOFAGITIS ”
- 2. Epidemiologia Prevalencia población general 1.6-1.7 % Pacientes con reflujo gastroesofágico prevalecía 5-10% Esofagitis erosiva 10% Estenosis péptida de esófago 30% Afecta mas hombres que mujeres 3:1 Frecuente pacientes caucásicos, infrecuente en otras razas afroestadounidenses y los asiáticos Observan 6-12% pacientes someten estudio endoscópico por esofagitis por reflujo con síntomas Edad media diagnostico es 55 años 25% casos no manifiestan síntomas esofágicos
- 3. Metaplasia Transformación citológica de un epitelio maduro en otro que puede tener un parentesco próximo o remoto Displasia Anormalidad en el aspecto de las células debido a alteraciones en el proceso de maduración de las mismas. Modificación irreversible del ADN. La displasia también puede acabar provocando una neoplasia
- 4. Anatopatologia Requiere identificación de células caliciformes (Globlet Cells) dentro del epitelio columnar Algunas características de la metaplasia intestinal Siempre está en la región más proximal al epitelio escamoso.
- 5. Metaplasia sin displasia Epitelio columnar "especializado" o "intestinalizado“ Incompleto: Células caliciformes productoras de mucina ácida Citoplasma basofílico Núcleos homogéneos cerca de la membrana basal, dispersas entre células epiteliales columnares mucinosas en la superficie Epitelio glandular que semeja la arquitectura normal glandular foveolar gástrica Células caliciformes están distendidas por la mucina ácida que comprime el núcleo hacia la base Completo: Menos frecuente Células columnares absortivas maduras con un ribete en cepillo bien formado Células caliciformes Observa una metaplasia intestinal especializada con epitelio glandular y células caliciformes características. En la parte derecha de la microfotografía se observa una mucosa escamosa esofágica normal.
- 6. Displasia de bajo grado Células mucosas con núcleos grandes e hipercromáticos Contornos irregulares localiza base de las células Estratificación mínima o nula
- 7. Displasia de alto grado Distorsión de la estructura glandular (intensa) Glándulas se componen de gemaciones ramificadas y laterales a la cripta Superficie mucosa observa configuraciones vellosiforme Mucosa superficie perdida polaridad nuclear y relación uniforme entre núcleos
- 8. Adenocarcinoma Perdida de la arquitectura glandular e invasión de la lámina propia
- 9. Manifestaciones clínicas No hay síntomas específicos Puede presentar síntomas de clásicos de esofagitis por reflujo: Pirosis, regurgitación y disfagia
- 10. Diagnostico Endoscopia Línea Z (unión mucosa esofágica y gástrica) Mucosa esofágica: Color blanquecino brillante Mucosa gástrica: Color rojo rosado Estudio histológico
- 11. a).- Menos 3 cm = Corto • 3-5 veces frecuente y riesgo cáncer es inferior b).- Más 3cm= Largo • Riesgo 30-125 veces desarrollar cáncer de esófago Barrett de segmento alargado, con un segmento de 5 cm de mucosa cilíndrica de color rojo rosado en todo su perímetro, que asciende proximalmente desde la unión esofagogástrica.
- 12. ESOFAGO DE BARRETT • Biopsias en 4 cuadrantes c/2 cm tejido metaplasico. • Muestras tisulares aumenta posibilidad identificar zonas displásicas Combinar • Biomarcadores P53 • Citometría de flujo
- 14. RECOMENDACIONES PARA LAS EXPLORACIONES ENDOSCOPICAS DE VIGILANCIA EN ESOFAGO BARRETT AMERICAN SOCIETY FOR GASTROINTESTINAL ENDOSCOPY (ASGE) AMERICAN COLLEGE OF GASTROENTEROLOGY (ACG) AMERICAN GASTROENTEROLOGICAL (AGA) Detección sistémica • Algunos pacientes • Pacientes con reflujo gastroesofágico • No se recomienda Sin displasia • Repetir al año y luego 3-5 años • Repetir esófagogastroduodenoscopia y luego cada 3 años • Repetir al año y luego cada 5 años Displasia de baja malignidad • esófagogastroduodenoscopia anual (EGD) • Repetir esófagogastroduodenoscopia cada año hasta que no haya ninguna displasia • Si dos patólogos coinciden, cada año; si están desacuerdo cada 3 Displasia de alta malignidad • Confirmar con patólogo • Repetir esófagogastroduodenoscopia para descarta cáncer • Considere tto de ablación, quirúrgico o vigilancia cada 3 meses • Confirmar con patólogo • Repetir esófagogastroduodenoscopia para descarta cáncer • Si es local (menor 5 ganglios), repetir EGD cada meses • Si es multifocal Considere tto de ablación, quirúrgico • Confirmar con patólogo • Repetir esófagogastroduodenoscopia para descarta cáncer • Se considera paciente, experiencia local, focalidad de la displasia • Se considera vigilancia intensiva, Considere tto de ablación,
- 15. TRATAMIENTO IBPs Se recomienda eliminar la exposición al ácido con IBPs a dosis dobles Independientemente de la coexistencia de síntomas de RGE AINEs e inhibidores de Cox-2 Estudios observacionales: AINES disminuyen un 50% riesgo de ADC Estudios multicéntricos randomizados: no diferencias Celecoxib/Placebo OMEPRAZOL 20 MG LANSOPROZOL 30MG PANTOPRAZOL 20MG ESOMEPRAZOL 40MG
- 16. RESECCIÓN ENDOSCÓPICA DE LA MUCOSA (REM)
- 17. RESECCIÓN ENDOSCÓPICA DE LA MUCOSA (REM) Indicaciones Displasia de alto grado Carcinoma intra mucoso Complicaciones -Hemorragia -Perforación (1-2%). -Estenosis (20-50%)
- 18. TÉCNICAS ABLATIVAS Tratamientos endoscópicos que utilizan energía: • Radio frecuencia • Crioablación Fotoquímica: -Terapia Fotodinámica (TFD). Beneficioso en pacientes con displasia de alto grado o adenocarcinomas esofágicos limitados a la mucosa
- 19. Radiofrecuencia La radiofrecuencia endoscópica utiliza energía térmica para ablacionar la capa superficial del esófago Uso Displasia bajo grado y alto grado Tumores esofágicos precoces Complicaciones dolor y la presencia de estenosis 6% Efectividad Erradicación Displasia alto grado 90% Erradicación completa 97%
- 20. Crioterapia Dispositivo utiliza un catéter tipo aerosol de 7 Fr para aplicar nitrógeno líquido Efectividad tasa de erradicación de 90% 84% con Displasia de Alto Grado
- 21. TERAPIA FOTODINÁMICA La erradicación completa en displasia alto grado 50% con el porfímero sódico 40% con el 5-ALA Tasa de erradicación displasia alto grado 90% Alto coste. Riesgo estenosis: 25-30%. Fotosensibilidad Este técnica incluye tres puntos básicos: • Administración de un fotosensibilizador (porfímero sódico IV o 5-ALA) • Fotoradiación que sensibilice • Formación de radicales libres de oxígeno que causan lesión del tejido y muerte celular
- 22. ESOFAGUECTOMIA Evita la progresión Displasia a adenocarcinoma Series qx: Ca ocultos tras esofaguectomía Hasta en 50% de los catalogados como displasia alto grado Resultados Displasia de alto grado y adenocarcinoma intramucoso: Supervivencia 5 años >90% Con afectación ganglionar: Supervivencia 5 años 40-60% RIP: 3-5% (20% en centros de bajo volumen)
- 23. Complicaciones Y Pronostico Ulcera de Barrett Estenosis de Barrett en la unión entre mucosa normal y metaplasia ADENOCARCINOMA Pacientes adenocarcinoma esofágico la erradicación endoscopia Considera con enfermedad intramucosa donde afectación linfática menor 3% Cáncer submucosa con afección linfática aumenta 20-25%; supervivencia reduce Y se considera esofaguectomia
- 24. Bibliografía Lange. Diagnostico y tratamiento en gastroenterología, hepatología y endoscopia cap.12 SLEISENGER Y FORDTRAN - ENFERMEDADES DIGESTIVAS Y HEPÁTICAS 8a Ed cap. 42 Tratamiento de las Enfermedades Gastrointestinales cap. 2 Rev. Chilena de Cirugía. Vol 59 - N 2, Abril 2007; págs. 150-155 Rev Gastroenterol Mex 2011;76 Supl 1:140-2 - Vol. 76
