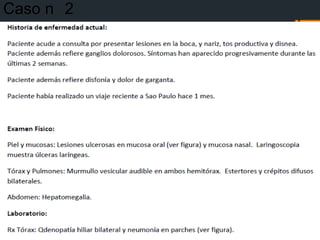
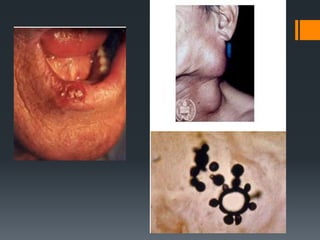
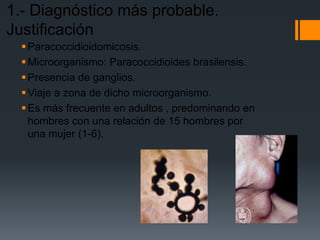
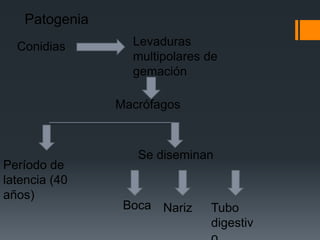
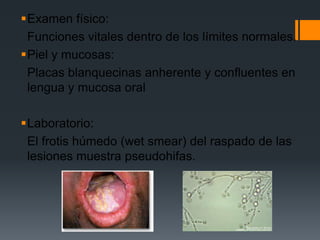
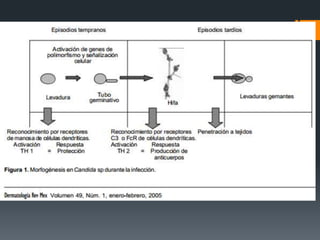
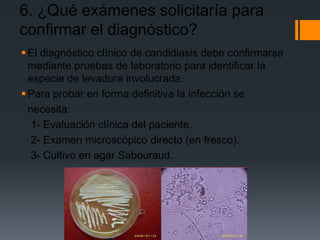
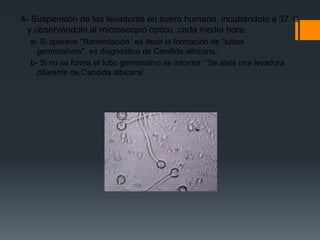
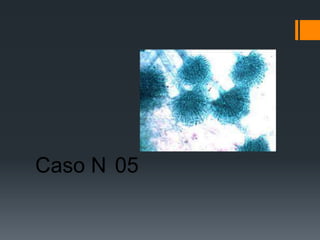
El paciente presenta tos y fiebre recientes tras visitar una cueva de murciélagos. Se diagnostica una infección generalizada por el hongo Histoplasma capsulatum duboisii adquirida en la cueva. El hongo ingresa vía oral y causa neumonitis, adenopatías y hepatoesplenomegalia. Puede diseminarse y causar complicaciones graves en inmunodeprimidos. El tratamiento incluye itraconazol.