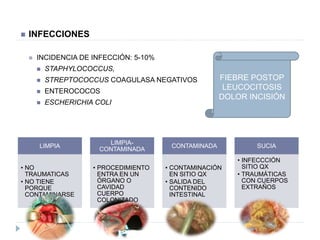
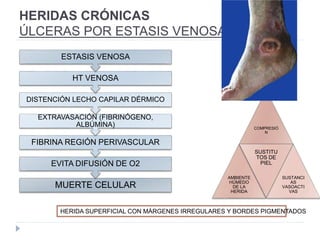
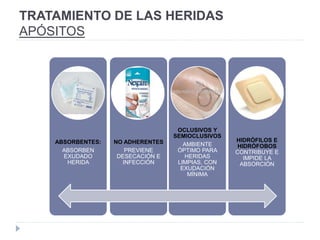
El documento describe las fases de la cicatrización de heridas, incluyendo la hemostasia e inflamación, la proliferación y la maduración y remodelación. También explica los factores que pueden alterar la cicatrización como la edad, nutrición, enfermedades, infecciones, y lesiones mecánicas. Además, cubre el tratamiento de heridas incluyendo el uso de apósitos y sustitutos de piel.