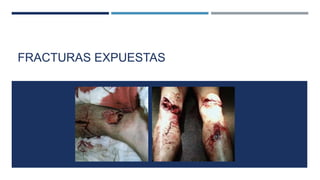
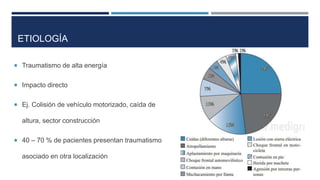
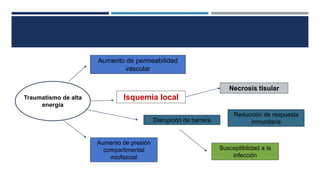
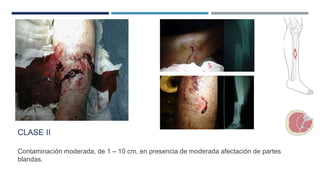
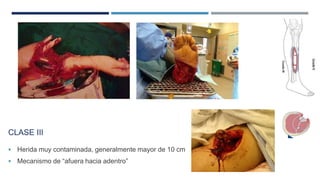
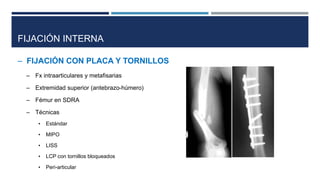
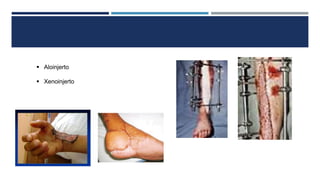
Las fracturas expuestas se definen como aquellas en las que el foco de fractura comunica con el exterior a través de una herida en los tejidos blandos. Representan entre el 11.5-20% de las fracturas anuales y su tratamiento requiere desbridamiento quirúrgico, estabilización de la fractura y cobertura de los tejidos blandos para prevenir infecciones. Los factores que afectan el resultado incluyen el tipo y grado de lesión, localización, estado de los tejidos blandos y hueso, y