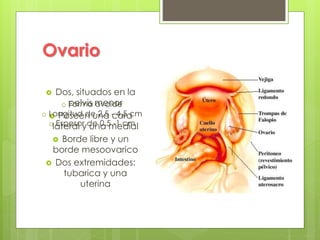
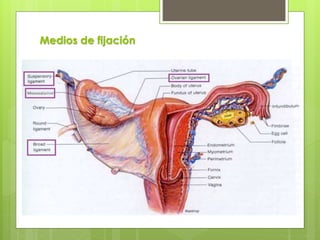
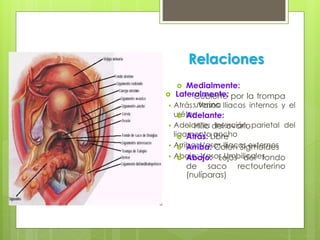
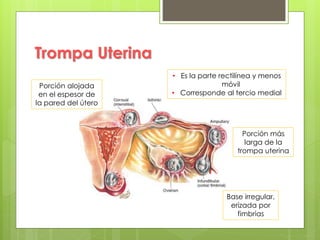
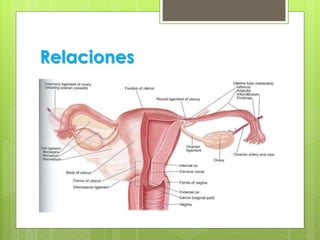
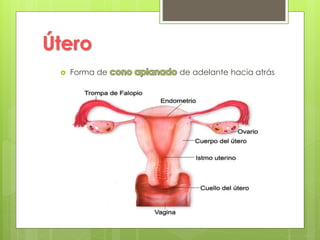
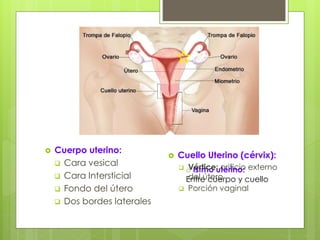
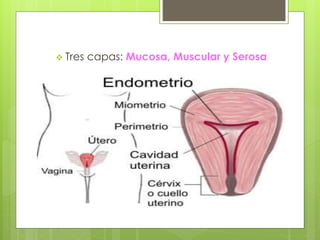
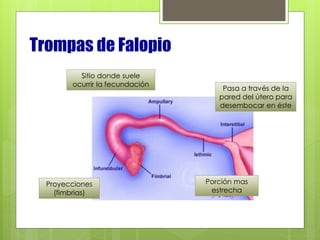
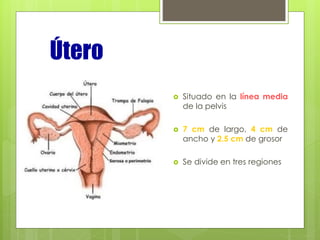
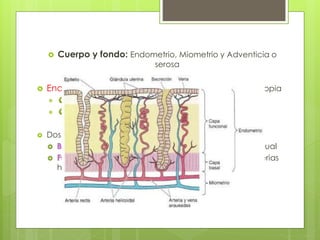
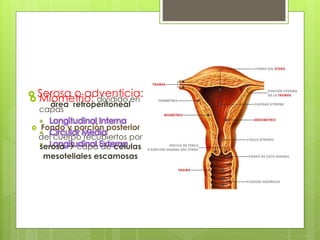
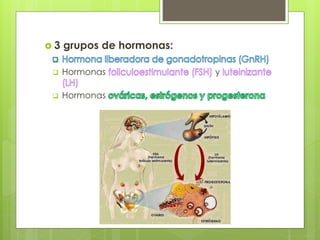
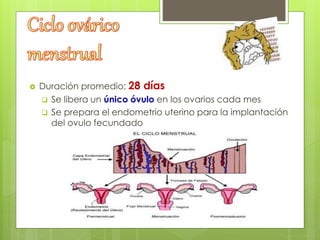
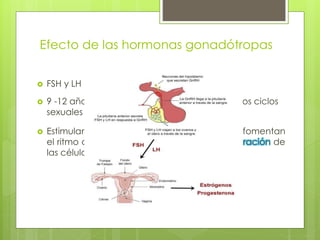
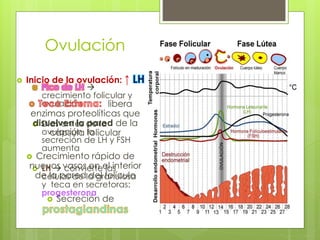
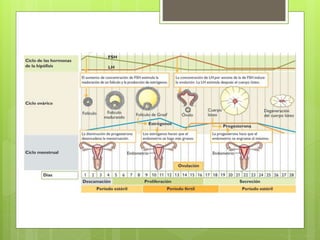
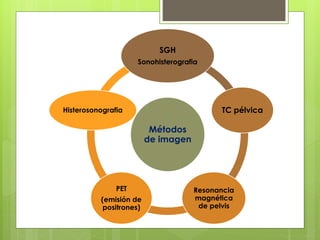
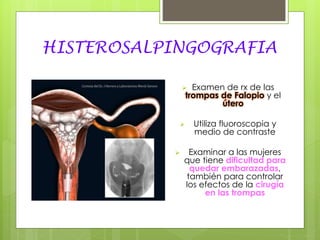
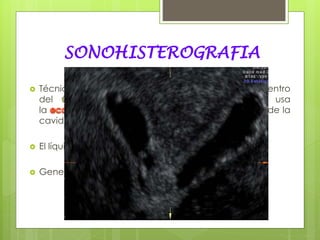
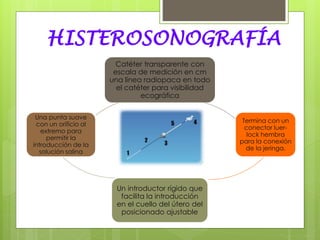
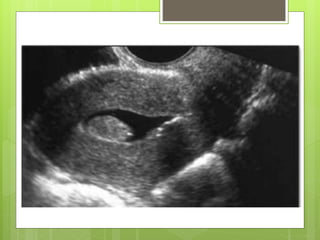
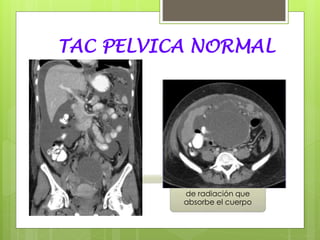
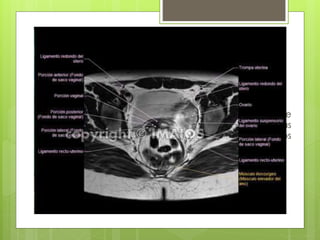
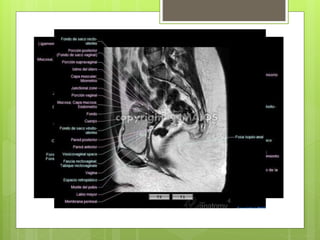
Este documento describe la anatomía, histología y fisiología normales de los órganos sexuales femeninos y su correlación con los métodos de imagen. Describe la anatomía del ovario, la trompa de Falopio y el útero, así como su histología. Explica el ciclo menstrual femenino y el efecto de las hormonas. Finalmente, resume diversos métodos de imagen como histerosalpingografía, sonohisterografía, TC pélvica, RM pélvica y PET, y cómo se correlacionan con la anatomía y fisiología de