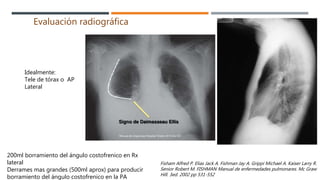
El documento proporciona información sobre el derrame pleural. En resumen: (1) El derrame pleural se define como la acumulación anormal de líquido en la cavidad pleural. (2) Las causas más frecuentes de derrame pleural son la insuficiencia cardíaca, infecciones bacterianas del espacio pleural y derrames pleurales neoplásicos. (3) El diagnóstico se realiza mediante la evaluación clínica, radiografías y toracocentesis para el análisis del líquido pleural.














![Toracocentesis
Terapéutica
Diagnostica
Sospecha de empiema o hemotórax.
situaciones en las que la toracocentesis
es urgente ya que, de confirmarse dichos
diagnósticos, estaría indicada la
colocación inmediata de un tubo de
drenaje
Contraindicaciones (relativas)
- Coagulopatía no controlada (p. ej., tratamientos anticoagulantes o
plaquetopenia intensa). Los pacientes con insuficiencia renal marcada
(creatinina > 6 mg/dl)
- Existencia de una pequeña cantidad de derrame pleural (< 1 cm de espesor
en una radiografía realizada en decúbito ipsilateral al derrame, una
ecografía o una tomografía computarizada [TC])
- Infección cutánea en el punto de inserción de la aguja (p. ej., pioderma,
herpes).
50-100ml de liquido
proporcionan
material suficiente
par los estudios
diagnósticos
Fisham Alfred P. Elias Jack A. Fishman Jay A. Grippi Michael A. Kaiser Larry R.
Senior Robert M. FISHMAN Manual de enfermedades pulmonares. Mc Graw
Hill. 3ed. 2002 pp 531-552](https://image.slidesharecdn.com/derramepleural-160608071757/85/Derrame-pleural-16-320.jpg)









